Повышение сопротивляемости к инфекционному заболеванию это
Обновлено: 25.04.2024
Устойчивость к антимикробным препаратам создает угрозу для проведения эффективной профилактики и лечения постоянно возрастающего числа инфекций. Все более необходимым становится рациональное использование имеющихся антимикробных препаратов с учетом спектра их активности и профиля антибиотикорезистентности основных возбудителей. В связи с этим чрезвычайно актуально проведение научных и общественных мероприятий, направленных на обсуждение целого ряда вопросов, касающихся распространенности бактериальных инфекций, трудностей микробиологической диагностики, текущей ситуации с антибиотикорезистентностью и перспектив использования разных классов антимикробных препаратов при лечении инфекций различной локализации.
Вместе с тем, в настоящее время во всем мире наблюдается совершенно объективный процесс глобальный рост антибиотикорезистентности микроорганизмов к АМП. Проблема резистентности во многом обусловлена широким и часто нерациональным использованием данных препаратов. Инфекции, вызванные резистентными штаммами микроорганизмов, характеризуются более тяжелым течением, чаще требуют госпитализации больного, увеличивают продолжительность пребывания его в стационаре, предполагают применение комбинированной АМТ с использованием резервных препаратов. Все это приводит к увеличению затрат на лечение, ухудшает прогноз для здоровья и жизни пациентов, а также создает условия для возникновения эпидемий. По данным Центра по контролю и профилактике заболеваний, в США ежегодно не менее 2 миллонов человек инфицируются бактериями, устойчивыми к антибиотикам, из которых примерно 23 тысячи умирают вследствие этих инфекций [2,3].
Несмотря на значительный прогресс в медицине, интенсивность разработки новых АМП за последние 30 лет значительно снизилась. Американское общество по борьбе с инфекционными болезнями в 2004 году сообщило, что за период 1998–2002 гг. количество одобренных Управлением по контролю за пищевыми продуктами и лекарственными средствами (FDA) новых антибиотиков уменьшилось на 56% по сравнению с периодом 1983–1987 г.
Во втором квартале 2014 года Всемирная организация здравоохранения опубликовала отчет об антибиотикорезистентности в мире. Это один из первых детальных докладов за последние 30 лет, касающийся столь актуальной глобальной проблемы. В нем проанализированы данные из 114 стран, в том числе России, на основании которых сделан вывод о том, что резистентность к антибиотикам на сегодняшний день отмечается уже во всех странах независимо от уровня их благосостояния и экономического развития. Российская Федерация в 2014 году со своей стороны стала инициатором подписания документа, в котором закреплено, что оценка ситуации с антибиотикорезистентностью в стране является национальным приоритетом. Сложившаяся ситуация имеет большое социально-экономическое значениеи рассматривается как угроза национальной безопасности. При неэффективности стартовой терапии клиницисты вынуждены использовать альтернативные АМП, которые часто характеризуются более высокой стоимостью и худшим профилем безопасности.
Все более необходимым становится рациональное использование имеющихся АМП с учетом спектра их активности и профиля антибиотикорезистентности основных возбудителей. В связи с этим чрезвычайно актуально проведение научных и общественных мероприятий, направленных на обсуждение целого ряда вопросов, касающихся распространенности бактериальных инфекций, трудностей микробиологической диагностики, текущей ситуации с антибиотикорезистентностью и перспектив использования разных классов АМП при лечении инфекций различной локализации [3,4].
Проблема антибиотикорезистентности
Значение проблемы антибиотикорезистентности подтверждается многими исследованиями. Согласно данным, опубликованным в 2014 году, при сохраняющихся темпах роста антибиотикорезистентности суммарные потери общемирового ВВП к 2050 году составят более 100 триллионов долларов, а количество случаев преждевременной смерти людей в два раза превысит численность населения России [5].
Монорезистентные организмы становятся полирезистентными, а затем и панрезистентными. Появилось понятие так называемых “проблемных” микроорганизмов, среди которых особенно часто, особенно в условиях стационара, где широко применяются АМП и дезинфектанты, встречаются штаммы, резистентные к тем или иным (ко всем известным) АМП. К таким микроорганизмам относятся Staphylococcus spp., Enterococcus spp., Pseudomonas aeruginosa, Acinetobacter spp., ряд штаммов бактерий семейства Enterobacteriaceae.
Одной из наиболее важных причин сложившейся ситуации является доступность АМП населению во многих странах мира и высокая частота самолечения, которое очень часто является неадекватным. Так, по данным Европейского центра по профилактике и контролю заболеваний, около 40% европейцев уверены в том, что антибиотики эффективны при простуде и гриппе.
Свой вклад в усугубление проблемы, к сожалению, вносят и врачи. Недостаточная осведомленность клиницистов относительно правил рациональной АМТ, а иногда и неспособность устоять перед настойчивыми просьбами пациентов и их родителей приводят к неоправданному или неадекватному назначению АМП. Отсутствие просветительской работы с пациентами, в частности о необходимости завершения полного курса АМТ, становится причиной досрочного прекращения лечения. Все это способствует формированию и распространению устойчивых штаммов микроорганизмов.
Одной из основных проблем получения достоверных данных в бактериологических лабораториях России является недостаточно хорошее оснащение. Использование нестандартизированных сред и дисков с антибиотиками приводит к получению ложных результатов. В связи с этим значительное количество данных о чувствительности различных микроорганизмов к АМП не может быть использовано для проведения рациональной эмпирической АМТ. Следует также с осторожностью относиться к публикациям в отечественных и зарубежных источниках, в которых отсутствует информация о методах определения чувствительности и критериях интерпретации результатов. Необходимо помнить о том, что данные, полученные в зарубежных странах, могут существенно отличаться от российских, поэтому их нельзя использовать для выбора АМП.
Ситуацию также усугубляет недостаточный контроль за использованием АМП в ветеринарии и сельском хозяйстве. Применение антибиотиков в животноводстве в качестве добавки в корм для скота в малых дозах для стимулирования роста является общепринятой практикой во многих промышленно развитых странах и, как известно, приводит к повышению уровня резистентности микроорганизмов. Сельскохозяйственные животные могут служить резервуаром антибиотикорезистентных бактерий Salmonella spp., Campylobacter spp., Escherichia coli, Clostridium difficile, Staphylococcus aureus (MRSA), Enterococcus faecium (VRE) [7,8].
В настоящее время учитывая потенциальное развитие антибиотикорезистентности, АМП теряют коммерческую привлекательность, что находит подтверждение в отрицательной динамике появления новых системных антибиотиков (рис. 1).
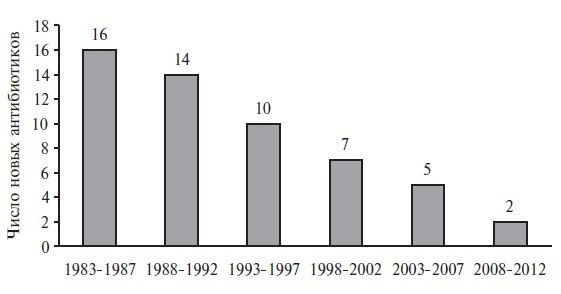
Рис. 1. Динамика появления новых системных антибиотиков
Сдерживание распространения антибиотикорезистентности
Антибиотики на сегодняшний день являются одной из самых часто применяющихся групп лекарственных средств. По данным Ассоциации международных фармацевтических производителей и ГК Ремедиум в 2014 году системные антибиотики в России занимали 4-е место в структуре амбулаторных и 2-е место в структуре госпитальных продаж готовых лекарственных средств.
Системные антибиотики в России, как и в большинстве развитых стран мира, относятся к лекарственным препаратам рецептурного отпуска, однако это требование далеко не всегда соблюдается. Недавнее исследование в рамках проводимой информационной кампании “Антибиотик надежное оружие, если цель бактериальная инфекция” показало, что 57% провизоров и фармацевтов аптечных учреждений Смоленска согласились продать антибиотик пациенту с симптомами острой респираторной инфекции без назначения врача. Более 60% опрошенных жителей Смоленска сообщили, что принимают антибиотики без назначения врача; у 38% опрошенных есть антибиотики в домашней аптечке. Таким образом, возможность свободного доступа стимулирует широкое использование антибиотиков населением для самолечения, что означает высокую вероятность их избыточного применения, ошибок при выборе препарата, дозы, длительности лечения.
В последние годы резко возросла поддержка со стороны органов исполнительной и законодательной власти, а также Министерства здравоохранения Российской Федерации исследований, направленных на сдерживание антибиотикорезистентности. Так, например, Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии (МАКМАХ) и Федеральный научно-методический центр мониторинга резистентности к антимикробным препаратам активно занимаются разработкой страте гических направлений по данной проблеме.
На международный уровень обсуждение данной проблемы вышло на рубеже веков. В 2001 году ВОЗ опубликовала Глобальную стратегию по сдерживанию устойчивости к противомикробным препаратам, а в 2016 году вопрос борьбы с растущей угрозой антибиотикорезистентности был вынесен на повестку дня Генеральной Ассамблеи ООН.
Еще одним знаменательным событием 2016 года стало подписание ведущими международными фармацевтическими, диагностическими и биотехнологическими компаниями совместной декларации о принятии всеобъемлющих мер против инфекций, устойчивых к лекарственной терапии. Декларация была оглашена на Всемирном экономическом форуме в г. Давосе и подписана на сегодняшний день почти 100 фармацевтическими компаниями. Представители индустрии призывают правительства всех стран мира выйти за рамки заявлений о намерениях и в сотрудничестве с компаниями принять конкретные меры для поддержки инвестиций в разработку антибиотиков, средств диагностики, вакцин и других продуктов, имеющих жизненно важное значение для предотвращения и лечения лекарственно устойчивых инфекций. Одновременно с этим в Декларации устанавливаются обязательства подписавших сторон по дальнейшим действиям в области проблем лекарственной устойчивости. Компании обязуются уменьшить воздействие производства АМП на окружающую среду; содействовать надлежащему применению новых и существующих АМП, в том числе за счет поддержки рекомендаций по применению АМП; продолжать и расширять научноисследовательские разработки по созданию новых АМП; поддерживать инициативы, направленные на обеспечение доступа к АМП во всех частях света при любых уровнях доходов.
Заключение
Современная медицина немыслима без АМТ. Антибиотики во много раз сократили смертность от инфекционных заболеваний, смягчили тяжесть их течения, уменьшили количество постинфекционных осложнений. Однако, несмотря на появление в арсенале врачей значительного перечня лекарственных препаратов, активных в отношении практически всех патогенных микроорганизмов, существует значительное количество проблем и нерешенных вопросов в области АМТ [1].
В течение последних десятилетий АМТ инфекционных заболеваний существенно осложняется резистентностью возбудителей к АМП. Постоянный рост резистентности к АМП отмечен среди возбудителей как нозокомиальных, так и внебольничных инфекций. Возникновение резистентности и распространение ее среди микроорганизмов является естественным процессом, возникшим в ответ на широкое использование АМП в клинической практике, однако имеет большое социально-экономическое значение и в развитых странах рассматривается как угроза национальной безопасности. Инфекции, вызванные резистентными штаммами микроорганизмов, отличаются более тяжелым течением, чаще требуют госпитализации и увеличивают продолжительность пребывания в стационаре, ухудшают прогноз для пациентов.
Специалисты в области АМТ выделяют несколько уровней резистентности к АМП глобальный, региональный и локальный. Прежде всего, необходимо учитывать глобальные тенденции в развитии резистентности. Примерами микроорганизмов, у которых во всем мире стремительно распространяется резистентность к АМП, являются Staphylococcus spp., Enterococcus spp, Streptococcus pneumoniae, Neisseria gonorrhoeae, Pseudomonas aeruginosa, Acinetobacter spp., бактерии семейства Enterobacteriaceae и другие. При этом следует помнить, что резистентность не является тотальной. Так, например, Streptococcus pyogenes сохраняет чувствительность к пенициллину.
При планировании политики АМТ внебольничных инфекций следует более рационально опираться на локальные (региональные) данные, полученные в конкретной стране или регионе страны. В Российской Федерации существуют значительные территориальные вариации частоты резистентности возбудителей вне больничных инфекций к АМП. Вот почему необходимы постоянный мониторинг резистентности и информирование врачей различных специальностей. Наряду с региональными данными по резистентности к АМП внебольничных возбудителей в каждом ЛПУ необходимо иметь данные по резистентности нозокомиальных возбудителей, особенно в отделениях с интенсивным использованием АМП: ОРИТ, отделения хирургической инфекции, травматологии и ортопедии [4].
Хотя от адекватных назначений врачей и отказа пациентов от самолечения во многом зависит успех борьбы с проблемой антибиотикорезистентности, этих шагов, к сожалению, недостаточно. Очень многие решения должны быть приняты на национальном уровне, например, запрет на безрецептурный отпуск антибиотиков, усиление законодательства в отношении предотвращения производства и продажи фальсифицированных АМП, снижение применения антибактериальных средств в продовольственном животноводстве. Следует также отметить, что современные тенденции развития фармацевтической промышленности таковы, что гарантий появления новых групп АМП нет [11,12].
Без сомнения, эра АМП сыграла существенную роль в жизни современного общества. Однако только трезвый подход как к проблеме лечения АМП и ее принципам, так и к роли антибиотикотерапии в современном обществе способен обеспечить правильное планирование выпуска АМП и прогнозирование их эффективности в будущем.
Мероприятия, направленные на профилактику инфекционных заболеваний, называются противоэпидемическими.
Противоэпидемические мероприятия - совокупность рекомендаций, обеспечивающих предупреждение инфекционных заболеваний среди отдельных групп населения, снижение заболеваемости и ликвидацию отдельных инфекций.
Описано много методов профилактики инфекционных заболеваний. Из них можно выделить четыре основных:
- ограничение контактов;
- иммунизация;
- химиопрофилактика инфекций: применение лекарственных препаратов для предотвращения заражения и размножения возбудителя;
- повышение сопротивляемости человека к инфекционному заболеванию.
Ограничение контактов
Ограничение контакта сводится к изоляции больных и инфицированных лиц. Это реально в условиях дома, семьи, где проводятся в основном режимно-ограничительные мероприятия (см.раздел "Изоляция"). В ряде случаев необходимо наблюдение за контактными лицами (обсервация) и даже введение карантина (см. раздел "Карантин"). В отношении части больных может оказаться необходимой госпитализация.
Каждый человек должен помнить, что при появлении первых признаков инфекционного заболевания необходимо немедленно обратиться за медицинской помощью. Утаивание инфекционного заболевания наносит вред, иногда непоправимый, не только заболевшему, но и окружающим. Вспышка инфекционного заболевания может вывести из строя родственников и целый коллектив на работе.
Изолированный инфекционный больной перестает быть источником инфекции в коллективе.
Выявление бактерионосителей среди окружающих проводится специальной службой. Уклонение от медицинского обследования должно рассматриваться как грубое нарушение мероприятий по борьбе с заразными заболеваниями.
Иммунизация
Что касается личной профилактики, то самым надежным способом предупреждения инфекционной болезни является своевременная иммунизация. Необходимо повысить специфическую сопротивляемость организма к тем или иным возбудителям, т. е. воздействовать на иммунитет. Воздействие на иммунитет - иммунизация, которая может быть активной и пассивной.
Иммунитет к инфекционным заболеваниям вырабатывается в период естественного выздоровления инфекционного больного или при искусственном введении здоровому человеку вакцины. Цель активной иммунизации состоит в том, чтобы вызвать специфический иммунный ответ на определенный инфекционный агент - введенную вакцину.
Вакцины производятся из убитых или ослабленных микроорганизмов, вызывающих легкие формы заболевания. При снижении иммунитета вакцину можно вводить повторно. Последующее воздействие того же агента приводит к быстрому повышению резистентности с образованием необходимых иммунных клеток.
При некоторых заболеваниях создание вакцин пока не осуществлено (сальмонеллез, заразный насморк, СПИД и др.).
Пассивная иммунизация - это введение готовых антител (белков-иммуноглобулинов, образующихся в ответ на введение микроорганизмов или их части-антигена), полученных от человека или животного после активной иммунизации. Иммунитет после пассивной иммунизации непродолжительный.
Химиопрофилактика инфекций
С целью предупреждения некоторых заболеваний проводится профилактическое применение антибиотиков или химиопрепаратов.
Примером может служить профилактика реинфекции при ангине, когда больным после курса пенициллина вводят бициллин-5, что предупреждает осложнение ревматизмом. Употребление мефлохина целесообразно при выезде в климатические зоны, где распространена малярия. Эффективной химиопрофилактикой гриппа является применение ремантадина.
Антибиотики неэффективны при профилактическом использовании с целью предупреждения бактериальных осложнений при гриппе, других острых респираторных заболеваниях, вирусных болезнях с высыпаниями на коже (корь, краснуха, ветряная оспа и др.).
Повышение сопротивляемости организма
Устойчивость организма к различным инфекциям повышает строгое соблюдение правил личной гигиены, рациональное и полноценное питание, витаминизация, применение по показаниям адаптогенов, дозированные физические нагрузки и постоянное закаливание организма.
Возбудителями острых респираторных заболеваний являются около 200 видов микроорганизмов, из них более 170 вирусов. К настоящему времени разработаны и применяются эффективные вакцины только против гриппа. Практически невозможно создание вакцин против такого огромного количества вирусов, однако, вы можете повысить свой иммунитет следуя определенным советам.
Высыпайтесь. Недостаток сна может негативно влиять на ваш иммунитет. Недостаток сна напрямую влияет на выработку Т-лимфоцитов — клеток, которые играют важную роль в механизме иммунного ответа (при нарушениях сна их количество снижается). Таким образом, каждая ночь, проведенная со смартфоном в руках или перед рабочим ноутбуком, ослабляет способность нашего организма обезвреживать чужеродные и потенциально опасные микроорганизмы, и мы с легкостью подхватываем простуды и вирусы при контакте с ними. Кроме того, как и сколько мы спим, влияет на то, как быстро мы восстановимся, если все-таки заболеем.
Старайтесь спать семь-восемь часов в сутки, ложиться в одно и то же время и обеспечить в спальне максимально располагающую ко сну атмосферу — без световых и звуковых раздражителей.
Занимайтесь спортом. Умеренные и регулярные физические нагрузки способны уменьшить нашу восприимчивость к вирусам и болезнетворным бактериям. Они улучшают кровообращение, чем усиливают циркуляцию различных веществ иммунной системы в организме, и стимулируют сопротивляемость. Исследования показывают устойчивую связь между регулярной физической активностью и снижением частоты респираторных заболеваний на одну треть. А на восстановление в случае болезни физически активным людям потребуется в два раза меньше времени, чем тем, кто не уделяет внимания тренировкам.
Чтобы избежать обратного эффекта, ограничьтесь часовым занятием в день. Чрезмерные нагрузки могут нанести вред защитным механизмам организма. Умеренность — золотое правило спорта.
Питайтесь с умом. Необходимо потреблять разнообразную пищу, в основе которой лежат продукты, как животного, так и растительного происхождения, так как содержат пищевые полезные вещества, одинаково необходимые нашему организму. Важно знать, что пища должна восполнять потребности организма не только в калориях, но и в витаминах и микроэлементах. Необходимо максимально разнообразить свой рацион, старайтесь ежедневно употреблять в пищу хлеб и хлебобулочные изделия, зерновые продукты, картофель, бобовые, овощи и фрукты (предпочтительно в свежем виде), молоко и молочные продукты, мясо птицы, рыбу. Следует ограничить употребление слишком сладких и слишком соленых продуктов. Соблюдение рационального водного режима - важное условие сохранения здоровья, рекомендуется потребление 1,5-2 л жидкости в день. Необходимо соблюдать правильный режим питания с равномерным распределением пищи в течение дня, с исключением приема пищи в позднее вечернее и ночное время. Для здоровых людей рекомендуется 4-5 разовое питание с 3-4-часовыми промежутками, в промежутке между основными приемами пищи можно устраивать небольшие перекусы.
Огромным шагом к укреплению вашего здоровья является отказ от вредных привычек, полный отказ от курения и употребления алкоголя благоприятно сказывается на всех функциях человеческого организма.


В истории человечества известно много эпидемий, уносящих жизни огромного количества людей во всем мире. Во время эпидемий умирали целые нации. Одними из самых страшных эпидемий были эпидемии оспы, известные еще с давних времен (450 г до н.э. – 1977 г.). В 1976 году эпидемия оспы унесла жизни около 2 миллионов людей. В связи с этим Всемирная Организация Здравоохранения приняла решение о массовой вакцинации, благодаря чему, в 1977 году был отмечен последний случай заражения данной инфекцией. В настоящее время оспа как заболевание ликвидирована.
1916 год – эпидемия полиомиелита в Европе и США. За один год в США полиомиелитом заразились 27 тысяч человек.
1017-1921 гг. – эпидемия сыпного тифа, в этот период в России погибло около 3 миллионов человек.
1921-1923гг. – эпидемия чумы в Индии. Погибло около 1 миллиона человек.
Вторая эпидемия полиомиелита поразила мир в 1950 году. Тогда и была изобретена вакцина. В СССР первую массовую иммунизацию провели в Эстонии, там заболеваемость была самой высокой. С тех пор прививка введена а Национальный календарь прививок.
В 1952 году насчитывалось 58000 случаев заболевания полиомиелитом в США. Одна треть была парализована, более 3000 человек умерло.

Эпидемия холеры на Гаити в 2010 году убила 4,5 тысячи человек.
В последние годы наблюдается эпидемия кори. Причина эпидемии – низкий охват прививками. По данным ВОЗ в Европейском регионе заболело корью более 37 тысяч человек, среди которых имелись летальные исходы.
Одной из страшных эпидемий на сегодняшний день является лихорадка Эбола. Уровень смертности от данного заболевания по данным ВОЗ составляет 90%.
На сегодняшний день наиболее эффективным способом борьбы с инфекционными заболеваниями стала специфическая профилактика, успешно защищающая человека от таких инфекций как туберкулез, грипп, коклюш, дифтерия, столбняк, полиомиелит и другие.
Специфическая профилактика проводится путем иммунизации различных групп населения.
Иммунизация – это процесс, благодаря которому человек приобретает иммунитет, или становится невосприимчивым к инфекционной болезни, обычно, путем введения вакцины. Вакцины стимулируют собственную иммунную систему организма к защите человека от соответствующей инфекции или болезни(ВОЗ).
Ежегодно иммунизация позволяет предотвращать от 2 до 3 миллионов случаев смерти от инфекционных заболеваний.
Цели специфической профилактики:
улучшение качества и увеличение продолжительности жизни человека;
снижение смертности и инвалидизации от инфекционных болезней;
предупреждение, ограничение распространения и ликвидация инфекционных болезней.
Задачи специфической профилактики:
Индивидуальная защита прививаемых.
Создание популяционного иммунитета.
Специфическая профилактика направлена на повышение устойчивости организма к инфекциям путем создания искусственного иммунитета.
Различают активный и пассивный искусственный иммунитет. Активный иммунитет создается с помощью вакцин, пассивный — с помощью препаратов, содержащих антитела против какого-либо возбудителя.
Вакцина – биологически активный медицинский препарат, содержащий антиген для выработки иммунного ответа, который защищает привитого от соответствующего инфекционного заболевания.
Для создания искусственного иммунитета используется несколько групп вакцин:
вакцины из тел убитых микробов;
химические вакцины, приготовленные из определенных компонентов бактериальных клеток;
анатоксины, изготовленные из бактериальных экзотоксинов.
13 мая 1988 г. на 41-й сессии Всемирной организации здравоохранения принята резолюция, в которой всем странам мира предлагалось координировать свои действия, чтобы добиться искоренения полиомиелита.
На территории России вакцинация проводится в соответствии с национальным календарем профилактических прививок и календарем профилактических прививок по эпидемическим показаниям.
Национальный календарь профилактических прививок – это схема обязательных прививок, осуществляемых в определенном возрасте детям и взрослым, которая позволяет наиболее полноценно защитить человека от инфекции. Он предусматривает проведение массовой иммунизации против основных инфекционных болезней: туберкулеза, полиомиелита, коклюша, дифтерии, столбняка, кори, краснухи, эпидемического паротита, вирусного гепатита В, гриппа, гемофильной инфекции, пневмококковой инфекции и др.
На территории России все прививки, включенные Национальный календарь профилактических прививок, осуществляются во всех государственных и муниципальных организациях здравоохранения бесплатно и с согласия родителей.
В последние годы в России в рамках национального календаря по эпидемическим показаниям активно иммунизируют от таких заболеваний как туляремия, чума, бруцеллез, сибирская язва, бешенство, лептоспироз, желтая лихорадка, клещевой энцефалит, лихорадка Ку, холера, менингококковая инфекция, брюшной тиф, вирусный гепатит А, корь, шигеллезы, дифтерия, эпидемический паротит, полиомиелит, пневмококковая инфекция, ротавирусная инфекция, ветряная оспа, гемофильная инфекция. Вакцинации по эпидемическим показаниям подлежат лица, проживающие в неблагополучных по инфекционным заболеваниям регионах, контактные лица очагов заболевания, лица, подлежащие призыву на военную службу. Часто источниками инфекции становятся иммигранты из неблагополучных по инфекционным заболеваниям стран, туристы.
Активным веществом препарата "Ликопид" является полусинтетический гликопептид, представляющий собой основную структурную единицу клеточной стенки бактерий.
Преферанская Нина Германовна
Доцент кафедры фармакологии института фармации им. А.П. Нелюбина Первого МГМУ им. И.М. Сеченова (Сеченовский университет), к.фарм.н.
Ликопид, табл. 1 мг (действующее вещество — глюкозаминилмурамилдипептид (ГМДП) — представляет собой синтетический аналог структурного фрагмента оболочки (пептидогликана) бактериальных клеток.
ГМДП является активатором врожденного и приобретенного иммунитета, усиливает защиту организма от вирусных, бактериальных и грибковых инфекций; оказывает адъювантный эффект в развитии иммунологических реакций. Биологическая активность препарата реализуется посредством связывания ГМДП с внутриклеточным рецепторным белком NOD2, локализованным в цитоплазме фагоцитов (нейтрофилов, макрофагов, дендритных клеток). Препарат стимулирует функциональную (бактерицидную, цитотоксическую) активность фагоцитов, усиливает презентацию ими антигенов, пролиферацию Т- и В-лимфоцитов, повышает синтез специфических антител, способствует нормализации баланса Th1/Th2-лимфоцитов в сторону преобладания Th1.
В конечном итоге он воздействует на все три основные звена иммунитета: фагоцитоз, клеточный и гуморальный иммунитет, и при его применении возникают антиинфекционный, антибактериальный, противогрибковый, антивирусный и противовоспалительный эффекты действия.
Препарат обладает низкой токсичностью, не оказывает эмбриотоксического и тератогенного действия, не вызывает хромосомных, генных мутаций. Биодоступность препарата при пероральном приеме составляет 7–13%.
Полудан (лиофилизат д/инъек. 100 ЕД, глаз. капли 100 ЕД) — биосинтетический полирибонуклеотидный комплекс полиадениловой и полиуридиловой кислот (в эквимолярных соотношениях) — обладает выраженной противовирусной и иммуномодулирующей активностью, основанной на его способности усиливать интерферонообразование в организме. Интерферон препятствует проникновению вируса в клетки и его размножению. Определение различных типов интерферонов с помощью стандартных сывороток дало возможность установить, что Полудан стимулирует образование в основном a-интерферона, в меньшей степени — b- и g-интерферонов. Исследования, проведенные в институте вирусологии им. Д.И. Ивановского, показали, что инстилляции и субконъюнктивальное введение Полудана способствуют выработке эндогенного интерферона в сыворотке крови и в слезной жидкости больных офтальмогерпесом. Применение: раствор, предназначенный для инстилляций в глаза, готовят путем растворения содержимого флакона (200 мкг порошка) в 2 мл дистиллированной воды. Готовый раствор может быть использован в течение 7 дней.
Циклоферон (табл. 150 мг, р-р д/инъек. 12,5% 2 мл; 5% линимент, 5 мл) — является низкомолекулярным индуктором интерферона, что определяет широкий спектр его биологической активности (противовирусной, иммуномодулирующей, противовоспалительной). Обладает прямым противовирусным действием, подавляя репродукцию вируса на ранних сроках (1–5 сутки) инфекционного процесса; эффективен в отношении вируса герпеса и других возбудителей. Основной клинический эффект действия линимента связан с индукцией раннего альфа-интерферона. Препарат нормализует цитокиновый дисбаланс оппозитных форм иммунного ответа. Местное фармакотерапевтическое действие препарата обусловлено стимуляцией локального иммунного ответа в лимфоидной ткани слизистой оболочки. Эффективность линимента при лечении хронических пародонтитов проявляется в подавлении роста патогенных микроорганизмов и нормализации уровня секреторного иммуноглобулина А в жидкости зубодесневых карманов, что обеспечивает качественную санацию ротовой полости, способствуя уменьшению воспаления и кровоточивости десен.
Бендазол (Дибазол, табл. 20 мг; 1% р-р д/инъек.,1 мл) — широко известен как спазмолитик миотропного типа действия. Однако у этого препарата была обнаружена иммуностимулирующая активность и его стали использовать в школах с профилактической целью для предупреждения развития эпидемий гриппа и ОРВИ. В дальнейшем было показано, что препарат усиливает фагоцитоз, лейкопоэз и образование антител. Иммуномодулирующая активность сопровождается индукцией интерферона. С профилактической целью применяют по ½ таблетки в течение 2 недель, эффект развивается постепенно.
Дезоксирибонуклеат натрия (Деринат, 0,25% р-р 10 мл капельница; 1,5% р-р д/инъек. 5 мл; 0,25% спрей 10 мл)— биологически активное вещество, выделенное из молок осетровых рыб, представляет собой высокоочищенную натриевую соль нативной дезоксирибонуклеиновой кислоты, деполимеризованную ультразвуком и растворенную в 0,1% водном растворе хлорида натрия. При применении препарата нормализуется иммунный статус, повышается активность В-лимфоцитов, Т-хелперов и усиливается фагоцитоз. Препарат является универсальным метаболическим модулятором, обладающим неспецифическим общебиологическим стимулирующим действием на все органы и ткани. Активируя процессы клеточного и гуморального иммунитета, оптимизирует воспалительную реакцию и стимулирует клеточную регенерацию. При профилактике ОРВИ — в каждый носовой ход по 2 капли 2–4 раза в сутки, при воспалительных заболеваниях по 3–5 капель 3–6 раз в сутки.
Иммунал, содержащий высушенный сок эхинацеи, обладает иммуностимулирующим действием. При его применении происходит индукция выработки интерферона и усиливается активность фагоцитов. Применяется препарат с профилактической целью у людей, часто болеющих ОРВИ, для смягчения симптоматических проявлений или уменьшения продолжительности заболевания.
"Эхинацея-ВИЛАР" — препарат, близкий по составу и фармакологическому эффекту зарубежным препаратам "Иммунал" и "Эхинацея-Гексал". Эхинацея повышает сопротивляемость организма к инфекционным и простудным заболеваниям, усиливает работу иммунной системы, способствует регенерации тканей. Сухой экстракт эхинацеи узколистной выпускается в табл. 200 мг. Назначают взрослым и детям с 12 лет. Для профилактики — 1 табл. 3 раза в день. Курс — 2 месяца. При первых признаках простуды применяют 4 таблеткиэхинацеи с витамином С, затем каждые 2 часа по 2 таблетки в течение 3–5 дней, затем по 2 таблетки 3 раза в сутки в течение 20 дней. Настойку (р-р 50 мл) принимают внутрь по 25–35 капель 3 раза в день. Средний курс лечения — 2–3 недели.
Антисепт рекомендуется в качестве общеукрепляющего и вспомогательного средства в комплексной терапии сезонных простудных респираторных заболеваний. Принимают при заболеваниях бронхов, легких и простуде. Содержит четыре очень активных компонента (100 мг прополиса; 60 мг витамина С; 20 мг масла тимьяна ползучего; 20 мг экстракта эхинацеи), которые очищают легкие и бронхи. Повышает сопротивляемость организма и снижает восприимчивость к простуде.
Анаферон,табл. д/рассас. №20 и Анаферон детский, табл. д/рассас. №20 и капли 25 мл — аффинно очищенная смесь гомеопатических разведений антител к гамма интерферону человека, оказывает иммуномодулирующее и противовирусное действие. Стимулирует гуморальный и клеточный иммунный ответ. Повышает продукцию антител, активизирует функции Т-эффекторов, Т-хелперов.
Препарат применяется для профилактики и лечения гриппа, ОРВИ, вирусных инфекций верхних дыхательных путей (риниты, фарингиты, ларингиты, трахеобронхиты), других острых и хронических вирусных инфекций, а также в комплексной терапии бактериальных инфекций.
Лечение начинать при появлении первых признаков респираторного заболевания по следующей схеме: в первые 2 часа принимать по 1 таблетке каждые 30 минут; затем принять в течение первых суток еще 3 таблетки через равные промежутки времени. Со вторых суток и далее препарат принимать по 1 таблетке 3 раза в день до выздоровления. С профилактической целью препарат принимают ежедневно по 1 таблетке 1 раз в день в течение 1–3 месяцев, на протяжении всего эпидемического периода.
Оциллококцинум выпускается в гранулах по 1 г, что соответствует 200CК (10 −400 ). В качестве активных компонентов этого гомеопатического противопростудного средства использованы экстракты внутренних органов мускусной (барбарийской) утки, в частности сердца и печени (Anas barbariaelium, hepatic et cordis extractum). Назначается в целях профилактики гриппа и ОРВИ, легкой и средней степени тяжести этих заболеваний.
Грипп-Хель (смесь гомеопатических разведений С12, С30 и С50) содержит аффинно очищенные антитела к интерферону-g человека. Препарат повышает иммунитет организма независимо от локализации заболевания или конкретного возбудителя. Обладает иммуностимулирующим, противовоспалительным действием. Показаниями к применению являются грипп и гриппозные инфекции.
Препаратыявляются иммуностимуляторами бактериального происхождения и обладают свойствами, сходными по действию с вакцинами.
ИРС-19 (спрей назал., 20 мл) — комплексный препарат, при распылении которого образуется мелкодисперсный аэрозоль, покрывающий слизистую оболочку носа, приводя тем самым к быстрому развитию местного иммунного ответа. Повышает естественный специфический иммунитет и усиливает факторы неспецифической защиты. Локально образуются антитела класса секреторных иммуноглобулинов — IgA, которые препятствуют фиксации и размножению возбудителей инфекции на слизистой. При применении препарата усиливается фагоцитарная активность макрофагов, увеличивается содержание лизоцима и повышается продукция эндогенного интерферона. Применяется препаратдля лечения вирусных инфекций, в т.ч. и гриппа, хронических бактериальных инфекций верхних дыхательных путей и бронхов: ринит, синусит, ларингит, фарингит, тонзиллит, трахеит, бронхит; отит. Его используют во время сезонной профилактики острых и обострения хронических заболеваний верхних дыхательных путей и бронхов.
Имудон (табл. д/рассас., 50 мг) представляет собой поливалентный антигенный комплекс, активным действующим компонентом которого является смесь лизатов бактерий. Препарат активирует фагоцитоз, увеличивает содержание лизоцима слюны, способствует увеличению количества иммунокомпетентных клеток, повышает содержание секреторного иммуноглобулина А в слюне. Применяется он при воспалительных и инфекционных поражениях ротовой полости.
Препараты, обладающие общеукрепляющим и антиоксидантным действием: Аскорбиновая кислота, АлфаВИТ, Джеритон(комплекс витаминов и микроэлементов с женьшенем), Веторон и др.
Витамин С широко используется для профилактики инфекций верхних дыхательных путей, при повышенной утомляемости и для активации иммунных сил организма. Для профилактики: взрослым — по 50–100 мг/сутки, детям — 25 мг/сутки; при беременности и лактации — по 300 мг/сутки в течение 10–15 дней; далее по 100 мг/сутки внутрь, после еды.
Веторон —препаратсодержит бета-каротина 20,0 мг/мл и витамина Е 8,0 мг/мл, обладает антиоксидантным действием, общеукрепляющими свойствами, повышает неспецифическую резистентность организма. Применяется по 7–8 капель в день во время еды взрослым, добавляя в воду или любой другой напиток.
Веторон-Е — общеукрепляющее средство, дополнительный источник бета-каротина, витамин Е, аскорбиновой кислоты — применяется взрослыми и кормящими женщинами по 5–11 капель (0,25–0,45 мл); детям от 3 до 6 лет назначается — по 3–4 капли (0,15 мл); детям от 7 до 12 лет и беременным женщинам — по 5–6 капель (0,25 мл); принимать 1 раз в день во время еды, предварительно растворив в кипяченой воде. Выпускаются жевательные таблетки для детей со вкусом облепихи, жевательные таблетки с массой 770 мг.
Веторон Иммуно — шипучие таблетки с эхинацеей и цинком 3,8 г; с витамином Е 2% р-р д/приема внутрь, 20 мл, р-р детский 20 мл.
КОМБИНИРОВАННЫЕ ЛЕКАРСТВЕННЫЕ СРЕДСТВА
В состав отечественного препарата "Цитовир-3" входят: индуктор интерферона дибазол, синтетический аналог гормонов тимуса тимоген, а также аскорбиновая кислота, усиливающая неспецифическую устойчивость организма к инфекции. Цитовир-3 назначают для профилактики и раннего патогенетического лечения вирусных инфекций, в первую очередь гриппа и других острых респираторных вирусных заболеваний. Применение препарата во время эпидемий позволяет снизить уровень заболеваемости приблизительно в 10 раз, уменьшает выраженность симптомов заболевания и предупреждает постинфекционные осложнения. Применение Цитовира-3 сопровождается мощной выработкой интерферона в течение 24 час. с начала лечения. Достигаемый эффект сохраняется на протяжении 10–14 дней. Препарат принимают по 1 капс. 3 раза в день за 30 мин. до еды. Всего проводят 4 курса через день. Повторную профилактику можно проводить через 3–4 недели.
К комплексным препаратам, используемым как для профилактики, так и для лечения ОРВИ и других инфекционных заболеваний, относятся: Терафлю, Антифлу, Фервекс, Солпадеин, АнвиМакс, Риниколд и мн. др.
Одним из эффективных методов снижения заболеваемости среди населения является их вакцинация. Для вакцинации используют живые, инактивированные или комбинированные вакцины. Живая вакцина состоит из ослабленных, лишенных возможности размножаться возбудителей. Штаммы этих патогенных микробов потеряли вирулентность, но сохранили специфическую антигенность. Инактивированные вакцины содержат вирусные частицы или антигенные комплексы из бактерий или вирусов, против которых делается прививка. У прививаемого ребенка или взрослого создается искусственный иммунитет, вырабатываются к данным возбудителям антитела. При последующей встрече вакцинированного человека с данной инфекцией заболевание не возникает или протекает в легкой форме, т.к. образовавшиеся антигены запускают иммунную реакцию на проникший возбудитель и он уничтожается быстрее, чем успевает размножиться.
В настоящее время разработаны и используются в основном только противогрипозные вакцины — Ваксигрипп, Гриппол, Инфлювак. Антигенный состав гриппозных вакцин ежегодно обновляется согласно рекомендациям Всемирной организации здравоохранения. Очень важно, что вакцинация, снижаязаболеваемость гриппом, снижает заболеваемость и другими вирусными инфекциями (ОРВИ, отит, бронхит, пневмония) как у взрослых, так и среди детей.
Читайте также:

