При бешенстве в крови моноциты
Обновлено: 08.05.2024
В крови присутствуют клетки разных типов. Одними из них являются моноциты. Это крупные клетки, которые буквально поглощают бактерии, поврежденные структуры собственного организма и уничтожают их. Повышение уровня моноцитов – нормальная реакция организма в момент протекания инфекционной болезни, воспалительных процессов. Но нередко превышение моноцитов может говорить и о патологии. Для достоверного установления причины необходимо провести соответствующую диагностику.
Что такое моноциты в крови
Моноциты представляют собой разновидность лейкоцитов – белых клеток крови. Это крупные образования с большими ядрами. Они участвуют в защите организма от воспалительных процессов. Моноциты могут проникать через стенки сосудов, покидая кровь и устремляясь к очагу воспаления. Они разрушают бактерии, вирусы, а также погибшие клетки собственного организма. Получается, что моноциты выполняют важную санитарную функцию.
Это особенно важно во время протекания инфекционных заболеваний. Например, если человек заболел гриппом, в этот момент разрушается множество клеток ротоглотки, носовой полости. Тогда моноциты в большом количестве поступят в соответствующие области и переварят погибшие части клеток. При этом ткани быстрее восстановятся, что будет способствовать общему выздоровлению.
Что значит, если моноциты повышены
В нормальном состоянии количество моноцитов в крови такое (на 1 литр крови):
для взрослых: от 0,04 до 0,08*10 9 единиц клеток;
для детей: от 0,05 до 1,1*10 9 единиц клеток.
Если говорить о норме в относительном измерении, то количество моноцитов должно составлять 1%-10% от общей массы лейкоцитов. Причем у детей оптимальный диапазон – от 2% до 7%, а у взрослых – от 1% до 8%. Если же концентрация больше указанных значений, это говорит о повышенных моноцитах в крови. Такое нарушение называется моноцитозом.
Основные причины повышения моноцитов в крови
К основным причинам моноцитоза относят:
Инфекционные процессы бактериального происхождения, в том числе сифилис, бруцеллез, туберкулез, эндокардит.
Инфекции вирусной природы – гепатит, мононуклеоз.
Болезни органов кроветворения – лейкоз.
Красная волчанка системного характера.
Восстановление после инфекционных болезней.
Перенесенные хирургические вмешательства.
Попадание веществ неинфекционного характера (в основном через легкие).
Не всегда повышенное содержание моноцитов говорит о нарушении. В ряде случаев это нормальное физиологическое состояние, например, после приема пищи, по окончанию менструального цикла, а также у детей до 7 лет.
Моноцитоз у детей
Повышение моноцитов в детском возрасте тоже часто связано с инфекционными патологиями, преимущественно вирусной природы. Если по результату анализа крови диагностирован моноцитоз, это означает, что организм активно борется с болезнетворными процессами.
Также подобное состояние наблюдается при глистных поражениях – энтеробиоз, аскаридоз и другие. После уничтожения гельминтов содержание моноцитов приходит в норму. Причина может быть связана и с туберкулезом, но подобные патологии встречаются редко. Моноцитоз может наблюдаться из-за онкологических процессов. Наиболее часто встречаются лейкоз, а также лимфогранулематоз.
Другие распространенные причины:
воспаления в органах ЖКТ;
артриты ревматоидного типа;
инфекции на фоне хирургических вмешательств.
Симптомы моноцитоза
Достоверно определить повышенное содержание моноцитов можно только по результату проведенного анализа крови. При этом нарушение проявляет себя и определенными симптомами:
апатия, снижение или отсутствие аппетита;
потеря веса без конкретной причины;
высокая утомляемость, общая слабость организма без объективной причины;
высокий уровень тревожности, вплоть до панических состояний;
эмоциональное перевозбуждение без конкретной причины;
неприятие мяса, отвращение к нему (возникает внезапно);
выделение с калом больших объемов слизи;
сухой кашель, который наблюдается длительное время (бывает с кровяными выделениями);
боль в мышцах, в области спины;
болевые ощущения в ногах;
сыпь в области половых органов.
Что делать при повышенных моноцитах
В первую очередь необходимо обратиться к врачу. После проведения анализа крови и выявления повышенных моноцитов необходимо рассказать о других жалобах (если они есть). Поскольку причины могут быть самые разные, понадобится провести дополнительную диагностику:
УЗИ органов, находящихся в брюшной полости;
КТ суставов и другие.
Лечение зависит от поставленного диагноза. В ряде случаев используются медикаменты. Например, для лечения бактериальных инфекций легких и других дыхательных путей применяют антибиотики. В терапии артрита используют противовоспалительные средства нестероидного типа, проводят физиотерапевтические процедуры. В отдельных случаях показано оперативное вмешательство – например, при обнаружении таких тяжелых патологий, как лейкоз.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бешенство у человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Бешенство – тяжелое вакциноконтролируемое вирусное заболевание нервной системы. Резервуаром для вируса бешенства служат дикие и бродячие животные, преимущественно хищники, некоторые виды грызунов, а также домашний скот.
Наибольшее число случаев заражения регистрируется в весенне-летний период. Стоит отметить, что у детей заболевание развивается быстрее, чем у взрослых.
Причины появления бешенства
Вирус Neuroiyctes rabid передается через биологические жидкости (как правило, через слюну) и попадает в организм преимущественно в результате укуса зараженного животного. Передача инфекции может произойти и в случае непосредственного контакта слюны инфицированного животного со слизистыми оболочками или свежими ранами на коже человека. Причем животное считается заразным уже за 3-7 дней до появления клинических симптомов.
Передача инфекции от человека человеку при укусе или со слюной теоретически возможна, но ни разу не подтверждалась.
Бешенство развивается далеко не в каждом случае: при укусе конечности риск развития заболевания составляет около 23%, а в случае повреждения шеи, лица и кистей рук доходит до 95%.
Проникая в организм человека, вирус распространяется по нервным волокнам, но может разноситься с током крови и лимфы. Он разрушает нервные клетки и на их месте оставляет специфические образования - тельца Бабеша-Негри. Спустя некоторое время вирус достигает спинного и головного мозга, где вызывает воспалительный процесс, характеризующийся тяжелой симптоматикой. Из-за перерождения клеток нервных волокон развиваются функциональные расстройства внутренних органов и систем.
Во внешней среде вирус очень быстро погибает под прямыми солнечными лучами и в течение десяти минут при нагревании до 60°С. Желудочный сок уничтожает его в течение 20 минут, спирт и другие средства дезинфекции – практически мгновенно. При низких температурах вирус может сохраняться в течение нескольких недель, однако при этом теряет вирулентность.
В большинстве случаев причиной болезни становится отсутствие у людей необходимых знаний, а также небрежное отношение к собственному здоровью. Человек часто не придает должного значения тому, что был укушен, относясь к ране как к обыкновенной царапине.
За медицинской помощью нужно обращаться не только после укуса, но даже после попадания слюны на кожу, целостность которой нарушена.
Классификация заболевания
В Международной классификации болезней 10-го пересмотра бешенство имеет код А82:
A82.0 - Лесное бешенство.
A82.1 - Городское бешенство.
A82.9 - Бешенство неуточненное.
Клинические формы бешенства:
- бульбарная;
- менингоэнцефалитическая;
- мозжечковая;
- паралитическая.
1-я стадия (от 24 часов до 3 дней) характеризуется болезненностью раны, гиперреактивностью и зудом кожи в месте укуса, отечностью тканей. У больного наблюдается субфебрильная температура (до 37,3оС), головная боль, слабость, может быть тошнота и рвота. Если рана на лице, то у человека развиваются обонятельные и зрительные галлюцинации. Психические отклонения проявляются депрессией, апатией, необъяснимой тревожностью, раздражительностью.
2-я стадия длится 2-4 дня, характеризуясь гипервозбуждением и гидрофобией (человек не может пить из-за спазма глотательной мускулатуры, а по мере прогрессирования болезни этот спазм возникает даже от звука льющейся воды). Урежается частота дыхания, появляются лицевые судороги в ответ на яркий свет, резкие звуки, ветер или сквозняк. Зрачки расширяются, взгляд фиксируется в одной точке. У больного учащается пульс, происходит обильное слюно- и потоотделение.
Развиваются психические нарушения: человек становится буйным, агрессивным и представляет угрозу себе и окружающим. Во время таких приступов больной страдает от преследующих его страшных галлюцинаций, а в промежутках между ними к нему может возвращаться сознание.
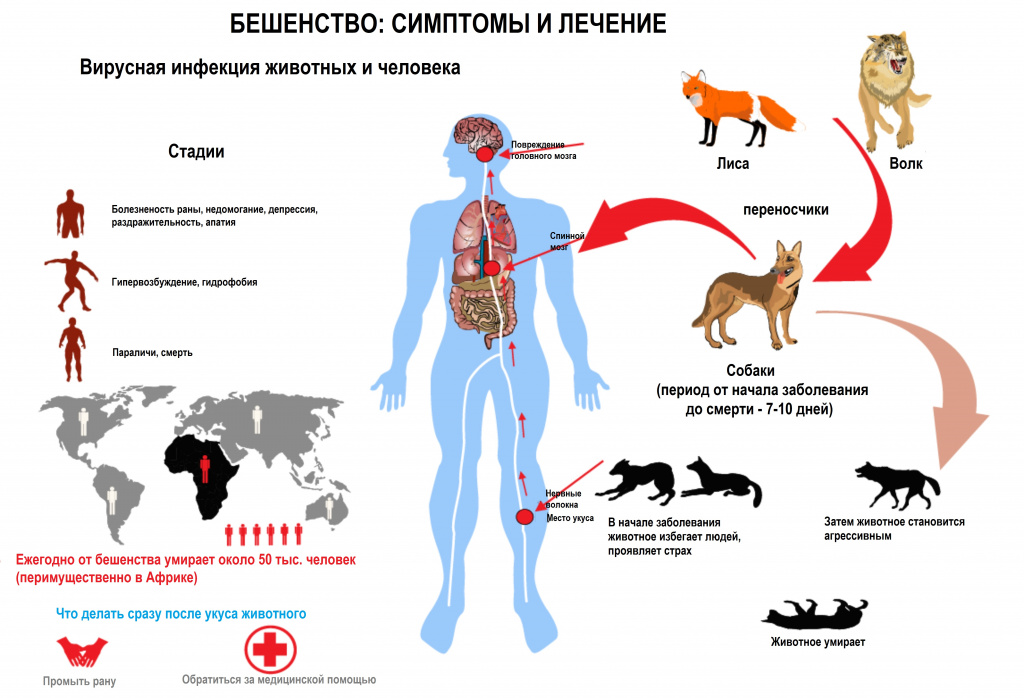
Диагностика бешенства
При обращении пациента к врачу после укуса агрессивного животного значение имеет осмотр раневой поверхности для определения предположительной длительности инкубационного периода. Затем врач отмечает наличие визуальных признаков заболевания – изменения поведения, размер зрачков и т.д.
Изменения в клиническом анализе крови у всех заболевших бешенством схожи - повышается уровень лимфоцитов, эозинофилы отсутствуют.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Мазок-отпечаток, взятый с поверхности роговицы, указывает на наличие антител, вырабатываемых к попавшей в организм инфекции.
Кроме того, к основным диагностическим мероприятиям относится определение вирусных антигенов в биоптате кожи затылочной части по методу флуоресцирующих антител, а также ПЦР-тест спинномозговой жидкости.
Дополнительно может потребоваться биохимическое исследование крови:
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины. Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea. Краткая характеристика аналита Мочевина Мочевина является основным азотсодержащим продуктом катаболизма белков и аминокислот в организме человека. .
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны.
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых веществ (Калий, Натрий, Хлор) Калий (К+) Основной внутриклеточный катион. Кал.
ЭЭГ — безопасный и безболезненный метод исследования функционального состояния головного мозга.
К каким врачам обращаться
Следует помнить о смертельной опасности вируса бешенства, поэтому к врачу нужно обращаться сразу после контакта с животным, представляющим даже потенциальную опасность. Оказание первой помощи пострадавшему входит в обязанности врача-хирурга или травматолога, работающего в центре антирабической помощи или в травматологическом пункте. Больной получает инъекцию в день обращения.
Затем может потребоваться помощь врача-терапевта для определения необходимого объема диагностических и лечебных мероприятий, консультация невролога, психоневролога - при поражениях ЦНС.
Лечение бешенства
Единственный способ предотвратить бешенство и смерть зараженного им человека – своевременная (во время инкубационного периода) вакцинация с использованием сухой антирабической вакцины и антирабического иммуноглобулина. Место укуса обкалывают раствором антирабического иммуноглобулина (RIG) в дозе 20 МЕ/кг массы тела.
Схема антирабической вакцинации после контакта с животным – 0-й день (день обращения) – 3-й день – 7-й день – 14-й день – 30-й день – 90-й день. Если животное известно и не погибло от бешенства через 10 дней после нанесения укусов, курс вакцинации можно прекратить.
Она состоит в тщательном промывании раны проточной водой и мыльным раствором, обработке краев раны йодом или спиртом. Повязку, как правило, не накладывают.
При прохождении курса вакцинации от бешенства пациентам запрещено употреблять спиртные напитки, не рекомендуются чрезмерные физические нагрузки, нахождение в бане и сауне, переохлаждение.
Если больной получает параллельно лечение иммунодепрессантами или кортикостероидами, необходимо регулярно осуществлять контроль уровня антител к вирусу. Если они продуцируются в недостаточном количестве, то необходима дополнительная терапия.
При выполнении всех перечисленных мер вероятность развития заболевания удается свести практически к нулю.
После появления клинических симптомов заболевания эффективное лечение становится невозможным, усилия медиков направлены лишь на уменьшение страданий пациента. Ему назначают противосудорожные и снотворные препараты, помещают в затемненную палату с хорошей шумоизоляцией, вводят обезболивающие средства (опиоидные анальгетики) и транквилизаторы. Продлить жизнь помогает искусственная вентиляция легких. Однако на текущем уровне развития медицины после появления клинической симптоматики летальный исход наступает во всех случаях.
Показания для экстренной госпитализации:
- множественные рваные раны, укусы лица, шеи, кистей и пальцев рук;
- инфицирование полученных ран;
- отягощенный терапевтический, аллергологический, неврологический или психоневрологический анамнез;
- беременность.
От появления симптомов заболевания до момента смерти больного проходит от 3 дней до 7 дней. Иногда бешенство отличается быстрым прогрессированием и стертой клинической картиной. При этом пострадавший может скончаться в первые сутки после манифестации первых симптомов.
Профилактика бешенства
Бешенство – заболевание, предупреждаемое с помощью вакцин. Профилактическая вакцинация рекомендована лицам, имеющим профессиональные риски, например, дрессировщикам, охотникам, ветеринарам. Противопоказания для введения вакцины от бешенства отсутствуют. Инъекции вводят и женщинам, вынашивающим ребенка, и больным с острыми патологиями. Первые антитела к вирусу начинают вырабатываться через 14 дней после вакцинации, их максимальная концентрация достигается через месяц. Иммунитет от бешенства сохраняется на период до 1 года.
В случаях, когда существует риск краткого инкубационного периода, больному вводят антирабический иммуноглобулин.
Побочные эффекты после вакцинации несущественные по сравнению с возможным заболеванием. В некоторых случаях проявляются аллергические реакции, место инъекции может отекать, уплотняться или болеть.
Вакцину не вводят в следующих случаях:
- если ранение было нанесено птицей (не хищником!);
- если в результате укуса не была повреждена кожа (через плотную ткань);
- если был контакт с человеком, зараженным бешенством;
- если был укус животного, но животное не погибло спустя 10 дней после контакта (инкубационный период у теплокровных животных составляет до 10 дней, после чего животное погибает в случае заражения бешенством).
- Полный медицинский справочник / Пер. с англ. Е. Махияновой и И. Древаль. - М.: АСТ, Астрель, 2006. - 1104 с.
- Клинические рекомендации. Бешенство (гидрофобия) у взрослых. Минздрав РФ, 2019, с. 44.
- Литвиненко Ю.В. Бешенство. Актуальные вопросы / Ю.В. Литвиненко. — Текст: непосредственный // Молодой ученый. — 2016. — № 22 (126). — С. 104-111 .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
На сервисе СпросиВрача доступна консультация инфекциониста онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте! у вас повышены лимфоциты в анализе, это говорит об вирусной инфекции в организме или же о недавней перенесенной инфекции, это может быть и ОРВИ. Бешенства тут нет

Здравствуйте. Риска нет, прививки не нужны. Кровь даже при наличии бешенства как правило ничего не показывает. Сейчас есть небольшой вирусный сдвиг, если нет симптомов простуды стоит сдать АЛТ, ВИЧ и вирусные гепатиты В и С для исключения.

Добрый день ! Вы не нуждаетесь в вакцинации , бешенством в вашей ситуации нет риска заражения , температура скорее всего вирусного происхождения, не переживайте и не накручивайте себя .

Здравствуйте.
Бешенство исключительно в вашем случае.
Кровь вирусная.
Хорошо бы сдать кровь на персистирующие инфекции - впг, цмв, вэб, гепатит в и с, ВИЧ.
+очный осмотр терапевта.

Здравствуйте. Риска заражения бешенством нет в Вашем случае. Нет необходимости в вакцинации. Можно не переживать.

По вакцине от бешенства опаздали, там надо в определенный срок начать. Однако если не было укуса и обширного ослюнения, то речь о бешенстве вообще не идёт. Из сильно укушенных , несколько раз, бешеной собакой, заболевают 30%.Из неукушенных не заболевает никто. Сдайте анализ крови общий, посмотрите, нет ли воспалительных изменений при температуре. При продолжении температуры более 2-3днкй обратиться к терапевту. Или хирургу, если в руке будет беспокоить.

Добрый день , в данном случае бешенство исключено(заражение происходит путём непосредственного попадания заражённой слюны в рану , на поверхностях вирус не сохраняется ) . У вас в крови повышены лимфоциты , это говорит о хронизации вирусной инфекции . Сдайте биохимию крови (билирубин , алт , аст , амилаза , креатинин и мочевину ), срб , мазок на Ковид (учитывая эпидобстановку ), кровь на вич , гепатиты в и с , цитомегаловирус , вирус Герпеса и Эпштейн-Барр .

Здравствуйте! По анализу крови есть сдвиг, свидетельствующий о том, что у вас скорее всего сейчас респираторная вирусная инфекция.
Прививаться от бешенства показаний как не было, так и нет.

Здравствуйте! Таким образом бешенство не передается, не переживайте. Температура поднимается из-за вирусной инфекции, у вас лимфоцитоз.
Покалывание в руке, если заноза полностью удалена, также не связано ни с ОРВИ, ни с воображаемым бешенством.
Побольше теплого питья, отдых.

Уважаемый Алексей! Никакого вируса бешенства в данном случае нет, не переживайте. Никакой вакцинации против бешенства не нужно.
Повышение температуры свидетельствует о воспалительном процессе и по анализу крови у вас лимфоцитоз (возникает при вирусной инфекции в организме).
Учитывая напряженную эпидемиологическую обстановку и рост новых случаев заболеваемости коронавирусом необходимо сдать ПЦР тест (мазок из носоглотки) на исключение коронавируса. Если будет отрицательный результат, у Вас ОРВИ.
Обильное питье и симптоматическая терапия.
Неприятные ощущения в руки носят психосоматический характер: Вас тревожит этот вопрос, постоянно об этом думаете и появляются мнимые ощущения. Не переживайте по этому поводу!
На сервисе СпросиВрача доступна консультация инфекциониста онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте! Вакцинального бешенства не бывает! После введения вакцины болезнь не развивается,так как живого возбудителя в вакцине нет.это инактивированная вакцина.
После введения вакцины возможны неврологические проявления ,нейропатии носит не инфекционный характер и является разновидностью побочных проявлений на введение вакцины.В данной ситуации необходимо применять препараты ,снимающие данную реакцию.Используются антигистаминные средства,глюкокортикостероиды и вещества воздействующие на нервную проводимость.
Нина, здравствуйте!Спасибо за ответ.Врача очень смутило,что симптомы начались спустя месяц.Говорит,если реакция на вакцину-должно было быть сразу после введения.Что Вы думаете об этом?

Это реакция замедленного типа,поэтому и отсроченные ее проявления.Возможно вы невольно спровоцировали ее возникновение.Так бывает на фоне нервного стресса,интоксикации,гормональных нарушений.

Никакого вакцинального заражения быть не может!К сожалению в интернете можно встретить совершенно не компетентные статьи.Бешенства у вас нет!
Нина,спасибо.Еще вопрос.Если я сейчас сдам отпечатки с роговицы-могут ли там обнаружить вакцинный штамм?Я имею ввиду насколько достоверным будет результат после вакцинации?Или он может быть ложноположительным из-за того,что меня недавно привили?


Здравствуйте, у вас просто обычная индивидуальная непереносимость, состоящая из побочных эффектов, вы не переживайте, можно использовать дексометазон 4 мг внутримышечно 1 раз в день 2-3 дня, уберёт неврологические симптомы и аллергический компонент. Здоровья вам!
Татьяна, здравствуйте!Спасибо за ответ.Врача очень смутило,что симптомы начались спустя месяц.Говорит,если реакция на вакцину-должно было быть сразу после введения.Что Вы думаете об этом?

Через месяц, странновато, ещё какие либо препараты принимали в течение этого месяца и за последние дня 3? Проблем с позвоночником у вас нет?

Вакцина не содержит! возбудителя бешенства никоим образом! Реакция на вакцину Может быть аллергическая, токсическая, но в любом случае это не бешенство. Сдайте общий анализ крови, Посмотрите эозинофилы и общую картину. Бешенства вакцинальное или от ежа исключено. Бешенство очень хорошо изученая инфекция, она обитает с человеком с начала времен. Ничего нового здесь быть не может, Абсолютно нет
Наталья, здравствуйте!Спасибо за ответ.Врача очень смутило,что симптомы начались спустя месяц.Говорит,если реакция на вакцину-должно было быть сразу после введения.Что Вы думаете об этом?

Вакцина состоит не только из бактериального компанента, там ещё консерванты, белковые компоненты, они могут вызвать отсроченной аллергическую реакцию, эти компоненты могут воздействовать и на нервные ткани, именно в вашем организме может быть такой Побочный эффект. Но то что это бешенство это однозначно исключено. Поствакцинальные реакции требует введения компонентов из организма, поэтому по сорбенты обязательно в частности Полисорб 10 дней по одной столовой ложке 3 раза в день. Аллергическая реакция, добавьте обязательно Цетрин по 1 таблетке 1 раз в день только и сделайте анализ крови, она подскажет что это может быть
При повышении моноцитов в крови диагностируют моноцитоз. Причинами этого состояния чаще всего становятся заболевания, имеющие инфекционную или неинфекционную природу. При моноцитозе количество моноцитов превышает 1000 в каждом мкл крови. Клиническая картина зависит от того, какой характер носит провоцирующая патология, поэтому специфические симптомы отсутствуют.

Назначение моноцитов в организме
Моноциты — это крупные белые клетки крови. Такие структуры относят к лейкоцитам, синтезируемым в костном мозге.
Назначение моноцитов в организме человека:
- Защита. Находясь в крови, моноциты обнаруживают опасные инородные тела. К последним принадлежат раковые клетки, бактерии, вирусы, паразиты, мертвые частицы.
- Очищение. Обнаружив постороннюю, лишнюю или загрязняющую структуру, моноцит обволакивает ее и нейтрализует, после чего выводит из организма.
- Выработка интерферона. Производство этого вещества повышает сопротивляемость клеток к вирусам и усиливает защитные функции.
Моноциты отличаются минимальной продолжительностью жизни, не превышающей 3 суток. Выполнив свои функции в кровяном русле, они трансформируются в макрофаги (структуры, поглощающие патогены, омертвевшие элементы и инородные частицы).
Если обнаруживается умеренное увеличение количества моноцитов в общей фракции лейкоцитов, врачи диагностируют относительный моноцитоз. В случае абсолютного возрастания белых кровяных клеток речь идет о наличии абсолютного моноцитоза.
Какие заболевания вызывают моноцитоз
Чаще всего увеличение белых клеток крови вызывается патологическими процессами, протекающими в явной или скрытой форме. Существует обширный перечень болезней, способных спровоцировать развитие моноцитоза:
- Инфекции, в числе которых значатся грипп, ОРВИ, коклюш, ветряная оспа, краснуха, туберкулез, венерические и другие болезни;
- хронические патологии кишечника — воспаление тонкого отдела, язвы, болезнь Крона;
- ревматологические нарушения, значительно ухудшающие функционирование опорно-двигательного аппарата — артрит, ревматизм, болезнь Бехтерева, склеродермия, дерматомиозит;
- болезни крови — острый лейкоз, полицитемия, тромбоцитопеническая пурпура, остеомиелофиброз, хронический миелолейкоз;
- злокачественные новообразования, затрагивающие лимфатическую систему — лимфома, лимфогранулематоз;
- грибковые заболевания, поражение гельминтами, внутриклеточными микроорганизмами и другими разновидностями паразитов.
Подъем моноцитов также наблюдается на фоне красной системной волчанки, сахарного диабета, гнойных процессов, травм, переломов, инфарктов. Моноцитоз неизбежно сопровождает сепсис, при котором происходит инфекционное заражение крови и существенно возрастает вероятность летального исхода. Увеличение белых кровяных клеток фиксируется после перенесенных инфекций, хирургических операций.
Причины повышения у женщин
Нарастание уровня моноцитов в женском организме может свидетельствовать о разнообразных состояниях:
- инфекционных заболеваниях;
- воспалительных процессах;
- гормональных скачках.
Моноцитоз способен возникнуть в период менструации или при овуляции. Ему нередко подвержены беременные. В период вынашивания в организме перестраиваются иммунная и эндокринная системы, происходит смена гормонального фона, что влечет за собой изменение соотношения различных видов лейкоцитов.
В первом триместре количество моноцитов незначительно падает, а затем возрастает до 3%. Незадолго до родов уровень белых кровяных клеток может снова увеличиться. После появления малыша на свет он снижается и постепенно возвращается к нормальным показателям.
Другие факторы, вызывающие рост моноцитов
В медицине моноцитоз не всегда связывают с протеканием каких-либо заболеваний. В некоторых случаях он обусловлен определенными физиологическими состояниями.
При отсутствии каких-либо заболеваний к развитию моноцитоза могут приводить:
- постоянные стрессы;
- сильное нервное перенапряжение;
- изнуряющий физический труд;
- отсутствие нормального сна;
- отравление токсичными веществами;
- состояния после продолжительной химиотерапии;
- генетически унаследованные особенности организма;
- длительное применение некоторых разновидностей лекарственных средств (глюкокортикостероидов).
Возрастание уровня моноцитов может иметь место у представителей сильного пола, регулярно поднимающих тяжести, работающих в сложных условиях. В детском возрасте количество белых кровяных клеток увеличивается на фоне прорастания молочных зубов и обновления тканей в ротовой полости. Высокий показатель моноцитов имеется у многих новорожденных. Преимущественно он не отклоняется от нормы более чем на 10% и не несет никакой угрозы.
Пациенты младшего возраста чаще подвержены моноцитопении — пониженному уровню лейкоцитов. Такое явление считается более опасным, чем моноцитоз, поскольку нередко указывает на истощение, недостаточную сопротивляемость организма различным негативным факторам.
Какие симптомы сопутствуют моноцитозу
Увеличенное содержание в крови белых клеток не всегда влечет за собой развитие определенной симптоматики. Нередко такое явление протекает без явных признаков.
У некоторых пациентов присутствуют:
- незначительное повышение t тела, не превышающее 37,5 градусов и имеющее затяжной характер (субфебрилитет);
- ухудшение работоспособности;
- общая слабость;
- быстрая физическая или умственная утомляемость.
Могут присутствовать и другие проявления. Такие симптомы будут определяться характером патологии, ставшей основной причиной развития моноцитоза.
Методы диагностики и лечения
Количество моноцитов в крови определяется при проведении клинического анализа крови. Показатели, свидетельствующие о нормальном соотношении белых клеток:
Читайте также:

