Ситуационные задачи по малярии с ответами
Обновлено: 25.04.2024
Задача по инфекционным болезням (вопрос/ответ): малярия
Задача по инфекционным болезням. Пациентка 18 лет, студентка, обратилась к врачу общей практики с жалобами на внезапную лихорадку, боли в мышцах, слабость, диарею и кашель. Неделю назад она вернулась из трёхмесячной поездки по странам Восточной и Центральной Африки.
Во время путешествия принимала профилактические противомалярийные средства, проживала и питалась в местных отелях.
Температура — 37,9 С, пульс — 80 в минуту, артериальное давление в норме. В лёгких дыхание везикулярное, хрипов нет. Живот мягкий, увеличения селезёнки или печени не обнаружено. На коже лодыжек — следы от комариных укусов. Признаки сепсиса отсутствуют.
1. О чём свидетельствует утверждение пациентки, что она принимала профилактические противомалярийные препараты?
2. Какую инфекцию необходимо исключить в первую очередь?
3. Что для этого необходимо сделать?
4. Какие ещё заболевания можно предположить?
5. Перечень необходимых анализов.
6. Какая дальнейшая тактика обследования?
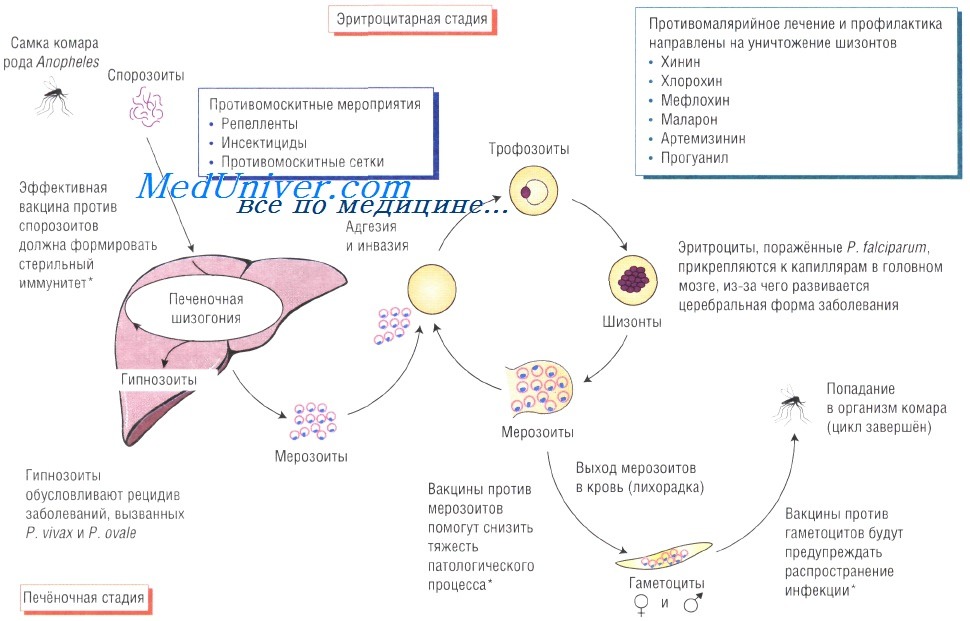
Правильные ответы на вопросы:
1. Заражение малярией возможно даже после применения профилактических препаратов. Необходимо выяснить, какие лекарства применяли для профилактики и соответствуют ли они тому региону, куда отправилась пациентка. Также важно знать, перестала ли она принимать препараты сразу же после того, как покинула эндемическую зону.
4. Для постановки точного диагноза пациентка предоставила слишком мало данных. Первичный осмотр также не даёт исчерпывающей информации. Такие случаи встречают достаточно часто. Поскольку пациентка вернулась из путешествия недавно, в первую очередь необходимо исключить брюшной тиф и бруцеллёз. Также возможен сепсис на фоне инфекции мочевыводящих путей. Кроме того, существует множество вирусных инфекций, которые необходимо исключить (например, вирусный гепатит А). Можно также предположить болезнь Катаямы (острая стадия японского шистосомоза).
5. Помимо препаратов крови для диагностики малярии и трипаносомоза необходимо также сделать посев крови, мочи и кала. Образец сыворотки стоит сохранить для последующих анализов. Для определения количества нейтрофилов и эозинофилов необходим развёрнутый анализ крови (в том числе лейкоцитарной формулы). Необходимо выполнить серологическое исследование на вирусный гепатит А и ВИЧ. Образцы кала исследуют с целью обнаружения яиц и цист паразитов.
Кроме того, нужно провести серологический анализ на некоторые паразитарные инфекции (шистосомоз и филяриоз).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Задача по инфекционным болезням (вопрос/ответ): лептоспироз
Задача по инфекционным болезням. Пациент 32 лет поступил с жалобами на лихорадку, головную и мышечную боль. Ухаживает за газоном в местном гольф-клубе. Пациент сообщил, что на протяжении последних недель он занимался защитой газона от воды, проводил в ней долгое время.
При осмотре: слабовыраженная ригидность мышц шеи, конъюнктивит и лёгкая желтуха. Живот мягкий; печень болезненная, прощупывается при пальпации.
Анализ крови: лейкоциты — 14,2х10 9 /л (преобладают нейтрофилы), мочевина — 9,9 ммоль/л, креатинин — 138 ммоль/л, ACT - 150 ЕД/л.
1. О чём свидетельствует исследование крови?
2. Какие специфические исследования необходимо провести?
3. Какое наиболее вероятное инфекционное заболевание?
4. Дополнительные методы диагностики.
5. О чём свидетельствует род деятельности пациента?
6. Какой антибиотик считают препаратом выбора в данном случае?
7. О чём свидетельствует почечная недостаточность?
Возбудитель лептоспироза
Правильные ответы на вопросы:
1. Очевидны признаки нейтрофилии, нарушения функции почек и печени.
2. Необходимо выяснить причину гепатита. Для этого следует провести серологические исследования на вирусные гепатиты и лептоспироз. Ультразвуковая диагностика поможет исключить хирургическую патологию (например, острый холецистит).
3. Пациент страдает от достаточно редкого заболевания. Обнаруженный при обследовании гепатит, ригидность мышц шеи и конъюнктивит — классическая триада, характерная для лептоспироза. Важен факт того, что пациент долгое время работал, находясь в воде. Нейтрофилия и нарушение функции почек также указывают на лептоспироз.
4. Для диагностики инфекции возможно выделение чистой культуры, но этот метод достаточно сложен и может быть осуществлён лишь в специально оборудованных лабораториях.
5. В прошлом риску заражения лептоспирозом в основном подвергались работники канализационной службы. В настоящее время в связи с соблюдением соответствующих мер предосторожности заболевание регистрируют редко. Чаще всего его обнаруживают у людей, увлекающихся виндсёрфингом и рыбалкой.
6. Препарат выбора для лечения лептоспироза — бензил-пенициллин, а альтернативное средство — доксициклин. Лечение необходимо начать как можно быстрее (при подозрении на это заболевание), так как с течением времени его эффективность снижается.
7. Прогноз при лептоспирозе зависит от тяжести поражения почек. Лечение пациента следует проводить под строгим контролем, что связано с наличием у него симптомов нарушения функций почек и печени.
Подробно о лептоспирозе можно почитать в нашей статье "Лептоспироз. Возбудитель болезни Васильева-Вейля".
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
1. Острый ИКБ, эритемная форма, средней степени тяжести; интоксикация, лимфаденопатия. Наличие
эритемы, данные эпидемиологического анамнеза об укусе клеща.
2. I Управление на стационарное лечение в инфекционное отделение.
Задача № 101
Больной К., 18 лет, в ноябре 2006 г. обратился в инфекционное отделение по направлению терапевта поликлиники с жалобами на умеренные боли в коленных, голеностопных, локтевых суставах, усиливающихся при физической нагрузке.
Из анамнеза выяснено, что проживает в сельской местности; в мае 2005 г. снимал с себя присосавшегося в области шеи клеща. Эритемы не наблюдалось. В августе 2005 года чувствовал общее недомогание, утомляемость, но внимания на это не обращал. Осенью 2005 г. обратил внимание на повышение температуры тела до 37,0-37,5°С, боли в шейном и грудном отделах позвоночника, коленных, голеностопных, локтевых суставах, умеренную головную боль, слабость. В октябре 2005 г. был госпитализирован в терапевтическое отделение ЦРБ с подозрением на ревматоидный артрит, где после обследования и лечения был выписан с Ds : Инфекционно-аллергический полиартрит неустановленной этиологии. На протяжении всего года беспокоят боли в суставах, лихорадка, слабость.
Ваш диагноз, его обоснование?
Когда была допущена ошибка в тактике ведения больного?
План обследования.
План лечения.
Хронический ИКБ, непрерывное течение, с преимущественным поражением нервной системы (полирадикулоневрит, вегето-сосудистая дистония), опорно-двигательного аппарата (полиартрит), стадия субкомпенсации.
Находясь в октябре 2005 г. па стационарном лечении в терапевтическом отделении ЦРБ с подозрением на ревматоидный артрит, больной не был обследован на предмет иксодового клещевого боррелиоза (серологическое исследование сыворотки крови).
Общеклиническое, серологическое, биохимическое, УЗИ суставов, иммунологическое, осмотр невролога, кардиолога, иммунолога в динамике, серологическое исследование сыворотки крови для выявления AT к боррелиям в динамике через 3 месяца.
Антибактериальная терапия цефатоспоринами, дезинтоксикация, десенсибилизация, иммунокоррекция, НПВП, витамины, препараты, улучшающие мозговое и периферическое кровообращение, активизирующие метаболические процессы головного мозга.
Больной Д., учащийся из Мали, обратился в медпункт с жалобами на слабость, озноб, повышение температуры тела до 40°С, боли в животе и учащенный до 5 раз, кашицеобразный стул. Болен 3-й день. В первые 2 дня были ознобы, высокая лихорадка, однократная рвота. С диагнозом: Острая дизентерия направлен в инфекционную больницу.
При осмотре: состояние тяжелое, температура тела 40°С, чувство жара, слабость. Кожа повышенной влажности, склерит. Тоны сердца приглушены, пульс 120/мин. Язык обложен белым налетом. Живот мягкий, резко болезненный в верхних отделах, больше слева. Сигмовидная кишка не пальпируется. Стул кашицеобразный, с небольшим количеством слизи. Печень увеличена на 3 см из-под края реберной дуги, селезенка перкуторно увеличена. Менингеальных знаков нет.
К больному В., 40 лет, вызвана скорая помощь в связи с ухудшением состояния. Заболевание началось 5 дней назад с познабливания, головной боли. Быстро повысилась температура до 40°С, дважды
была рвота. По совету знакомого врача, предположившего грипп, принимал ремантадин, после чего на следующий день температура снизилась до 37,5°С, но к вечеру вновь повысилась до 40,5°С, при этом отмечал сильную головную боль, тошноту, слабость. В течение следующих дней температура оставалась повышенной, повторялась рвота, не приносящая облегчение, неприятные ощущения в эпигастральной области. Сегодня при высокой температуре появился бред.
При осмотре: состояние тяжелое, контакту не доступен. Бледен, лежит с полузакрытыми глазами. Зрачки узкие. Пульс 106/мин., АД-90/60 мм рт.ст. Печень и селезенка увеличены, живот мягкий. Слабо выражен симптом Кернига.
В периферической крови: Ег-2,2*10 12 /л, Hg -93 г/л, Тг-115*10''/л, Ь-4,2*10 9 /л, лейкоцитарная форма без особенностей, количество разрушенных эритроцитов - 50%.
Поставьте диагноз и обоснуйте его.
Как и какие формы возбудителя возможно идентифицировать при данном состоянии пациента ?
Какова этиотропная терапия в данном клиническом случае ?
1. Тропическая малярия, осложненная матярийной комой, тяжелое течение Диагноз выставлен на основании острого начата, малярийного пароксизма, диспепсических явлений, гепатоспленомегалии, тахикардии, гипотонии, отсутствия сознания, сведений эпиданамнеза, изменений периферической крови (анемия, тромбоцитопения, разрушенные эритроциты).
Больной Н., 40 лет, мотористтрансморфлота, вернулся на родину после многомесячного плавания в районах Средиземноморья и Западной Африки. Через месяц после возвращения почувствовал слабость, разбитость, головную боль. На следующий день появились сухость во рту, небольшая ломота в суставах, недомогание. Вечером начался потрясающий озноб, температура тела поднялась до 39,5°С. Отмечались тошнота, повторная рвота. Через 2 часа озноб прекратился, больной ощущал жар и сильную слабость, затем начаюсь обильное потоотделение. Глубокой ночью после наступившего облегчения заснул. На следующий день температура держалась на уровне 37,5°С, но самочувствие было хорошим. На 3-й день заболевания вечером состояние вновь ухудшилось: с ознобом поднялась температура, беспокоили сильная головная боль, тошнота, была повторная рвота, суставные боли и боли в животе. Участковым врачом направлен в больницу с диагнозом: Грипп.
Больной О., 37 лет, прибыл из Центральной Африки, где находился в командировке в течение 2 месяцев. Через 3 дня после возвращения ночью почувствовал потрясающий озноб с повышением температуры тела до 40,5°С, резкую головную боль, затем жар и проливной пот. Последующие 3 дня сохранялся субфебрилитет. На 4 день от начала заболевания ночью вновь наблюдался потрясающий озноб, лихорадка до 40°С, проливной пот.
Ваш диагноз и его обоснование.
Какой вид возбудителя Вы оживаете идентифицировать при специфическом обследовании и почему ?
Назначьте этиотропную терапию и лечение для профилактики рецидива.
Трехдневная малярия, средне-тяжелое течение. Диагноз выставлен на основании острого начало, малярийного пароксизма, гепатоспленомегалии, сведений эпиданамнеза.
Pl . ovale , т.к. для трехдневной малярии- ovale характерны ночные малярийные пароксизмы.
Таб. Делагил 1 г однократно, затем по 0,5 г через 6 часов, затем по 0,5 г 2 дня. После контроля мазка крови - лечение гистошизотропными препаратами - примахин 0,25 мг/кг/сут. 14 дней.
Больной Т., 25 лет, заболел внезапно, среди полного здоровья, возвращаясь со спортивных соревнований. По приезде домой чувствовал себя хорошо, пошел принимать ванну. Через 1 час жена обнаружила больного на полу в ванной комнате без сознания. Вызвана скорая помощь, больной доставлен в инфекционную больницу с диагнозом: острое отравление.
При осмотре: больной богатырского телосложения. Состояние крайне тяжелое, без сознания, периодически клинические судороги конечностей. Лицо цианотично. Температура 39,8*С. На коже туловища и конечностей темно-багровые пятна, на их фоне - множественная геморрагическая звездчатая сыпь различной величины от точечных элементов до обширных кровоизлияний в кожу. Особенно обширные
кровоизлияния в области бедер. Пульс на периферических сосудах не определяется. Тоны сердца глухие, пульс 140-160/мин., АД-4070 мм рт.ст. Дыхание поверхностное, ЧДД-40/мин.
Ваш диагноз и его обоснование ?
Назначьте обследование, подтверждающее диагноз.
Назначьте неотложную и этиотропной терапию.
Менингококковая инфекция. Генерализованная форма. Мснингококцемия. ИТШ 3 ст. Диагноз выставлен на основании острейшего начала, интоксикации, судорожного синдрома, характерной геморрагической сыпи на кожных покровах, патологических изменений со стороны гемодинамики.
После выведения из ИТШ - люмбальная пункция с цитологическим и бактериологическим исследованием ликвора
Немедленная госпитализация в реанимационное отделение или ПРИТ инфекционного отделения. Перевод больного на управляемое дыхание (ИВЛ). Дезинтоксикационная терапия кристаллоидными растворами (ацесоль, дисоль и пр.) по принципу управляемой гемодилюции, восстановление гемодинамики (препараты гидроксиэтиленкрахмала - (Волювен, Инфукол) плазма, альбумин), глюкокортикоиды (дсксамстазон), ингибиторы протеаз (контрикал, трасилол), противосудорожные препараты (диазепам, теопентал натрия). С целью этиотропного лечения стартовым является левомицетина сукцинат натрия 80-100 мг/кг в сутки внутривенно каждые 6 часов.
Больной К., 17 лет, заболел остро. Появилась сильная головная боль, более интенсивная в области лба, резкая общая слабость, боли в пояснице. Через несколько часов появилась тошнота, а затем - повторная рвота, повышение температуры тела до 39°С. Бригадой скорой помощи доставлен в инфекционное отделение.
Из анамнеза: за 5 дней до заболевания отмечал заложенность носа, першение в горле, сухой редкий кашель, повышение температуры тела до 37,5°С. Самостоятельно не лечился, за медицинской помощью не обращался.
Задача по инфекционным болезням (вопрос/ответ): лептоспироз
Задача по инфекционным болезням. Пациент 32 лет поступил с жалобами на лихорадку, головную и мышечную боль. Ухаживает за газоном в местном гольф-клубе. Пациент сообщил, что на протяжении последних недель он занимался защитой газона от воды, проводил в ней долгое время.
При осмотре: слабовыраженная ригидность мышц шеи, конъюнктивит и лёгкая желтуха. Живот мягкий; печень болезненная, прощупывается при пальпации.
Анализ крови: лейкоциты — 14,2х10 9 /л (преобладают нейтрофилы), мочевина — 9,9 ммоль/л, креатинин — 138 ммоль/л, ACT - 150 ЕД/л.
1. О чём свидетельствует исследование крови?
2. Какие специфические исследования необходимо провести?
3. Какое наиболее вероятное инфекционное заболевание?
4. Дополнительные методы диагностики.
5. О чём свидетельствует род деятельности пациента?
6. Какой антибиотик считают препаратом выбора в данном случае?
7. О чём свидетельствует почечная недостаточность?

Возбудитель лептоспироза
Правильные ответы на вопросы:
1. Очевидны признаки нейтрофилии, нарушения функции почек и печени.
2. Необходимо выяснить причину гепатита. Для этого следует провести серологические исследования на вирусные гепатиты и лептоспироз. Ультразвуковая диагностика поможет исключить хирургическую патологию (например, острый холецистит).
3. Пациент страдает от достаточно редкого заболевания. Обнаруженный при обследовании гепатит, ригидность мышц шеи и конъюнктивит — классическая триада, характерная для лептоспироза. Важен факт того, что пациент долгое время работал, находясь в воде. Нейтрофилия и нарушение функции почек также указывают на лептоспироз.
4. Для диагностики инфекции возможно выделение чистой культуры, но этот метод достаточно сложен и может быть осуществлён лишь в специально оборудованных лабораториях.
5. В прошлом риску заражения лептоспирозом в основном подвергались работники канализационной службы. В настоящее время в связи с соблюдением соответствующих мер предосторожности заболевание регистрируют редко. Чаще всего его обнаруживают у людей, увлекающихся виндсёрфингом и рыбалкой.
6. Препарат выбора для лечения лептоспироза — бензил-пенициллин, а альтернативное средство — доксициклин. Лечение необходимо начать как можно быстрее (при подозрении на это заболевание), так как с течением времени его эффективность снижается.
7. Прогноз при лептоспирозе зависит от тяжести поражения почек. Лечение пациента следует проводить под строгим контролем, что связано с наличием у него симптомов нарушения функций почек и печени.
Подробно о лептоспирозе можно почитать в нашей статье "Лептоспироз. Возбудитель болезни Васильева-Вейля".
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

