Трихомониаз и кишечная палочка
Обновлено: 05.05.2024
Везикулит - это мужское урологическое заболевание, связанное с воспалительным процессом семенных пузырьков, его еще называют спермациститом. Семенные пузырьки, яички и простата являются основными органами от работы которых зависит сперматогенез, в частности от этих органов зависит качество сперматозоидов. Именно в семенных пузырьках, в которых происходит воспалительный процесс при данном заболевании, производится основная часть (около 45-80%) жидкости в сперме. Которая и является основным компонентом.
Уретрит и простатит нередко являются сопутствующими заболеваниями при везикулите. Что в свою очередь может снизить качество половой жизни и приносит существенный дискомфорт в повседневной жизни. Основным осложнением при острой форме данного заболевания, является мужское бесплодие, которое не поддаётся лечению.
Функции семенных пузырьков
Семенные пузырьки - это мужской парный орган репродуктивной системы, который выполняет ключевую роль в процессе выработки сперматозоидов. Он расположен по задней поверхности простаты по бокам от неё, между мочевым пузырем и прямой кишкой, и представляющий собой извитую трубку веретенообразной формы. Они объединены с семявыносящими протоками, через которые сперма покидает половые органы.
Размер семенных пузырьков без патологий пять сантиметров, а ширина до двух.
При воспалительном процессе они увеличиваются. Единственное что, необходимо учитывать что в детстве они имеют меньший размер, чем у взрослого мужчины достигшего половой зрелости, т. к. семенные пузырьки только начинают формироваться в подростковом возрасте.
В семенных пузырьках формируется секреция жидкой части спермы, которая выполняет основную роль в обеспечении сперматозоидов энергией и их защите. Поэтому воспалительный процесс в мужской мочеполовой системе, может перейти в репродуктивную систему и вызвать негативные последствия в формировании спермы.
Давайте же выделим основные функции данного органа:
- Семенные пузырьки производят 45-80% секретной жидкости спермы.
- Обеспечивают сперматозоидов энергией и защитой.
- Принимает участие в семяизвержении.
- Вырабатывает специальные антигены, которые попадая в женский организм помогают сперматозоидам попасть в яйцеклетку минуя иммунную защиту женщины.
При воспалительном процессе в семенных пузырьках у мужчин снижается сексуальное влечение, а также влияет на качество и подвижность сперматозоидов, что в свою очередь может привести к бесплодию.
Причины возникновения везикулита у мужчин
Инфекция является основной причиной возникновения болезни. В семенные пузырьки она может поступить через другие органы, такие как: уретрит, прямую кишку и мочевой пузырь. Инфекциями, которые являются возбудителями везикулита, могут быть - грамотрицательные бактерии, гонококки, стафилококки или кишечная палочка.
При инфекционном характере везикулита можно выделить два пути заражения:
- хронические инфекционные заболевания мочеполовой системы;
- инфекции передающиеся половым путем, такие как: хламидиоз, трихомониаз и др.;
- лимфогенное инфицирование, причиной которого является полностью невылеченные инфекционные заболевания такие как: ангина, грипп, пневмония, гайморит и др. Инфекции с очагов заболевания через кровь или лимфу попадают в семенные пузырьки и вызывает воспалительный процесс.
Такое заболевание могут диагностировать как у подростка, так и у мужчин за пятьдесят лет, так как причина везикулита может быть как венерическая инфекция, так и другая инфекция.
К причинам, что существенно увеличивают угрозу формирования везикулита, относятся:
- факторы, которые приводят к застою крови в органах малого таза, такие как: вредные привычки (курение, алкоголь и т.п.) и малоподвижный образ жизни;
- общее переохлаждение организма;
- чрезмерную половую активность или длительное сексуальное воздержание, незавершённые половые акты;
- запоры, геморрой;
- снижение тонуса семенных пузырьков;
- механическое травмирование репродуктивной системы;
- венерические заболевания, угроза которых увеличивается при незащищенном половом акте и при частой смене партнера;
- хронические воспалительные процессы.
Формы заболевания
Согласно тяжести, а также характеру распространения воспалительного течения заболевания, различают:
- Паравезикулит - воспаление подкожно-жировую клетчатку, окружающей семенные пузырьки. При данной форме везикулита высокая вероятность возникновения импотенции и бесплодия.
- Катаральная или поверхностная форма - воспалительный процесс затрагивает только поверхностную оболочку пузырьков (везикул), они незначительно увеличиваются из-за негомогенной жидкости в которой могут наблюдаться наличие белка, эритроцитов и лейкоцитов, которые выделяются из мелких кровеносных сосудов выделяются жидкости.
- Глубокий везикулит, такая форма заболевания охватывает подслизистый слой и даже мышечный. Есть вероятность образования гнойников.
Везикулит можно разделить на острую и хроническую форму. Для острой формы характерным признаком является резкое начало и сильно выраженные симптомы заболевания. В свою очередь хроническая форма возникает как осложнение после недолеченной острой формы. Симптомы выражены слабее, заболевание проходит в виде обострений и ремиссий. Семенные пузырьки являются парным органом поэтому заболевание может быть как односторонним, так и двусторонним. Последняя встречается чаще.
Симптомы везикулита
Симптоматика у данной болезни схожа с симптомами такого заболевания как простатит. Поэтому для точного диагностирования болезни и дальнейшего правильного назначения лечения необходимо обратиться к врачу. Он назначит необходимые диагностические методики для выявления причины заболевания.
Симптомы острой формы заболевания:
Первые признаки заболевания начинаются быстро и внезапно. Длительность данной стадии от семи до восьми дней. В этот период необходимо обратиться к врачу, в случае несвоевременного лечения возникают осложнения. При хроническом течении заболевания симптомы не столь явные как в острой, из-за этого многие мужчины не обращаются за медицинской помощью вовремя. И только в случае выяснения причин бесплодия или же дисфункции эрекции диагностируется - везикулит.
Важно! Воспалительный процесс в семенных пузырьках может быть без явных симптомов. Поэтому врачи рекомендуют проходить профилактический осмотр у профильного врача (уролога или андролога). Особенно мужчинам после тридцати пяти лет.
Лечение хронического везикулита
Воспалительный процесс внешне никак не проявляется, для выявления этой болезни назначается спермограмма, УЗИ малого таза, МРТ (магнитно-резонансная томография), общий анализ крови, ректальное исследование, исследование секрета семенных пузырьков на наличие гноя, крови, измененных сперматозоидов и бактерий. Врач также изучает историю болезней пациента для правильного назначения лечения. При своевременной диагностик заболевания исход лечение спермацистита благоприятный.
Медикаментозная терапия
Основным препаратом для лечения спермацистита является антибактериальные препараты, так как главной причиной заболевания являются патогенные бактерии. Чаще всего лечащий врач назначает комбинированный медикаментозный подход, назначая пару различных лекарств. Для пресечения болезненных симптомов у пациента назначают анальгетики с противовоспалительным действием и слабительные препараты. Также при необходимости назначается антимикробная терапия.
При диагностике заболевания могут выявить застойный везикулит, для лечения назначают прием ангиопротекторов для укрепления стенок сосудов и для общего улучшения кровообращения.
После курса приема препаратов, которые предотвращают острый период течения болезни, назначают физиолечение – УВЧ, электротерапию, рефлексотерапию, а также лечебную физкультуру. А для общего улучшения здоровья пациенту рекомендуется пропить курс витаминов и иммуномодуляторов.
Другие методики лечения везикулита
К данному методу лечения относятся:
- Теплолечение (термотерапия) - лечение местного назначения при помощи различных средств теплового воздействия, например, грелки, горячие ванны. Тепловые компрессы лучше всего не использовать при острых симптомах заболевания, а только в период затишья. Используя теплолечения при помощи принятия ванны можно добавить морскую соль и различные травяные настои, которые имеют лечебные свойства, такие как ромашка, шалфей и календула.
- Микроклизмы с новокаином - используются для местного обезболивания. Или можно использовать микроклизмы с экстрактами трав - для снятия воспалительного процесса.
- Грязелечение - физиотерапевтическая процедура, основой которой является воздействие на организм человека лечебными грязями локально или комплексно.
- Бальнеотерапия - физиотерапевтическая процедура, заключающаяся в лечении минеральными водами, и грязевыми ваннами.
- Массаж предстательной железы - массаж пальцем на предстательную железу мужчины, которое обеспечивает отток секрета из простатических желёз с лечебной целью. Массаж выполняется специалистом и только в условиях клиники.
Важно! Для эффективного лечения необходимо соблюдать диету: из меню исключается соленая пища, острая, специи и уксус. При употреблении данных продуктов воспалительный процесс только усиливается. Нельзя употреблять алкоголь (особенно при приеме антибиотиков). В рационе должны быть молочные продукты, овощи и фрукты, каши. Мясо и рыбу можно употреблять, но не в жареном виде, их можно отварить или приготовить на пару.
Хирургическое лечение
Хирургическое вмешательство может потребоваться при появлении гнойников или большого скопления гноя, а также при осложненном везикулите. При абсцессе его вскрывают и защищаю от гноя. В крайних случаях может потребоваться везикулэктомия, которая заключается в частичном или полном удалении семенных пузырьков.
Как не допустить возникновения болезни
Главная часть профилактики спермацистита, как и профилактика большинства других заболеваний, является забота о своем здоровье. При выявлении патологических симптомов урологического характера необходимо своевременно обратиться к врачу. При выявлении заболевания точно соблюдать все рекомендации врача и полностью пройти назначенный курс лечения.
Для профилактики врачи рекомендуют:
- При малоподвижном образе жизни может возникнуть застой крови в малом тазу, поэтому необходимо начать вести активный образ жизни. Если у вас работа заключается в сидячем положении необходимо регулярно проводить физкультминутки.
- Правильное питание залог здоровья. Поэтому в рационе должно преобладать крупы и растительная пища.
- Минимизировать употребления алкоголя, а лучше всего полностью от него отказаться.
- Вести активную половую жизнь. Регулярная сексуальная жизнь благоприятно сказывается на самочувствии мужчины и общем состоянии репродуктивной системы.
- При половом акте использовать презерватив, особенно при частой смене полового партнера.
- Предотвращать переохлаждения организма, необходимо одеваться по погоде.
Для профилактики различных урологических патологий необходимо раз в год проходить осмотр врача, а при хронических патологиях репродуктивной системы рекомендуется посещать врача дважды в год.
Важно! При своевременной диагностике везикулита и назначении специалистом квалифицированного курса лечения, своевременное обращение позволит вам сохранить мужское здоровье на долгие годы.
Автор статьи - Мельников Сергей Юрьевич, главный врач, дерматовенеролог, уролог, миколог, андролог высшей врачебной категории.
Микроорганизм трихомонада бывает трех видов — кишечный, вагинальный и ротовой.
Трихомонада полости рта (Trichomonas tenax) является одной из самых распространенных, но и наименее опасных среди трех разновидностей трихомониаза.
Однако, несмотря на относительную опасность, трихомонады во рту доставляют массу неприятностей, могут передаваться бытовым способом, и стать причиной заболевания внутренних органов.
Чаще всего обнаруживается ротовой трихомониаз при посещении стоматолога.
Что представляет собой Trichomonas tenax
Трихомонады представляют собой простейшие микроорганизмы, не имеющие плотных оболочек для защиты от негативной окружающей среды. Форма микробактерии грушевидная, с несколькими жгутиками-ножками, с помощью которых трихомонада перемещается по слизистой. Размер взрослой особи может достигать 40 мкм.
Оральная разновидность бактерии меньше всего изучена учеными микробиологами, тем не менее, полученных знаний вполне достаточно, чтобы правильно диагностировать недуг и провести грамотное лечение.
В человеческом организме микробактерия может паразитировать в таких отделах: половые органы, ротовая полость, кишечник. Самой распространенной и опасной является влагалищная трихомонада, которая передается половым путем и становится причиной различных серьезных заболеваний.
Оральная трихомонада зачастую диагностируется при лечении стоматологических заболеваний или при наличии характерных симптомов. Зачастую микроорганизм обитает в карманах десен, на миндалинах, слизистой горла, мокроте, внутренней поверхности щек.
Опасность микробактерии в том, что она становится причиной многих стоматологических заболеваний: пародонтоз, гингивит, кариес, язвы и эрозии слизистой, а также способна проникать в легкие и печень.
Весь жизненный цикл бактерии происходит в организме человека, однако при попадании во влажную и теплую среду, трихомонада сохраняет свою жизнедеятельность на протяжении суток. Губительной для бактерии становится сухая и горячая среда. При отсутствии влаги и температуре выше 55 градусов, трихомонады погибают мгновенно.

Паразитирующие микроорганизмы достаточно живучи, способны противостоять защитным силам человеческого организма, подстраиваясь под клетки организма. Основной питательной средой для бактерии является железо. Так, попадая в организм носителя, трихомонады питаются эритроцитами, отчего развивается железодефицитная анемия.
Особенности Trichomonas tenax
Ротовая трихомонада впервые была описана в 1862 году. Простейшее распространено повсеместно.
Частота инфицирования ротовой трихомонадой:
В среднем у людей без заболеваний ротовой полости трихомонады обнаруживаются почти в 20%. Шанс оказаться инфицированным ротовой трихомонадой у человека с заболеваниями ротовой полости составляет почти 40%.
Ротовая трихомонада по строению очень похожа на кишечную. Как у всех трихомонад, у нее есть ундулирующая мембрана и жгутики. На фото видно, что микроорганизм имеет грушевидное тело, на переднем конце которого расположены четыре тяжа. Ундулирующая мембрана находится сбоку. Ее длина достигает 1/4 длины тела.
Жгутики и мембрана используются простейшими как орган передвижения. Они позволяют микроорганизму перемещаться по слизистой.
Трихомонад можно выделить из мокроты больных с бронхолегочными патологиями. Ученые считают, что простейшие, обитающие в ротовой полости, могут проникать в носоглотку, легкие и носовые пазухи, способствуя распространению инфекции вглубь организма.
Трихомонады не формируют цист, могут существовать только в вегетативной форме. Это определяет возможность их попадания в тело человека. Нельзя заразиться трихомонадой неконтактным путем, так как эти простейшие не могут находиться во внешней среде в виде цист, яиц и других образований, устойчивых к неблагоприятным условиям.

Диагностика
Для диагностики трихомонадоносительства образец биоматериала рассматривают под микроскопом. Под увеличением исследуют нативные (неокрашенные) или окрашенные препараты. Реже используют метод выращивания на питательных средах.

Для микроскопирования на оральный трихомониаз берут соскоб из полости рта.
Простейшие не имеют плотного футляра для защиты от условий окружающей среды. Весь цикл развития trichomonas tenax проходит во рту человека.
При высыхании и нагревании выше 55 градусов trichomonas tenax моментально гибнут. Во влажной теплой среде вне человеческого тела простейшие сохраняют жизнедеятельность на протяжении суток. В течение этого времени биоматериал передается в лабораторию для исследования в нативном, то есть неокрашенном мазке, позволяющем увидеть микроорганизмы в живом состоянии.
Симптомы ротовой трихомонады
Как правило, ротовая трихомонада обитает в ротовой полости, в глубине физиологических десневых карманов, расположенных между шейкой зуба и десной, а точнее — в скопляющемся там зубном налёте. Эти паразиты являются комменсалами (микроорганизмами, извлекающими пользу от сожительства с другими микроорганизмами), и их патогенность при пародонтозе или гингивите обуславливается проникновением вглубь патологических десневых карманов, где паразиты начинают размножаться в огромных количествах.
Очень часто ротовую трихомонаду можно обнаружить в гнойном содержимом при одонтогенных остеомиелитах и гайморитах. Существует авторитетное мнение, что именно они отягощают эти заболевания, так как при обнаружении трихомонад эти патологии отличаются длительным и упорным течением.
Из ротовой полости простейшие способны проникать в лакуны небных миндалин, где их обнаруживают при хронических тонзиллитах, а также в лёгкие.
Очень часто ротовые трихомонады обнаруживаются у ослабленных больных с хроническими гнойными процессами и злокачественными новообразованиями данных органов.
Пародонтальный абсцесс
Гнойник развивается при гингивите, пародонтите, пародонтозе. Это локально ограниченное гнойное воспаление десны. Снаружи нарыв выглядит как округлое образование размером от горошины до ореха.
Ученые считают, что состояние органов ротовой полости это решающий фактор, оказывающий влияние на зараженность трихомонадами. Патологии ротовой полости, протекающие с воспалительными процессами, такие как пародонтальный абсцесс, чаще всего сопровождаются сильной зараженностью простейшими.
Пародонтит
Пародонтит глубокое поражение околозубной ткани, сопровождающееся воспалением десен и выделением гноя.
Осложнением пародонтоза может стать полная потеря зубов и развитие флегмоны воспаления мягкий тканей без четких границ.
После курса противотрихомонадного лечения из десневых карманов полностью прекращалось выделение гноя, улучшалась клиническая картина пародонтоза.
Периодонтит
Ротовая трихомонада потенциальный возбудитель периодонтита. Врачи считают, что причиной этого заболевания является условно-патогенная ротовая микрофлора.
В ходе кариозного процесса микробы проникают в пульпу и провоцируют развитие пульпита, а затем распространяются дальше, приводя к развитию периодонтита и периапикального абсцесса.
Белый налет слизистой
Ниже один из симптомов ротовой трихомонады представлен на фото.
Белый рыхлый налет на поверхности языка, десен и щеках становится идеальной средой для развития патогенных, бактериальных микроорганизмов. Характерный симптом поражает здоровую микрофлору слизистой, сопровождается неприятным запахом изо рта, и видоизменяет цвет десен и языка.
Опасность симптома в том, что бактерии, которые активно размножаются в налете, легко проникают вместе с пищей и водой внутрь организма, оседая на миндалинах и внутренних органах.
Эрозия слизистых оболочек
Язвенно-эрозийные процессы могут наблюдаться на языке, внутренней поверхности щек и деснах. Патология проявляется покраснением отдельных участков слизистой, образованием гнойных пузырьков и язвочек, покрытых налетом. Осложнением данного недуга могут стать стоматологические заболевания, развитие местного абсцесса, инфицирование внутренних органов.
Все эти симптомы могут указывать и на другие стоматологические заболевания, поэтому подтвердить диагноз трихомониаз помогут только лабораторные исследования и анализы. Для определения окончательного диагноза проводятся такие процедуры:
- Микроскопия мазка с десны один из самых достоверных анализов, который покажет наличие бактериальной среды. Мазок нужно сдавать утром, до проведения гигиенических процедур.
- Лабораторное исследование содержимого эрозии и кариеса, на наличие бактерии трихомонада.
- Мазок с миндалин на флору для обнаружения колонии бактерий, которые могут стать причиной серьезных заболеваний.
Как правило, этих результатов будет достаточно, чтобы определить наличие орального трихомониаза у пациента, и назначить адекватное лечение. Оральный трихомониаз необходимо лечить в обязательном порядке, даже если симптомы не беспокоят и не нарушают планомерное течение жизни.
Ротовая трихомонада: лечение
Для борьбы с ротовой трихомонадой применяются специфические противотрихомонадные препараты, которые используются при обнаружении ротовых трихомонад как при наличии, так и при отсутствии клинических проявлений инфекционного процесса.
Это связано с тем, что ротовая трихомонада, как и другие её собратья, благодаря своей подвижности, становится источником заражения другими инфекциями, а ещё, кроме трихомонадоносительства, в случае наличия благоприятных факторов, могут возникать рецидивы перенесенных болезней.
Метронидазол
Лечение трихомониаза проводят антибактериальными препаратами из группы нитроимидазола. Медикаменты этого класса высокоактивны к простейшим и болезнетворным бактериям. Вещества, находящиеся в препаратах, подавляют тканевое дыхание патогенных микроорганизмов, после чего они погибают.

Метронидазол не совместим с алкоголем. После окончания приема препарата еще два дня запрещено принимать спиртные напитки.
Обычно для лечения трихомониаза используют Трихопол (0,25 г метронидазола в одной таблетке). Трихопол принимают по таблетке 3 раза в сутки. Длительность курса 7-10 дней. После лечения Трихополом больной полностью выздоравливает.
Если штамм устойчив к Трихополу, дозы препарата увеличивают или используют другие лекарства:
Полоскания
Ротовые трихомонады чувствительны к антисептикам:
- перекиси водорода;
- марганцовке;
- фурацилину.
Одновременно с пероральным лечением ротового трихомониаза используют местные процедуры полоскания горла и рта трижды в день слабо-розовым раствором марганцовки. В течение часа после полоскания нужно воздерживаться от пищи и питья.
После еды и перед сном рот прополаскивают раствором: таблетку гидроперита или 2 столовые ложки жидкой перекиси водорода разводят в 200 мл воды.
Скорейшему избавлению от trichomonas tenax способствует насыщение тканей рта кремнием. Это вещество в избытке содержится в глине. С оздоровительными целями столовую ложку каолиновой глины растворяют в литре кипяченой воды, охлажденной до 37 градусов. В раствор добавляют 3 капли эфирного масла чабреца. Раствор набирают в рот и держат не менее 5 минут.

Глина связывает трихомонад и удаляет их из ротовой полости, одновременно укрепляя слизистую рта.
Народные методы
Народная медицина рекомендует для борьбы с ротовым трихомониазом использовать настойку, приготовленную из перегородок грецких орехов:
- Стакан перемолотого в кофемолке сырья заливают доверху водкой.
- Выдерживают 2 часа.
- Принимают на пустой желудок, начиная с 5 капель.
- Каждый день дозу понемногу увеличивают.
В народной медицине хорошим антимикробным средством считается обычная клюква. Ягоды просто перекатывают и рассасывают во рту, после чего бактерии и простейшие погибают.

Способы избежать заражения ротовой полости
Трихомонадами можно заразиться орально:
- при поцелуе;
- из общей посуды;
- через гигиенические приспособления: зубные щетки и пр.
Заразиться можно не только через рот. Теоретически возможен перенос микроорганизмов с капельками слюны при чихании, разговоре или кашле.
Разновидности трихомонады, симптомы и формы трихомониаза в видео:
Можно ли заразиться ротовой трихомонадой половым путем? При классическом половом акте нет, но нужно иметь в виду, что паразит передается при поцелуе.
Спровоцировать размножение трихомонад могут:
- ионизирующее излучение ускоряет развитие и размножение микроорганизмов;
- алкоголь, курение, гормональные мази для полости рта.
Для профилактики заражения оральным трихомониазом достаточно соблюдать обычные санитарно-гигиенические правила:
- мыть фрукты и овощи;
- перед едой мыть руки с мылом;
- использовать для ухода за зубами индивидуальные инструменты щетки, зубные нити, зубочистки.
Десны и зубы нужно содержать в идеальном состоянии вовремя удалять зубной камень и залечивать кариозные полости по мере их появления, не откладывая надолго визит к стоматологу.
Трихомониаз — венерическое заболевание, спровоцированное одноклеточным паразитарным микроорганизмом Trichomonas vaginals. По статистическим данным ВОЗ, это заболевание обширно распространено. Приблизительно 10% людей населяющие Землю заражены им (в некоторых социальных слоях населения достигает до 40%).
Трихомониаз, попадая в организм снижает иммунитет, вследствие чего он более подвержен инфицированию другими паразитами. В девяти случаев из десяти влагалищная трихомонада выявляется и у людей, которые болеют гонорей или хламидиозом. У людей, которые заражены трихомонадой могут не сразу выявляться симптомы заболевания (в большинстве случаях у мужчин заболевание протекает бессимптомно). Не выявленный на ранних этапах трихомониаз может впоследствии привести к воспалительным процессам органов малого таза и даже к бесплодию.
Трихомониаз - что это?
Влагалищная трихомонада (Trichomonas vaginalis) - поражает мочеполовую систему у человека. Женщины в большей степени подвержены негативному воздействию этого паразитарного микроорганизма. Во влагалище присутствует женский гормон - эстроген, он вырабатывает гликоген, который необходим для существования трихомонады. Этот микроорганизм может существовать только во влагалище, в других органах он не выживет (там отсутствует гликоген).
Мужчины, зараженные им, в большей степени являются носителями данного паразитарного микроорганизма. Болезнь зачастую проходит бессимптомно и мужчина, не зная о том, что у него трихомонада заражает своего полового партнера. В редких случаях у мужчин бывают симптомы - боль в уретре и увеличение частоты мочеиспускания.
Три вида трихомонад
- Влагалищная Трихомонада (Trichomonas vagimalis) - поражает мочеполовую систему. Вагинит и уретрит - частые болезни при заражении влагалищной трихомонадой.
- Кишечная Трихомонада (Trichomonas hominis) - поражает толстую кишку, протекает заболевание бессимптомно. Заболевание может ослабить иммунитет, что в сочетании с другими болезнями кишечника приведет к большему вреду для организма.
- Ротовая Трихомонада (Trichomonas tenax - поражает ротовую полость, так же, как и кишечный трихомониаз заболевание не проявляет симптоматику, но может повлиять на течение других заболеваний полости рта, а при болезни легких может выявится и в мокроте.
Каждый из перечисленных видов трихомонад может обитать только в определенной среде и не выживет в другой.
Как можно заразится трихомониазом?
Трихомониазом - является половой венерической болезнью. Микроорганизм трихомонады содержится в жидкостях из мочеполовых органов: в моче, в выделениях из влагалища и сперме.
Используя презерватив как стандартное профилактическое средство, шансы заразиться данным паразитом достаточно низки, т.к. ваши слизистые и секреции вашего полового партнера не будут явно взаимодействовать.
Во внешней среде трихомониаз не выживает, поэтому бытовым путем шанс заразится равен нулю. Возможно лишь заражение при таких условиях - если вы будете вытирать половые органы одним и тем же полотенцем, которое только что использовал зараженный человек. Шансы выше если в это время в ванной комнате была достаточно влажно и была подходящая температура для жизнедеятельности паразита, и их было в достаточно большом количестве. Поэтому заражение бытовым путем достаточно маловероятно, слишком много факторов, которые влияют на гибель трихомониаза.
Возможно и заражение ребенка при родах, когда он проходит родовые пути матери, которая заражена данным паразитом. Процент заражения таким путем составляет не более пяти процентов и в основном это девочки, мальчики заражаются довольно редко.
Трихомониаз передается половым путем через выделения, поэтому если у детей или подростков выявляется этот паразит, то можно предположить и насилие над ним как причину. Выявив его у детей и подростков, необходимо быть очень внимательным и серьезно отнестись к данному случаю.
Заболевания при трихомониазе
Когда у зараженного человека крепкий иммунитет, заболевание может никак не проявиться, но паразит трихомонады может усугубить существующие заболевания или способствовать заболеванию другими паразитами.
Проявление трихомониаза увеличивается при ослаблении иммунитета, что может вызвать активизацию трихомонад и проявить себя сильным воспалением. Чаще всего это связано с:
- беременностью;
- менструацией;
- сильными стрессами и гормональными сбоями;
- приемом медицинских препаратов которые снижают иммунитет - гормональные, антибиотики и др.
Симптомы и первые признаки трихомониаза
В случае инфицирования микроорганизмом в первое время каких-то явных симптомов ожидать не следует. Первые признаки заражения могут проявиться через две-четыре недели, в редких случаях через четыре-семь дней. За это время влагалищная трихомониаза по кровотоку и лимфотоку перемещается по организму и закрепляется в межклеточном пространстве, также микроб может спрятаться в другом паразите. Во втором случае будет сложнее выявить трихомониаз.
Различие симптомов вызывающие заражением трихомонадой в женском организме и в мужском различаются. Но есть определенный общий перечень симптомов, которые можно выделить:
1. Мочеиспускание более частое.
2. Жжение и рези при прохождении мочи по уретре, моча мутная с кровью и с гноем.
3. Специфические запахи (зачастую запах гнили).
4. Аномальные выделения из половых органов.
5. Покраснение и зуд половых органов.
Симптомы у мужчин
Мужчина выступает неявным носителем инфекции, у него же заболевание чаще всего не вызывает симптомов в более чем 50% случаев, если нет других сопутствующих заболеваний. В запущенных случаях может возникнуть воспалительный процесс в мочеиспускательном канале и даже простатит. Возможно покраснение вокруг мочеполовых органов, аномальные выделения, зуд, и даже к бесплодию. Трихомонадный простатит почти не поддается лечению и является хроническим заболеванием.
Симптомы у женщин
Женский организм более чувствителен к заражению трихомонадой. Поэтому симптомы у женщины проявляются уже через неделю или две (возможно и через месяц).
Самые распространенные симптомы:
1. Мочеиспускание проходит с дискомфортом: резь и жжение.
2. Выделения не только во время менструального периода - симптоматичны кровянистые выделения из влагалища.
3. Покраснение, воспаление мочеполовых органов.
4. Половой акт с болями и неприятными ощущениями.
5. Аномальные выделения из половых органов - пенистое и с желтоватым оттенком.
6. Неприятный запах.
Если паразит дойдет до матки или придатков, возможны дополнительные симптомы в виде: слабость, сниженная активность, температура, боли внизу живота.
Организм, подверженный заболеванию трихомониаз также является благоприятным для других патогенов.
При выявлении данных признаков необходимо вам и вашему партнеру в кратчайшие сроки обследоваться у врача и пройти совместное лечение. Запущенное заболевание сложно поддается лечению и может перерасти в хроническое заболевание и в некоторых случаях к бесплодию.
Трихомониаз при беременности
При беременности иммунитет будущей мамы от природы ослабляется для того, чтобы плод успешно прикреплен и смог полноценно развиваться. Из-за ослабления иммунной системы обостряются хронические заболевания и возможность инфицирования другими паразитами сильно возрастает.
Трихомониаз не несет непосредственной угрозы плоду, но может ослабить иммунитет женщины и организм становится подверженным другим заболеванием (гонорея, герпес и др. ЗППП), что может привести к преждевременным родам, замершей беременности, заражению младенца во время родов (особенно у только что родившихся девочек, которые проходя через родовые пути, соприкоснулись с жидкостями из влагалища зараженной трихомонадой мамы), к выкидышу и т.п. Иногда трихомонада может негативно повлиять на внутриутробное развитие плода. Поэтому у беременных обязательно берут анализы для диагностики трихомоноза.
Трихомониаз: осложнения и последствия
Три варианты течения заболевания:
- Латентная форма. Чаще всего мужчин, реже у женщин. У человека не проявляются симптомы заболевания, они являются лишь переносчиком.
- Легкая форма заболевания: небольшим воспаление половых органов.
- Тяжелая форма: воспаление переходит на все органы малого таза.
Тяжелая форма очень опасна для организма, которая может привести к непоправимым последствиям и опасным осложнениям. В мужском организме чаще всего инфекция не вызывает никаких симптомов, он может не знать, что является переносчиком паразитарного организма трихомонады и заражать своих половых партнеров. Для того чтобы обезопасить их и себя, необходимо планово проходить обследования, не реже одного раза в год.
Одно из самых серьезных осложнений - спайки. На слизистой при воспалении из-за паразита образуются ранки, которые образуют фибриновые тяжи и рубцы. Что в последствии образуются патологии:
- У мужчин спайки в простате приводят к болям в тазовой области и к бесплодию.
- Усложняется отток мочи из-за сужения и изменения уретры
- Спайки нарушают естественное смущение органов что вызывает боли внизу живота.
- Нарушение менструального цикла у женщин, беременность протекает с осложнениями как для мамы, так и для плода.
- Женское бесплодие из-за спаек. Они усложняют прикрепление оплодотворенной яйцеклетки, т.к. маточная труба сужена из-за рубцов и яйцеклетке сложнее попасть внутрь.
Лечение трихомониаза, который перешел в тяжелую форму, длительное и сложное, т.к хирургу необходимо удалить хирургические спайки, восстановить все функции органов малого таза. Для восстановления показаны массаж, физиотерапия, физические упражнения и соблюдение здорового образа жизни.
Лечиться от трихомониаза стоит сразу, как только диагностировали показала наличие трихомонады, даже если болезнь бессимптомная. Чем дольше паразит находится в организме человека, тем больше вреда он наносит.
Диагностика трихомониаза
Проходить обследования необходимо не реже одного раза в год. Мужчинам лучше чаще, особенно если не имеют постоянного полового партнера., т.к. у них чаще всего заболевание трихомониазом проходит бессимптомно, а также если:
- Вы планируете забеременеть.
- При появлении симптомов ЗППП или при аномалии в области половых органов.
- Перед операциями на органах малого таза.
- После незащищенного полового акта.
В зависимости от вида выбранного исследования ЗППП сдаются на анализ кровь или мазок из влагалища и уретры.
Четыре вида диагностики инфекции:
- ПЦР (Полимеразная цепная реакция) - анализ выявляет следы ДНК инфекции. Этот метод является одним из самых точных, результат выдается через сутки.
- ИФА или другие серологические методы - находят антитела к патогену. Данный метод не всегда точен, часто есть случаи ложноположительных результатов.
- Микробиологическое исследование. Биоматериал помещают на питательную среду и в благоприятные для трихомонады условия, где он активно размножается. Результат исследования выдается через пару дней.
- Исследование под микроскопом. Специалистом изучается мазок под микроскопом. Данный метод самый неэффективный, потому что патоген может маскироваться в межклеточном пространстве или в других клетках.
Лечение трихомониаза
При выявлении трихомониаза к лечению следует приступить сразу же, не откладывать на потом. Противопротозойные препараты назначаются врачом индивидуально каждому пациенту. Закончив курс лечения назначенный врачом, через определенное время проводится контрольное обследование, т.к. трихомониаз довольно сложно с первого раза вылечить.
Для острого и хронического заболевания назначаются препараты - Метронидазол или Трихопол. Курс приема препарата врач назначает сам. Схема приема препарата назначается врачом с учетом вашего течения болезни. Зачастую назначают три раза в день по две таблетки с интервалом в восемь часов в течении 1 недели. Для женщин схема отличается: 2 раза в день по одной таблетке через равный промежуток времени, одновременно с приемом таблеток вводятся вагинальные свечи в течении 10 дней.
Метронидазол можно заменить на Орнидазол, Тиберал. Тинидазол др. Орнидазол назначают 2 раза в день утром и вечером после еды в течении 5 дней. Тинидазол назначают однократно 4 таблетки (1 таблетка 2 г).
Для беременных и мам кормящих грудным молоком эти таблетки противопоказаны, им назначают Орнидазол.
Женщинам назначаются крема и свечи для локальной борьбы с патогеном. Назначают такие препараты:
- Вагинальные таблетки Трихопол, Метронидазол или Клион. По одной таблетке во влагалище перед сном 10 дней.
- Вагинальные таблетки Тержинан — оказывает противовоспалительное действие и устраняет сопутствующие инфекции. По одной таблетке во влагалище перед сном в течение 10-20 дней.
- Макмиррор — вагинальные капсулы, имеет в составе нифурател. Назначают во влагалище по одной свече в течение восьми дней.
- Метрогил вагинальный гель. Имеет в составе 10 мг метронидазола на 1 г средства. Вводится 2 г однократно или по 500 мг дважды в день — десять дней.
Во время лечения микрофлора влагалища сильно пострадает, поэтому необходимо ее восстановить. Назначают свечи с полезными бактериями (например, Вагилак).
В период лечения рекомендуется воздержаться от половых контактов, вести здоровый образ жизни, укреплять иммунитет и соблюдать правила личной гигиены.
Для правильного и эффективного лечения следует обратиться к специализированному врачу, не занимайтесь самолечением. Самолечение может привести к серьёзным последствиям на ваш организм.
Профилактика трихомониаза
Ведя активную половую жизнь, не забывайте и о заболеваниях, передающихся через половой акт, многие из них скрытые и не проявляют себя в начальный период. Необходимо раз в год регулярно сдавать все анализы на ИППП, даже если нет никаких симптомов. Выявив инфекцию на ранней стадии - как правило, с ней будет легче бороться. Не нужно забывать и об общем укреплении всего иммунитета: здоровый образ жизни, физические упражнения, правильное питание.
Половой акт с одним постоянным партнером снижает риск заражения, как и использование презерватива. После незащищенного полового акта с новым партнером необходимо через месяц пройти обследование на ЗППП, трихомониаз при его наличии будет диагностирован у специалиста.
Автор статьи - Мельников Сергей Юрьевич, главный врач, дерматовенеролог, уролог, миколог, андролог высшей врачебной категории.
Инфекционно-воспалительные заболевания мочеполовой системы наиболее распространены из всех инфекционных патологий бактериального происхождения. Чаще выявляются у женщин – 50% пациенток переболело ими минимум 1 раз в течение жизни. Среди мужчин до 35 лет – 15%, после 50 лет эти патологии развиваются намного чаще, в основном за счет заболеваний простаты. Также встречаются и у детей – у 2% мальчиков и 8% девочек.Лечением мочеполовых инфекций занимаются гинекологи, урологи, нефрологи и врачи общей практики. При наличии тревожных симптомов важно не откладывать визит к доктору, так как дальнейшее прогрессирование заболевания может привести к осложнениям.
Органы мочеполовой системы
Мочеполовой системой называют совокупность органов мочевыделительной и половой систем. Также существуют органы, которые выполняют сразу обе функции: и мочевыделительную, и половую. К ним относится, например, уретра у мужчин.
Органы мочевыделительной системы:
- Почки – парный орган, находящийся в поясничной области и осуществляющий выведение из крови вредных и ненужных веществ, участвующий в процессе образования эритроцитов и поддержании артериального давления.
- Мочеточники – доставляют мочу (избыток жидкости, выводимый из организма почками вместе с вредными веществами) в мочевой пузырь.
- Мочевой пузырь – служит накопителем мочи.
- Мочеиспускательный канал (уретра) – выводит урину из мочевого пузыря.
Органы мочевыделительной системы у мужчин и женщин одинаковы (разве что мочеиспускательный канал имеет неодинаковое строение), а органы репродуктивной системы – разные. К органам половой системы у мужчин относятся:
- Яички и их придатки.
- Семявыводящие и семявыбрасывающие протоки.
- Семенные пузырьки.
- Уретра.
- Предстательная железа (простата).
Половая система женщин состоит из следующих органов:
- Яичников и их придатков.
- Матки, шейки матки и маточных труб.
- Влагалища.
К наружным органам репродуктивной системы у мужчин относятся мошонка и половой член, у женщин – большие и малые половые губы, клитор.
Инфекция мочевыводящих путей: специфика развития у женщин и мужчин
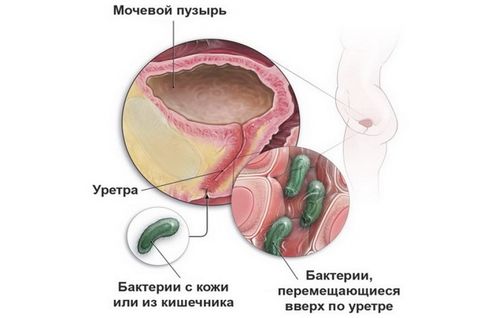
Из-за отличий в анатомическом строении заболевания мочевыводящих путей у женщин и мужчин возникают по-разному.
Инфекции у женщин обусловлены строением мочеиспускательного канала: он более широкий и короткий, чем у мужчин. Поэтому инфекции легче проникнуть не только в уретру, но и в мочевой пузырь. Уретрит (воспаление мочеиспускательного канала) и цистит (воспаление мочевого пузыря) возникают у женщин чаще, чем у мужчин. Этому также способствует тесное соседство заднего прохода, влагалища и уретры. Инфекции могут быть занесены в мочеиспускательный канал как из заднего прохода (при недостаточной или неправильной гигиене), так и из влагалища, во время полового акта.
У мужчин уретра выполняет и половую функцию (по ней проходит семенная жидкость при эякуляции), поэтому она более длинная и узкая, чем у женщин. В мочевой канал открываются, помимо мочевого пузыря, и протоки яичек. Уретра проходит через предстательную железу – орган, участвующий в выработке полового секрета, семенной жидкости. Инфекции у мужчин возникают при заражении во время полового акта, а также при патологическом увеличении предстательной железы, когда верхняя часть уретры сдавливается, возникает застой мочи и, как следствие, воспалительный процесс.
Общие признаки мочеполовых инфекций
- Сильные и частые позывы к мочеиспусканию.
- Изменение цвета и запаха урины, ее помутнение, появление в ней осадка.
- Боли в области поясницы и внизу живота.
- Недоопорожненность мочевого пузыря (урина выделяется небольшими количествами).
- Дискомфорт при мочеиспускании: боли, жжение.
Справка! Вышеперечисленные симптомы могут сопровождаться повышением температуры тела, рвотой, тошнотой.
Классификация мочеполовых инфекций
Инфекции мочевыводящих путей (ИМП) классифицируют по следующим критериям:
По локализации различают инфекции:
- Верхних отделов мочевыводящих путей (почек и мочеточников).
- Нижних отделов МВП (мочевого пузыря, уретры).
Справка! Чаще всего патологические процессы возникают в нижних отделах мочевыводящих путей.
По характеру течения заболевания бывают:
- Неосложненными (без нарушений оттока мочи, структурных изменений мочевыводящих путей, сопутствующих заболеваний).
- Осложненными.
Осложненными считаются любые инфекции мочевыводящих путей у мужчин. У женщин осложненными являются ИМП:
- Возбудителем которых стал атипичный микроорганизм.
- С функциональным или анатомическим нарушением, из-за чего возникает препятствие для оттока мочи или снижается местный или системный иммунитет.
Также выделяют специфические и неспецифические инфекции. Специфические мочеполовые инфекции передаются половым путем и вызываются гонококком, уреаплазмой, трихомонадами, вирусом герпеса, хламидиями, микоплазмами и т.д. Неспецифические возникают из-за повышенной активности условно-патогенных (то есть провоцирующими развитие патологических процессов лишь при определенных условиях) микроорганизмов: стафилококков, кишечных палочек, стрептококков и т.д.
Распространенные возбудители мочеполовых инфекций
Возбудителями мочеполовых инфекций могут быть бактерии, вирусы, грибки, простейшие.
Возбудители неспецифических инфекций
Неосложненные инфекции чаще всего (в 95% случаев) вызываются следующими микроорганизмами:
- E.coli (кишечная палочка) – до 90% случаев.
- Staphylococcus saprophyticus (стафилококк сапрофитный) – до 5% случаев.
- Proteus mirabilis (протей мирабилис).
- Klebsiella spp. (клебсиелла).
Справка! Обычно неосложненные инфекции провоцирует один вид бактерий.
Осложненные инфекции могут провоцировать сразу несколько видов микробов. Чаще всего это бактерии Klebsiella spp., Pseudomonas spp (синегнойная палочка), Proteus spp., иногда грибки (чаще всего C.albicans).
Наиболее распространенные специфические инфекции и их возбудители
Наиболее распространенными специфическими инфекциями являются гонорея, хламидиоз, трихомоноз. Их возбудители способны также вызывать следующие мочеполовые патологии: эпидидимит, уретрит, простатит, аднексит, везикулит, вагинит, сальпингит, цистит.
Гонорея
Возбудителем гонореи является гонококк Нейссера (по фамилии ученого, открывшего эту бактерию в 1879 году). Воспалительный процесс обычно развивается в мочеполовых органах:
- Слизистой оболочке уретры у мужчин.
- Слизистой оболочке уретры, цервикальном канале, железе преддверия влагалища у женщин.
Также гонококк Нейссера может поражать прямую кишку (у женщин из-за соседства анального отверстия и влагалища, у мужчин – если они являются пассивными гомосексуалистами), глаза, слизистую оболочку ротовой полости, миндалины, глотки. Такие патологические процессы возникают при вторичном занесении инфекции (заноса руками из половых органов).
В среднем инкубационный период гонореи длится 3—5 дней, в некоторых случаях 10 дней. Также встречается скрытое течение заболевания, когда оно не проявляется симптомами, на протяжении от 1 дня до месяца.
- Болезненные мочеиспускания.
- Гнойные выделения из мочеиспускательного канала.
- Сильные боли при мочеиспускании.
- Частые мочеиспускания.
При подостром течении заболевания признаки те же, но выражены менее ярко.
Хламидиоз
Вызывается хламидиями (Chlamydia trachomatis). Заболевание часто протекает бессимптомно или со слабо выраженными признаками, к которым относятся:
- Дискомфорт при мочеиспускании.
- Зуд в промежности.
- Патологические выделения из половых органов.
- Боли в пояснице или внизу живота.
Справка! Хламидиоз наблюдается в 20% случаев всех инфекций, передающихся половым путем.
Трихомоноз
Возбудителем инфекции являются простейшие Trichomonas vaginalis. У женщин патологический процесс обычно возникает в нижних половых путях, у мужчин – в уретре. В 70% случаев трихомоноз протекает бессимптомно. К его признакам относятся:
- Зуд в области наружных половых органов.
- Жжение во время мочеиспускания.
- Боли во время или после полового акта.
- Отеки паховой области.
- Учащенные мочеиспускания.
У женщин заболевание также проявляется вагинальными выделениями (пенистыми, с неприятным запахом, имеющими белую, желтоватую, сероватую, зеленоватую окраску или кровянистыми). У мужчин наблюдаются выделения из уретры.
Справка! Инкубационный период заболевания – от 3 до 28 дней.
Наиболее распространенные инфекции мочеполовой системы
Заболевания мочеполовой системы могут возникать у пациентов любых возрастных категорий, однако существует группа риска, в которую входят:
- Женщины (особенно в период менопаузы и пациентки, пользующиеся для контрацепции вагинальными колпачками).
- Пациенты с аномалиями развития органов мочевыделительной системы.
- Пациенты с заболеваниями, затрудняющими отток мочи (камнями в почках, аденомой простаты и т.д.).
- Пациенты с иммунодефицитными состояниями и патологиями, снижающими иммунитет (например, сахарным диабетом).
Справка! Также в группе риска находятся люди с мочевым катетером.
Уретрит
Уретрит – это воспаление мочеиспускательного канала. Оно может быть как специфическим, так и неспецифическим.
- Жжение при мочеиспускании.
- Выделения из уретры (чаще у мужчин, чем у женщин).
- Учащенные мочеиспускания.
Если уретрит не лечить, он может привести к стриктуре (сужению) мочеиспускательного канала и распространению инфекции на почки или мочевой пузырь.
Цистит
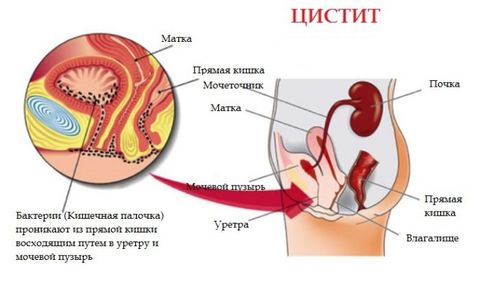
Цистит – это воспаление мочевого пузыря. Также может быть специфическим и неспецифическим. Различают первичный и вторичный (возникающий на фоне патологий простаты, мочевого пузыря) цистит. Наиболее распространенным возбудителем инфекции является кишечная палочка.
К симптомам цистита относят:
- Учащенные мочеиспускания.
- Дискомфорт в конце мочеиспускания (боли, рези, жжение).
- Чувство недоопорожненности мочевого пузыря.
- Боли в области прямой кишки у мужчин и внизу живота у женщин.
- Потемнение, помутнение мочи.
- Примеси крови в урине.
При отсутствии лечения заболевание может перетечь в хроническую форму.
Пиелонефрит
Пиелонефрит является одним из самых распространенных заболеваний почек. Это неспецифический воспалительный инфекционный процесс. Основными его возбудителями являются кишечная палочка, протей и стафилококк. В большинстве случаев пиелонефрит вызывается не одной, а сразу несколькими бактериями.
Патология может быть первичной или вторичной (возникает на фоне мочекаменной болезни, гинекологических заболеваний, опухолей органов малого таза, сахарного диабета, аденомы простаты). Наиболее часто пиелонефрит развивается у молодых женщин, мужчин старше 55 лет и детей до 7 лет. Может носить острый или хронический характер.
Симптомами пиелонефрита являются:
- Учащенные мочеиспускания.
- Повышение температуры тела.
- Тупые боли в области поясницы.
- Потливость.
- Жажда.
Хронический пиелонефрит выражен менее ярко, его легко спутать с обычной простудой. Главными симптомами являются головные боли, повышение температуры тела, мышечная слабость. Эпизодически могут наблюдаться учащенные мочеиспускания, сухость во рту, ноющие боли в пояснице, отеки, побледнение кожных покровов, изменение цвета мочи.
Вагинит
Вагинит (кольпит) – воспаление влагалища. Может быть как неспецифическим, так и специфическим, острым или хроническим.
Симптомами вагинита являются:
- Зуд и жжение в области половых органов, обычно усиливающиеся во время полового акта или мочеиспускания.
- Вагинальные выделения с неприятным запахом, имеют беловатую или зеленоватую окраску.
Вагинит может иметь и неинфекционное происхождение: возникать из-за микротравм влагалища, гормональных изменений, аллергии, эндокринных нарушений, снижения местного иммунитета.
Аднексит
Аднекситом называют воспалительный процесс в маточных трубах и яичниках. Он может быть односторонним или двустронним, специфическим и неспецифическим. Обычно возникает на фоне снижения иммунитета вследствие стрессов, общих инфекционных заболеваний или гормональных сбоев. Симптомы аднексита:
- Боли внизу живота (с одной или двух сторон, в зависимости от локализации патологического процесса).
- Признаки интоксикации организма: слабость, учащенное сердцебиение, озноб, головные и мышечные боли.
- Повышение температуры тела.
- Нарушения мочеиспускания.
При хроническом аднексите симптомы проявляются лишь в стадии обострения, во время ремиссии их не наблюдается.
Сальпингит
Сальпингит – это воспаление фаллопиевых (маточных) труб. Как самостоятельное заболевание наблюдается лишь в 30% случаев. В остальных случаях сопровождается воспалением яичников (то есть перетекает в аднексит). Бывает одно- и двусторонним. Чаще всего развивается у женщин репродуктивного возраста, однако возникает и в период менопаузы.
К симптомам сальпингита относятся:
- Повышение температуры тела, лихорадочные состояния.
- Учащенные и болезненные мочеиспускания.
- Боли разной степени выраженности внизу живота.
- Вагинальные выделения: зловонные, гнойные или серозно-гнойные.
- Нарушения менструального цикла.
- Тошнота.
- Бесплодие.
- Головные боли и головокружения.
При хроническом сальпингите нередко наблюдаются лишь боли внизу живота в течение длительного времени.
Простатит
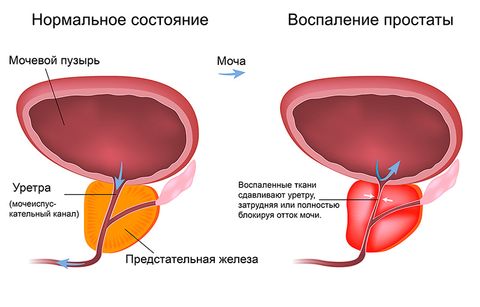
Простатит – воспаление предстательной железы. Бывает специфическим и неспецифическим. Вызывается вирусами, бактериями, грибками. Может иметь острое и хроническое течение. Общими симптомами (характерными для обеих форм) простатита являются:
- Нарушения мочеиспускания: боли, задержки, слабый напор струи, учащенные позывы.
- Половая дисфункция.
- Выделения из уретры.
- Уменьшение количества или снижение качества спермы.
- Боли в области живота, мошонки, промежности.
Справка! Встречаются неинфекционные разновидности простатита, они возникают из-за застойных явлений в области малого таза.
Везикулит
Везикулит – это воспаление семенных пузырьков у мужчин. Может быть специфическим и неспецифическим. Часто является осложнением других мочеполовых инфекций: простатита, уретрита, эпидидимита. Симптомами везикулита являются:
- Боли внизу живота, усиливающиеся при мочеиспускании и эякуляции.
- Примеси крови в эякуляте.
- Признаки интоксикации организма: головные и мышечные боли, слабость.
- Общее ухудшение самочувствия.
- Неконтролируемые эякуляции.
Если заболевание перешло в хроническую форму, то симптомы меняются. Наблюдаются нарушения мочеиспускания, боли в области крестца.
Эпидидимит
Эпидидимит – воспаление яичка. Бывает односторонним и двусторонним, специфическим и неспецифическим. Возбудителями заболевания преимущественно являются бактерии. Может развиваться вследствие воспалительных процессов в других органах мочеполовой системы.
- Боли в области мошонки, с одной или обеих сторон.
- Повышение температуры тела.
- Отеки мошонки, уплотнения.
- Боли при мочеиспускании, примеси крови в урине.
При хроническом эпидидимите температура не повышается, а боли умеренные или незначительные.
Диагностика
При любом заболевании органов мочеполовой системы сначала проводится сбор анамнеза и осмотр пациента. Затем, в зависимости от клинической картины, назначаются диагностические исследования, среди которых могут быть:
- Анализы мочи: общий, по Нечипоренко.
- Общий анализ крови.
- Посев мочи на флору (для определения чувствительности возбудителей инфекции к антибиотикам).
- Креатинин и мочевина в сыворотке крови.
- Скорость оседания эритроцитов.
- УЗИ почек и мочевого пузыря.
- Внутривенная урография.
- Компьютерная томография органов малого таза.
Справка! Дополнительно может быть назначена цистоскопия – эндоскопическое исследование, в ходе которого осуществляется осмотр внутренней поверхности мочевого пузыря.
Лечение
Инфекционные заболевания органов мочеполовой системы лечат антибиотиками. Они могут вводиться перорально, внутримышечно, внутривенно. Разновидности антибактериальных препаратов, длительность курса и метод введения выбираются врачом в зависимости от особенностей течения патологии и состояния организма пациента.
Если у вас наблюдаются признаки инфекции мочевыводящих путей или других органов малого таза, запишитесь на прием в Поликлинику Отрадное. Благодаря современным и точным методам диагностики причина заболевания будет выявлена в кратчайшие сроки. Для вас разработают индивидуальный план лечения, благодаря которому вы скоро вернетесь к привычному образу жизни.
Читайте также:

