Увеличение печени и селезенки при вич
Обновлено: 10.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Инфекционный мононуклеоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Инфекционный мононуклеоз – заболевание вирусной природы, при котором развивается лихорадка, увеличиваются печень и селезенка, лимфатические узлы, поражаются гортань, глотка. В крови регистрируются свойственные только этой патологии изменения (появление атипичных мононуклеаров, лимфоцитоз). В ряде случаев инфекционный мононуклеоз имеет хроническое течение, при некоторых состояниях клиническая картина стерта, что существенно затрудняет диагностику и постановку верного диагноза.
Причины появления инфекционного мононуклеоза
Заболевание вызывают вирусы семейства герпесвирусов, самым частым возбудителем считается вирус Эпштейна–Барр (ВЭБ, или вирус герпеса человека 4-го типа). Большинство людей переносят его в стертой клинической форме в детстве и юношестве, что подтверждается анализами крови на содержание иммуноглобулинов, которые вырабатываются в ответ на попадание вирусов в организм человека: по статистике у 9 из 10 взрослых положительные анализы крови на ДНК этого вируса.
Пути передачи вируса, вызывающего инфекционный мононуклеоз:
- Воздушно-капельный.
- Контактно-бытовой (в том числе половой).
- Парентеральный – во время переливания крови, пересадки органов и тканей в течение 6 предшествующих заболеванию месяцев.
К предрасполагающим факторам развития болезни относятся такие состояния, как снижение иммунитета, длительно текущие заболевания или обострение хронических патологий, неблагоприятная психоэмоциональная и экологическая обстановка.
Классификация заболевания
Единой общепринятой классификации инфекционного мононуклеоза нет. Для удобства формулировки диагноза используются следующие разделения патологии на группы:
По возбудителю:
- Вирус Эпштейна–Барр (ВЭБ).
- Цитомегаловирус.
- Вирус герпеса 6-го и 7-го типов (HV6, HV7).
- Аденовирус.
- Вирус иммунодефицита.
- Toxoplasma gondii (токсоплазма).
- Типичный – свойственная мононуклеозу клиническая картина и патогномоничные (характерные только для этого заболевания) изменения в анализах крови.
- Атипичный – стертая клиника, бессимптомное течение.
- Острый инфекционный мононуклеоз – проявления заболевания регистрируются в течение не более 3 месяцев.
- Затяжное течение (3–6 месяцев).
- Рецидивирующее течение – симптомы патологии возникают вновь через 1 месяц и менее после перенесенного заболевания.
- Хроническое – симптомы беспокоят более 6 месяцев.
Симптомы инфекционного мононуклеоза
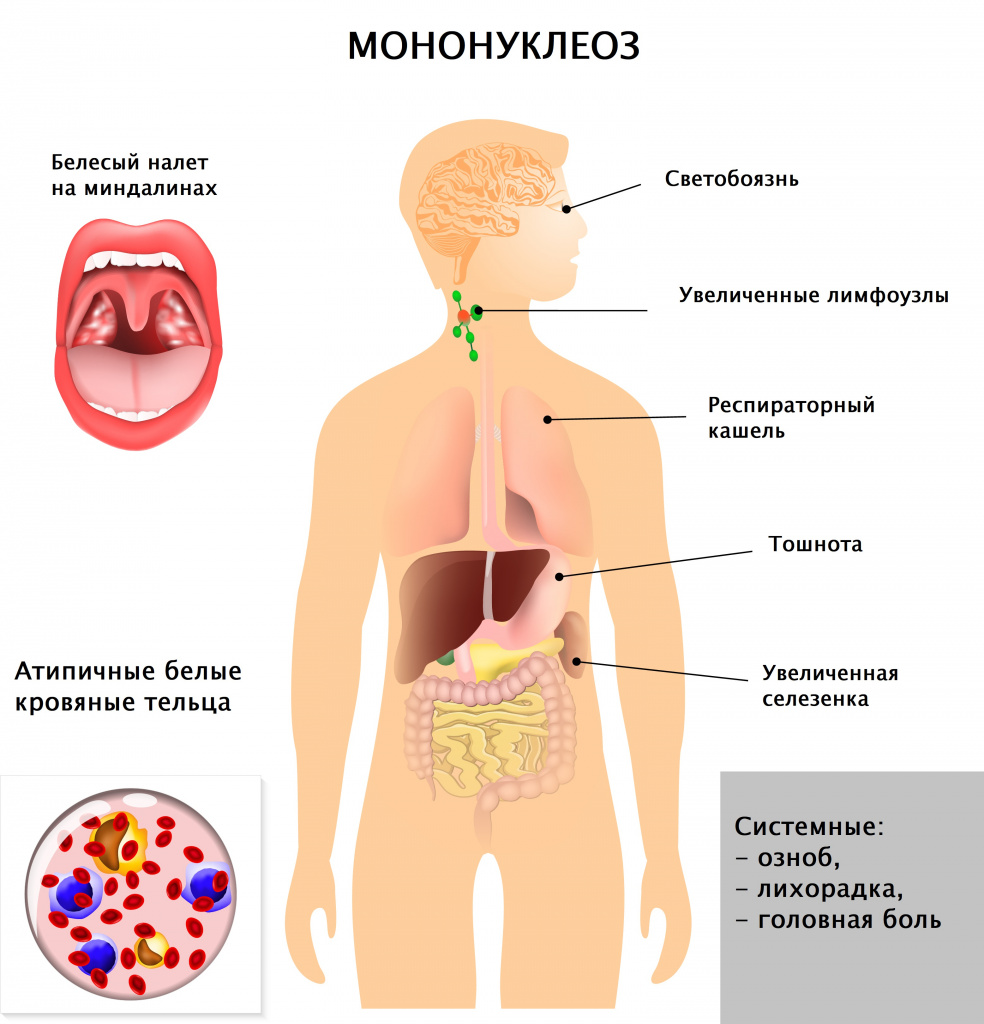
Диагностика инфекционного мононуклеоза
Врач в первую очередь собирает анамнез и проводит визуальный осмотр пациента. При осмотре обращают на себя внимание увеличенные группы лимфатических узлов (в тяжелых случаях не только шейной группы, но даже внутренние лимфатические узлы), гиперемия (краснота) зева, увеличение селезенки и печени, которое врач выявляет при пальпации и перкуссии живота.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Изучение морфологических изменений органов гемиммунопоэза при воздействии ВИЧ-инфекции имеет первостепенное значение поскольку именно они являются основными органами-мишенями при данной патологии.
Цель исследования - изучение морфологии центральных (костный мозг, тимус) и периферических (селезёнка, лимфатические узлы) органов гемиммунопоэза у больных, погибших на терминальной стадии ВИЧ-инфицирования.
Изучены гистологические препараты секционного материала, окрашенные гематоксилином и эозином, по ван Гизону. ВИЧ-инфекция была подтверждена с помощью иммуноблоттинга, а туберкулёз - бактериоскопическим и бактериологическим методами. Проанализированы результаты 261 вскрытия умерших от туберкулёза. Статистическая обработка данных проводилась с применением критерия Стьюдента.
В результате исследования выявлены следующие изменения в исследуемых органов. В красном костном мозге выявляется миелодисплазия. Отмечается нормальное и несколько увеличенное число ядерных клеток при нормальном соотношении миелоидных и эритроцитарных клеток, умеренный плазмоцитоз и некоторое увеличение ретикулина. Количество лимфоцитов снижено. В пунктате костного мозга находятся гистиоциты, многие из которых поглощены ядерными эритроидными клетками или гранулоцитами. Наблюдается увеличение объёма жировой ткани костного мозга. Эти данные свидетельствуют о том, что при ВИЧ-инфекции структурные изменения костного мозга затрагивают как гемопоэтическую ткань, так и стромальные элементы костного мозга.
Изменения тимуса при СПИДе и врождённом иммунодефиците связаны с поражением Т-системы. В вилочковой железе у умерших при злокачественном течении СПИД отсутствует деление на корковое и мозговое вещество, не выявляются тельца Гассаля и скопления эпителиальных клеток. Ткань тимуса инфильтрирована плазматическими и тучными клетками. Пролиферативная активность лимфоцитов при стимуляции их растворимыми антигенами снижена. При этом уровни иммуноглобулинов (IgM, IgG, IgA) повышены. Происходят изменения периферической картины крови: нейтропения, анемия, тромбоцитопения.
Выявляются очаговые поражения паренхимы селезёнки. Они представлены мелкими и крупными гипоэхогенными очагами, зонами некроза, кальцинатами, кистами, гематомами, метастазами и инфарктом селезёнки. У большей части больных селезёнка увеличена в размерах.
Изменения в лимфоузлах выражаются множественными, часто симметричными аденопатиями, наиболее часто локализующимися в шейной, подмышечной и подчелюстной областях. Особенно типичной является персистирующая генерализованная лимфаденопатия.
ВИЧ (VIH), или вирус иммунодефицита человека, поражает различные органы организма человека (пищеварительной, нервной и других систем), но преимущественно воздействует на иммунную систему. В результате развития ВИЧ-инфекции иммунная система теряет способность реагировать даже на самые безобидные инфекции, с которыми легко справляется здоровый организм. Формируется синдром приобретенного иммунодефицита, или СПИД (AIDS). По сути, СПИД является терминальной (завершающей) стадией развития ВИЧ-инфекции, как правило, с летальным исходом. При этом смертельно опасным является не сам СПИД или начальное звено в развитии СПИДа, то есть ВИЧ-инфекция, а заболевания, которые развиваются на фоне измененного иммунного статуса, — так называемые оппортунистические заболевания. К ним относятся различные инфекционные, онкологические или аутоиммунные заболевания (заболевания, при которых иммунная система человека воспринимает собственные клетки организма как чужеродные и повреждает их).
Симптомы ВИЧ-инфекции/СПИДа
Первые симптомы ВИЧ-инфекции могут появиться в конце инкубационного периода (через 2 недели — 6 месяцев после заражения) или чуть позже.
У многих людей данный период протекает бессимптомно, или симптомы могут пройти самостоятельно, даже при отсутствии терапии; заболевание в дальнейшем может никак не проявлять себя в течение нескольких лет.
Для острой фазы заболевания характерны:
- повышенная температура тела;
- увеличенные лимфатические узлы (различных групп: паховые, шейные, подмышечные и др.);
- эритрематозная сыпь (покраснение, вызванное расширением капилляров) и макулопаппулезная сыпь (сыпь в виде плотных выпуклых элементов размером до 10 мм — от телесного до фиолетового оттенков) на лице, туловище, конечностях;
- боли в мышцах и суставах;
- возможны диарея (понос), тошнота, рвота;
- возможно увеличение печени и селезенки.
Далее развивается бессимптомная стадия.
Бессимптомная стадия может протекать как при отсутствии клинических симптомов, так и с развитием персистирующей лимфаденопатии (множественного увеличения лимфатических узлов).В исключительных случаях болезнь минует бессимптомную фазу, прогрессирует вплоть до развития терминальной стадии, СПИДа. Бессимптомный период может длиться до нескольких лет.
Для персистирующей лимфаденопатии характерно:
- увеличение, как минимум, двух групп лимфатических узлов (от 1 см ) в течение 3-х месяцев;
- наиболее часто увеличены шейные, затылочные, подмышечные лимфатические узлы;
- увеличение печени, селезенки.
За бессимптомным периодом следует симптоматическая хроническая фаза ВИЧ-инфекции, характеризующаяся развитием различных вирусных, бактериальных, грибковых заболеваний.
Данная фаза является переходной между бессимптомным периодом развития заболевания и СПИДом, в среднем ее длительность составляет 3-7 лет и более.
- повышенная температура тела;
- повышенное потоотделение в ночное время;
- диарея (понос);
- потеря веса.
Как правило, заболевание на данном этапе сопровождается частыми заболеваниями верхних дыхательных путей и ЛОР-инфекциями:
- отитами (воспаление среднего уха);
- синуситами (воспалением носовых пазух);
- трахеитами (воспалением трахеи);
- тонзиллитами (ангинами).
О переходе ВИЧ-инфекции в терминальную (завершающую) стадию, то есть СПИД (синдром приобретенного иммунодефицита), указывает появление заболеваний у больного человека, которые в норме у здоровых людей встречаются достаточно редко. К ним относятся следующие заболевания.
Грибковые поражения легких:
- воспаление легких, вызванное вирусами герпеса или грибками, чаще рода Сandida;
- пневмоцистная пневмония (вызываемая возбудителем Pneumocystis jirovecii). Заболевание часто наблюдается у ВИЧ-инфицированных и остается одним из первых признаков, по которым ставится подозрение на СПИД (наличие ВИЧ-инфекции).
Поверхностные поражения кожи и слизистых.
- Частые эпизоды опоясывающего лишая.
- Различные грибковые заболевания кожи (в основном вызванные грибами рода Candida – отсюда название кандидоз).
Сопровождается образованием белого налета на видимых частях тела и слизистых оболочках, зудом.
На фоне ВИЧ-инфекции грибок часто поражает внутренние органы (пищевод, легкие и даже головной мозг).
Снаружи грибковое поражение имеет нетипичную локализацию (глаза, сфинктер прямой кишки).
Опухолевые процессы, редко встречающиеся у здоровых людей.
Поражения нервной системы.
- Токсоплазменное поражение головного мозга (вызывается одноклеточным паразитом Toxoplasma gondii, который может инфицировать головной мозг, стать причиной развития энцефалита (воспалительного процесса в веществе головного мозга)).
- Криптококковый менингит — инфекционное заболевание, поражающее мозговые оболочки, вызываемое грибом Cryptococcus neoformans. Сопровождается высокой температурой тела, головной болью, усталостью, тошнотой, рвотой, припадками.
- Прогрессивная мультифокальная лейкоэнцефалопатия — заболевание, при котором постепенно разрушается миелиновый слой, покрывающий длинные отростки нервных клеток (аксоны), в результате нарушается проведение нервных импульсов, что может стать причиной развития параличей, нарушения функции слуха, зрения и других тяжелых неврологических нарушений.
Причиной болезни является полиомавирус. Вирус присутствует в организме большинства абсолютно здоровых людей и никак не проявляет себя. Активация вируса происходит на фоне сниженного иммунитета. Человек умирает в течение нескольких месяцев после появления первых симптомов.
Диагностика
Ранняя диагностика ВИЧ-инфекции осложняется тем, что первоначальные симптомы встречаются и при других различных заболеваниях и не являются характерными непосредственно для ВИЧ-инфекции. Тем не менее подозрение на ВИЧ ставится при следующей симптоматике:
Подозрение на ВИЧ-инфекцию возникает при следующих состояниях:
- пневмоцистная пневмония (воспаление легких грибкового характера), грибковое поражение нервной системы и внутренних органов;
- подтвержденная саркома Капоши у лиц моложе 60 лет;
- токсоплазмоз мозга (инфекция мозга, вызванная токсоплазмой);
- опоясывающий герпес у лиц моложе 50 лет.
Лабораторная диагностика.
На начальных этапах болезни антитела к ВИЧ, как правило, не обнаруживаются, потому основным диагностическим методом является ПЦР (полимеразно-цепная реакция) — метод обнаружения РНК вируса.
ИФА (иммуноферментный анализ) на определение антител к ВИЧ. Антитела, как правило, определяются через 3 месяца с момента заражения.
Иммуноблоттинг (метод применяется после положительного результата ИФА). Суть заключается в определении специфических антител к 3-м основным антигенам оболочки вируса.
Осложнения и последствия
По сути, осложнения и последствия ВИЧ-инфекции являются ничем иным, как признаками развития СПИДа.
19517 04 Сентября
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
ВИЧ: причины появления, симптомы, диагностика и способы лечения.
Определение
ВИЧ (вирус иммунодефицита человека) – инфекционное хроническое заболевание, передающееся контактным путем, медленно прогрессирующее и характеризующееся поражением иммунной системы с развитием синдрома приобретенного иммунодефицита (СПИДа). СПИД – это финальная стадия ВИЧ-инфекции, когда из-за ослабленной иммунной системы человек становится беззащитным перед любыми инфекциями и некоторыми видами рака. Опасность представляют так называемые оппортунистические инфекции – заболевания, вызываемые условно-патогенной или непатогенной флорой: вирусами, бактериями, грибами, которые у здоровых людей не приводят к серьезным последствиям или протекают легко и излечиваются самостоятельно. При СПИДе они наслаиваются друг на друга, имеют затяжное течение, плохо поддаются терапии и могут стать причиной летального исхода.
Причины появления ВИЧ
Источником инфекции является человек, инфицированный ВИЧ, на любых стадиях заболевания. Вирус передается через кровь, сперму, секрет влагалища, грудное молоко.
Половой путь (незащищенный секс с инфицированным партнером) – доминирующий фактор распространения ВИЧ-инфекции.
Передача ВИЧ от матери ребенку может произойти на любом сроке беременности (через плаценту), во время родов (при прохождении через родовые пути) и грудного вскармливания (при наличии язвочек, трещин на сосках матери и во рту ребенка).
Высокий риск инфицирования существует при внутривенном введении наркотических веществ нестерильными шприцами, при переливании ВИЧ-инфицированной крови и ее препаратов, использовании медицинского и немедицинского инструментария, загрязненного биологическими жидкостями человека, инфицированного ВИЧ. Кроме того, опасность могут представлять органы и ткани доноров, используемые для трансплантации.

Попадая в кровоток, вирус проникает в Т-лимфоциты хелперы, или CD-4 клетки (рановидность лейкоцитов), которые помогают организму бороться с инфекциями. Т-хелперы имеют на поверхности так называемые CD4-рецепторы. ВИЧ связывается с этими рецепторами, проникает в клетку, размножается в ней и в конечном счете уничтожает ее. Со временем вирусная нагрузка увеличивается, а количество Т-хелперов снижается.
При отсутствии лечения через несколько лет из-за значительного снижения числа Т-хелперов появляются связанные со СПИДом состояния и симптомы.
Классификация заболевания
- Стадия инкубации - от момента заражения до появления реакции организма в виде клинических проявлений острой инфекции и/или выработки антител (специфических белков, продуцируемых в ответ на проникновение антигена, в данном случае – вируса).
- Стадия первичных проявлений клинических симптомов:
В дальнейшем продолжается активное размножение вируса и разрушение Т-лимфоцитов, развивается стадия вторичных изменений, для которой характерно прогрессирующее снижение веса, общая слабость, стойкое повышение температуры, озноб, выраженная потливость. Клинические проявления оппортунистических заболеваний обусловливают клиническую картину этой стадии: пациентов беспокоят кашель и одышка, тошнота, рвота, боли в животе, тяжелая диарея, кожные высыпания, сильные головные боли, снижение памяти и внимания и др.
Диагностика ВИЧ
Лабораторные методы исследования:
Скрининг (обследование здоровых людей) на ВИЧ должен быть проведен любому человеку, который считает, что может быть заражен, а также перед любой госпитализацией и операцией, всем беременным женщинам и их половым партнерам.
Обследование целесообразно проходить людям с высоким риском заражения ВИЧ, например, при наличии заболеваний, имеющих одинаковый с ВИЧ-инфекцией механизм передачи (вирусные гепатиты В и С, заболевания, передающиеся половым путем), лицам, имеющим регулярные незащищенные половые контакты, инъекционным наркоманам, детям, рожденным от матерей с ВИЧ-инфекцией, медицинским работникам, напрямую контактирующим с кровью на работе и др.
Существуют экспресс-тесты для скрининга ВИЧ, которые можно делать в домашних условиях. Для определения специфических антител/антигенов к ВИЧ (ВИЧ-1, 2, антиген p24) используют кровь, слюну или мочу. Точность любого экспресс-теста ниже, чем теста, проводимого в лаборатории.
Для стандартного скринингового обследования определяют антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo) в крови с помощью иммуноферментного анализа (ИФА).
Внимание. При положительных и сомнительных реакциях, срок выдачи результата может быть увеличен до 10 рабочих дней. Синонимы: Анализ крови на антитела к ВИЧ1 и 2 и антиген ВИЧ1 и 2; ВИЧ-1 p24; ВИЧ-1-антиген, p24-антиген; ВИЧ 1 и 2 антитела и антиген p24/25, ВИЧ тест-системы 4-г.
Читайте также:

