Вич и сосудистая дистония
Обновлено: 13.05.2024
Что такое вегето-сосудистая дистония (ВСД)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Патриной А.В., невролога со стажем в 17 лет.
Над статьей доктора Патриной А.В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вегетососудистая дистония (ВСД) — это синдром, представленный в виде разнообразных нарушений вегетативных функций, связанных с расстройством нейрогенной регуляции и возникающих по причине нарушения баланса тонической активности симпатического и парасимпатич еского отдела в егетативной нервной системы [3] . Проявляется функциональными нарушениями, но обусловлены они субклеточными нарушениями [5] .
Краткое содержание статьи — в видео:
Что такое вегетативная нервная система (ВНС)
Вегетативная (автономная) нервная система (ВСН) является частью нервной системы организма, контролирующей деятельность внутренних органов и обмен веществ во всём организме. Она располагается в коре и стволе головного мозга, области гипоталамуса, спинном мозге, и состоит из периферических отделов. Любая патология этих структур, а также нарушение взаимосвязи с ВСН могут стать причиной возникновения вегетативных расстройств [1] .
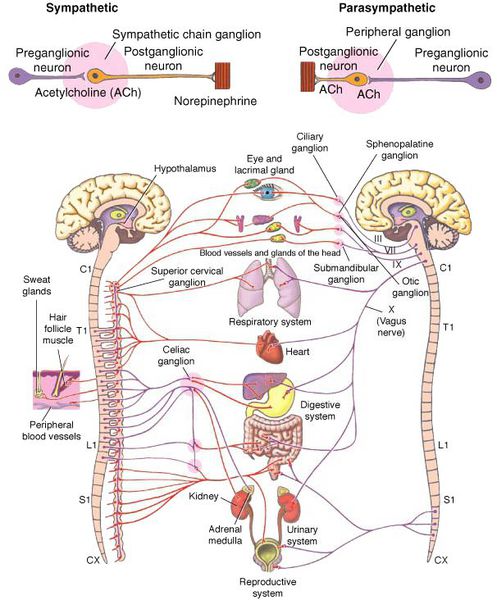
Вегетососудистая дистония может возникнуть в разном возрасте, но преимущественно она встречается у молодых [5] .
Особенности проявления заболевания
- У мужчин и женщин. Женщины страдают от ВСД в два раза чаще мужчин, но различий в проявлениях болезни нет [3] .
- У подростков. ВСД распространена у подростков из-за активной гормональной перестройки организма.
- У беременных. ВСД у беременных также возникает в связи с гормональными изменениями. Опасные последствия: при гипотоническом типе ВСД — плацентарная недостаточность, гипоксия плода; при гипертоническом — гестозы, преэклампсия, эклампсия; отслойка плаценты; гипертонус матки, преждевременные роды.
Причины ВСД
ВСД — многопричинное расстройство, которое может выступать в качестве отдельного первичного заболевания, но чаще оно является вторичной патологией, проявляющейся на фоне имеющихся соматических и неврологических заболеваний [15] .
Факторы риска развития вегето-сосудистой дистонии подразделяются на предрасполагающие и вызывающие.
Вызывающие факторы:
- Психогенные[5] — острые и хронические психо-эмоциональные стрессы и другие психические и невротические расстройства [3] , которые являются основными предвестниками (предикторами) заболевания [10] . ВСД — это, в сущности, избыточная вегетативная реакция на стресс [9] . Часто психические расстройства — тревожный синдром депрессия — параллельно с психическими симптомами сопровождаются вегетативными: у одних пациентов преобладают психические, у других на первый план выходят соматические жалобы, что затрудняет диагностику [10] .
- Физические — переутомление, солнечный удар (гиперинсоляция), ионизирующая радиация, воздействие повышенной температуры, вибрация. Часто воздействие физических факторов связано с осуществлением профессиональных обязанностей, тогда они позиционируются как факторы профессиональной вредности [1] , которые могут вызывать или усугубить клиническую картину вегетососудистой дистонии. В таком случае имеются ограничения по допуску к работе с указанными факторами (приказ Минздрава РФ от 2021 года № 29).
- Химические — хронические интоксикации, злоупотребление алкоголем, никотином, спайсами и другими психоактивными веществами [5] . Проявления ВСД также могут быть связаны с побочными действиями некоторых лекарственных препаратов: антидепрессантов с активирующим действием, бронходилататоров, леводопы и препаратов, содержащих эфедрин и кофеин [10] . После их отмены происходит регресс симптомов ВСД.
- Дисгормональные — этапы гормональной перестройки: пубертат, климакс [3] , беременность, дизовариальные расстройства [5] , приём противозачаточных средств с периодами отмены [10] .
- Инфекционные — острые и хронические инфекции верхних дыхательных путей, мочеполовой системы, инфекционные заболевания нервной системы (менингиты, энцефалиты и другое) [5] .
- Иные заболевания головного мозга — болезнь Паркинсона, дисциркуляторная энцефалопатия (ДЭП), последствия черепно-мозговой травмы и другие [3] .
- Иные соматические заболевания — гастрит, панкреатит, гипертоническая болезнь, сахарный диабет, тиреотоксикоз [1] .
Предрасполагающие факторы:
- Наследственно-конституциональные особенности организма — заболевание возникает в детстве или в подростковом возрасте, со временем расстройство компенсируется, но восстановление нарушенных функций нестойкое, поэтому ситуация легко дестабилизируется под воздействием неблагоприятных факторов [10] .
- Особенности личности[5] — усиленная концентрация внимания на соматических (телесных) ощущениях, которые воспринимаются как проявление болезни, что, в свою очередь, запускает патологический механизм психо-вегетативной реакции [6] .
- Неблагоприятные социально-экономические условия — состояние экологии в целом, низкий уровень жизни, экономический кризис в стране, жилищные условия отдельных людей, культура питания (приверженность фастфуду, удешевление производства продуктов питания за счёт использования ненатурального сырья), культура спорта (несмотря на активное строительство спортивных комплексов, всё-таки полноценная интеграция спорта в повседневную жизнь населения не происходит) [5] . Также речь идёт об особенности климата в центральной части России с дефицитом ультрафиолетового излучения в холодное время года, что приводит к обострению многих хронических заболеваний в осенне-весенний период, в том числе и ВСД [1] .
- Патологии перинатального (дородового) периода — внутриутробные инфекции и интоксикации, резусконфликты, внутриутробная гипоксия (кислородное голодание), гестозы матери, фетоплацентарная недостаточность и другие [6] .
Мясищев В.Н., выдающийся отечественный психотерапевт, полагает, что ВСД развивается в результате влияния психо-эмоциональных нарушений на имеющиеся вегетативные аномалии [13] .
Также заболевание может возникать и у здоровых людей как транзиторная (временная) психофизиологическая реакция на какие-либо чрезвычайные, экстремальные ситуации [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вегето-сосудистой дистонии
ВСД характеризуется проявлением симпатических, парасимпатических или смешанных симптомокомплексов [1] . Преобладание тонуса симпатической части ВСН (симпатикотония) выражается в тахикардии, бледности кожи, повышении артериального давления, ослаблении сокращений стенок кишечника (перистальтике), расширении зрачка, ознобе, ощущении страха и тревоги [2] . Гиперфункция парасимпатического отдела (ваготония) сопровождается замедлением сердцебиения (брадикардией), затруднением дыхания, покраснением кожи лица, потливостью, повышенным слюноотделением, снижением артериального давления, раздражением (дискинезией) кишечника [2] .

Если 20 лет назад люди с ВИЧ-инфекцией умирали от туберкулеза и других проявлений СПИДа, то сейчас, в эру эффективной антиретровирусной терапии (АРТ) значительная часть ВИЧ-позитивных пациентов, получающих лечение, доживают до возраста, когда у них появляются риски сердечно-сосудистых заболеваний, смерти и инвалидизации из-за инсультов и инфарктов. Мы поговорили с кардиологом Университетской клиники H-Clinic об особенностях атеросклероза у ВИЧ-позитивных людей, о том, какую роль в развитии болезней играет иммунное воспаление, и самое главное - о профилактике заболеваний сердца и сосудов.
Как иммунное воспаление у ВИЧ-позитивных людей связано с атеросклерозом?
На фоне нелеченой ВИЧ-инфекции процесс изменения сосудистой стенки происходит гораздо быстрее, нежели в случаях, когда ВИЧ-инфекции нет. Также это происходит и на фоне общего снижения иммунитета.
Так как ВИЧ-инфекция является хронической, стенка сосудов со временем меняется: она становится более жесткой, более широкой по размеру и диаметру. У пациентов с ВИЧ-инфекцией в течение ближайших 10 лет после начала заболевания развивается атеросклероз, как один из факторов иммунного воспаления.
Примечание: ВИЧ-инфекция также вызывает иммунную активацию, которая не всегда полностью подавляется даже эффективной АРТ и приводит к хроническому воспалению в организме пациента. Это воспаление затрагивает ряд органов и систем в организме человека, включая и сердечно-сосудистую. Появляются доказательства того, что ВИЧ-инфекция и последующие воспалительные процессы у людей ускоряют атерогенез (хронический процесс повреждения сосудов, происходящий вследствие изменений сосудистой стенки и нарушений холестеринового обмена). Все это приводит к развитию атеросклероза и ишемической болезни сердца, на фоне которой происходят инфаркты и инсульты.
Инфаркты и инсульты иногда встречаются у пациентов с ВИЧ и без атеросклероза за счет разрушения стенки сосудов из-за прикрепления липидов низкой плотности или триглицеридов, спазма сосудов . Тяжелый спазм сосуда может быть связан с тем, что стенка сосуда ВИЧ-положительного человека более жесткая, она стареет быстрее на 10 лет, чем у человека без ВИЧ-инфекции. Чем дольше длится спазм, тем больше он провоцирует заболевания, например, вазоспастическую стенокардию как начальное состояние ишемической болезни сердца. В дальнейшем это может привести к инфаркту или к инсульту.
ВИЧ-инфекция встречается и у людей, потребляющих инъекционные наркотики. Психоактивные вещества также меняют сосудистую стенку. Все эти факторы кардио рисков нужно рассматривать в комплексе.
Если исключить такие факторы , как употребление алкоголя, наркотиков, курение, и оставить только прием антиретровирусной терапии, она тоже влияет на развитие атеросклероза?
АРТ тоже может влиять на развитие атеросклероза. С одной стороны, терапия влияет позитивно, так как лечит ВИЧ-инфекцию. С другой стороны, некоторые группы препаратов могут провоцировать атеросклероз. Особенно они провоцируют увеличение такой группы липидов, как триглицериды и липиды низкой плотности. Это выражается не только в изменении результатов анализов, но и в абдоминальном ожирении, в перераспределении жировой массы.
Зная о том, что ВИЧ-инфекция и проводимая терапия могут провоцировать атеросклероз, мы можем сделать ситуацию управляемой. Например, можно подключить сердечно-сосудистые препараты для того, чтобы нивелировать риск активизации процесса атеросклероза.
Кому вы рекомендуете эти препараты?

Чаще всего встречаются когнитивные расстройства: нарушения памяти, внимания, речи. Также при ВИЧ-ассоциированных расстройствах возможно появление очаговых неврологических признаков в виде шаткости походки, замедленности движений, слабости, онемения, тремора. Встречаются и эмоциональные расстройства: апатия, депрессия. Если процесс запущен, то могут присоединяться расстройства мочеиспускания и проблемы с либидо. При появлении любых неврологических симптомов следует обратиться к врачу.
Что лечит невролог? А в каких случаях обращаться к психологу или психиатру?
Невролог прежде всего занимается патологией нервной системы — это головной, спинной мозг, и периферическая нервная система. Также невролог может заниматься некоторыми вопросами психического здоровья: в частности, тревожными расстройствами. Пограничные состояния между неврологией и психиатрией приводят к психосоматическим проявлениям, нарушениям работы нервной, сердечно-сосудистой, дыхательной систем, а также ЖКТ. Если невролог не справляется, он порекомендует консультацию психотерапевта, психиатра, которые могут назначить адекватную терапию.
Немедикаментозные способы улучшения когнитивных функций существуют. Это различные когнитивные тренинги, занятия, выполняемые самостоятельно или в кабинетах памяти, раньше такие были при поликлиниках. Сейчас возможны занятия с нейропсихологами в ПНД по месту жительства, с психотерапевтами, если нужно. Например пожилых с нейродегенеративными заболеваниями, которые сопровождаются когнитивными, эмоциональными проблемами - в Москве наблюдают в геронтологическом центре, где оказывается всевозможная помощь, включая социальную поддержку больных и их родственников.
Неврологические заболевания у ВИЧ-позитивных людей

ВИЧ проникает в структуры мозга на самых ранних этапах заражения, проходит через гематоэнцефалический барьер (специальный барьер, отделяющий нервную систему от крови), где он способен годами сохраняться, размножаться изолированно от вируса в крови, образуя отдельный резервуар, где возможно накопление своих мутаций вируса, отличных от крови. При иммунодефиците, когда организм не справляется с большим количеством вируса, начинаются проявления со стороны нервной системы: различные когнитивные, двигательные расстройства, на поздних стадиях вегетативные нарушения, расстройства либидо, тазовых функций. Вот почему важно раннее назначение АРВ-терапию, чтобы подавить вирусную нагрузку не только в крови, но и препятствовать размножению вируса в других резервуарах организма, в частности в мозге. При появлении неврологических жалоб, лучше обратиться к неврологу, чтобы определить причину расстройств и своевременно принять меры.
Иногда на ранних стадиях ВИЧ-инфекции могут наблюдаться неврологические проявления в виде асептического менингита, поражения периферической нервной системы: лицевого нерва или нервов нижних конечностей. Что-то проходит самостоятельно, что-то — после лечения. Человек может так и не узнать, что заразился ВИЧ-инфекцией, так как данные симптомы неспецифичны.
Какие признаки поражения периферической нервной системы?
Периферическая нервная система находится за пределами головного и спинного мозга. Она отвечает за иннервацию рук, ног, туловища, головы. Человек может жаловаться на онемение, покалывание в руках и ногах, слабость и судороги в конечностях. Доктор на основании осмотра и жалоб может разграничить поражения центральной и периферической нервных систем.
Побочные действия у эфавиренза связаны с тем, что он хорошо проникает в мозг и в полной мере проявляет там свои токсические свойства. Возможны нарушения сна, яркие, кошмарные сновидения, ощущение тревоги, нарушение равновесия, могут быть панические атаки. Возникать они могут далеко не у всех. Некоторым хватает одной таблетки, другие принимают его годами и никаких страданий не испытывают. В гораздо меньшей степени подобные побочные действия при лечении долутегравиром. Воздействие на ЦНС теоретически может быть и других препаратов группы ННИОТ (ненуклеозидные ингибиторы обратной транскриптазы) и в меньшей степени у ингибиторов интегразы.
Важно ли то, что препараты АРВТ по-разному проникают через гематоэнцефалический барьер?
Если схема эффективна, если вирус чувствителен к препаратам АРВТ, то, независимо от суммы баллов, может быть положительный ответ на терапию. Поэтому в настоящее время нет четких рекомендаций по подбору терапии с учетом способности проникновения в ЦНС. Чего следует избегать при лечении пациентов с ВИЧ-энцефалопатий, так это схем с эфавирензом.
Увеличивается ли риск возникновения СВИС (синдрома восстановления иммунной системы) из-за лучшего проникновения препарата в мозг?
Не ухудшаются ли когнитивные функции, если перейти с трехкомпонентной схемы на двухкомпонентную? Будет ли вирус размножаться в головном мозге?
Эксперты рекомендуют ориентироваться на показатели крови: если нагрузка в крови длительное время подавлена и нет прогрессирования заболевания, в том числе ВИЧ-энцефалопатии, то ухудшений когнитивных функций от перехода на двойную терапию быть не должно. Если ВИЧ все же будет размножаться в головном мозге, кроме когнитивных нарушений появятся другие неврологические признаки. В таком случае надо будет оптимизировать АРВТ. Иногда действительно бывает так, что в крови вирус подавлен, либо находится в минимальном количестве, но мы выявляем проблемы центральной нервной системой.
Всегда выясняются причины: например, вирус в центральной нервной системе находится за гематоэнцефалическим барьером, где он сам способен размножаться и вырабатывать резистентность к антиретровирусным препаратам, независимо от вируса в крови. Тогда мы можем, проведя люмбальную пункцию, сопоставить количество вируса в ликворе и в крови.
Обратимы ли нарушения ЦНС у пациентом со СПИДом: полинейропатия, ВИЧ-энцефалопатия?
Если процесс не сильно запущен и терапия начата своевременно, то нарушения ЦНС чаще всего обратимы. Улучшается клиническая картина и купируются изменения, выявленные на МРТ головного мозга. Если процесс прилично запущен, то восстановление может быть более медленным.
Иногда процессы становятся необратимыми. Пациент в энцефалопатии в некоторых случаях не может оценить себя адекватно: он не понимает, что болен, ему кажется, что у него всё прекрасно. Тут очень важна роль родных и близких, которые могут способствовать началу терапии. Когда врач, назначая адекватную терапию, выводит пациента из этого состояния, у человека появляется критика, наконец появляются жалобы: на снижение памяти, рассеянность, шаткость походки. Хотя по факту это улучшение клинического состояния, что заметно и родным пациента и лечащему врачу. Улучшаются данные нейровизуализации, пациент приходит в себя, как-будто из долгого сна.
Расскажите про влияние на мозг оппортунистов: токсоплазма, цитомегаловирус. Происходит ли восстановление после них?
Все оппортунисты, как правило, возникают на фоне иммунодефицита. Если своевременно начать лечение и если не произошли необратимые структурные изменения, тогда последствия будут минимальны или их не будет совсем. При больших дефектах частичное восстановление также возможно. Это как восстановление после инсульта: чем быстрее ты начинаешь лечение и реабилитацию, тем эффективнее восстановление.
Повреждения мозга при ВИЧ разделяются на повреждения вследствие оппортунистов и вследствие действия ВИЧ?
Да, плюс повреждения, вызванные онкологией и другими причинами. Если человек принимал АРВТ и у него на фоне полного благополучия появляются проблемы со стороны центральной нервной системы, то надо разбираться в причинах. Надо обратиться к неврологу, он назначит обследование по показаниям. Без иммунодефицита, при успешной терапии, это вряд ли будут оппортунистические инфекции. Важно своевременно начать лечиться и быть абсолютно приверженным, чтобы препятствовать размножению вируса не только в крови, но и в других резервуарах.
Влияет ли ВИЧ или АРВТ на память?
Опосредованно влияет, если вызывает тревожные, депрессивные расстройства. В начале могут быть псевдокогнитивные расстройства, а не истинные проблемы с памятью и вниманием. В последующем, при нелеченной тревоге и депрессии, эти псевдокогнитивные расстройства могут перейти в истинные когнитивные нарушения. При депрессии формируется атрофия структур мозга, ответственных за когнитивные функции. Важно своевременно это скорректировать, чтобы снизить риски деменции в будущем.
Какими бывают головные боли и как с ними бороться

Давайте поговорим о головных болях
Головные боли бывают очень разные, их разделяют на первичные и вторичные. Головные боли бывают разные. Любая головная боль должна иметь своё название. Их разделяют на 2 большие группы, это первичные и вторичные головные боли. Первичные - это те, которые возникают без каких-либо причин, свойственны конкретному пациенту, данные дополнительного обследования соответствуют норме. Диагноз можно установить по жалобам пациента, при соблюдении критериев диагноза и исключении вторичного характера боли. К первичным болям относят мигрень, головную боль напряжения, тригеминальные вегетативные боли и другие.
Вторичные боли - вызванные чем-то, например воспалительным или объемным внутричерепным процессом, например на фоне менингита, энцефалита, опухоли головного мозга, синуситов. Вторичная боль может быть вызвана приемом каких-либо лекарственных препаратов, например приемом нитроглицерина или у некоторых в ответ на приём зидовудина. Гипертония редко приводит к головной боли, скорее наоборот — давление повышается в ответ на интенсивную головную боль, в причинах которой надо разбираться. Наличие первичных болей очень часто не подразумевает никакого дообследования. Все исследования покажут норму.
Как понять что у тебя мигрень и как с ней бороться?
Есть критерии мигрени, по которым можно поставить диагноз. Это, как правило, интенсивная головная боль в одной половине головы или с двух сторон, которая может сопровождаться свето- и звукобоязнью, тошнотой, может усиливаться при физической нагрузке. Такие боли могут быть с детства. Частота приступов разная. Когда приступы редкие, их нужно правильно купировать и предупреждать.
Учащается мигрень на фоне стресса, недосыпания, пересыпания, недоедания, после приема определенных продуктов, употребления алкоголя. Купировать можно нестероидными противовоспалительными средствами или препаратами из группы триптанов. Но желательно не делать это часто, иначе может развиться медикаментозно индуцированная головная боль.
Если приступы частые, то это показание к профилактической терапии — к приему тех же антидепрессантов, антиконвульсантов, препаратов, относящихся к антигипертензивным средствам, ботулинотерапия. Нужно вести дневник головной боли, чтобы отслеживать частоту и характеристики боли. Препараты подбираются индивидуально, если у человека язвенная болезнь, то ему не назначаются НПВС (нестероидные противовоспалительные препараты), если у него ишемическая болезнь сердца (ИБС), то не рекомендуются триптаны. Также индивидуально подбирается профилактическая терапия.
Можно попробовать принимать препарат натощак, чтобы уменьшить его всасывание и побочные эффекты. Это никак не повлияет на эффективность схемы, но побочные эффекты, которые проявляются нарушением сна и настроения, будут меньше. Если всё-таки сохраняются проблемы, вызванные долутегравиром, тогда стоит рассмотреть другой антиретровирусный препарат, подобрать который поможет опытный специалист H-Clinic.
Есть разные причины нарушения сна и они довольно индивидуальны. Если человек страдает депрессией, ему не дают заснуть переживания, мысли, тревога, то надо лечить эти расстройства для нормализации сна. Начальные рекомендации при бессоннице — нормализовать гигиену сна.
Давайте поговорим о гигиене сна
Гигиена сна — комплекс мероприятий для полноценного, качественного сна. Если нарушен ночной сон, то желательно не спать днем. Допустимы перерывы на кратковременный дневной сон у пожилых и у больных людей.
Что ещё входит в гигиену сна? Правильно организованный день. В течение дня необходима достаточная физическая нагрузка. Спать желательно часов 6–8, чтобы организм успевал отдыхать и восстанавливаться. Перед сном можно использовать ритуалы, чтобы организм понимал, что ты отходишь ко сну: прогулки перед сном, теплый душ. Желательно убирать телефоны, выключать телевизор и источники света. Днём, наоборот, важно хорошее освещение, чтобы организм вырабатывал мелатонин.
Депрессия и панические атаки

Каковы самые распространенные симптомы депрессии?
Это уже на грани психиатрии. Существуют критерии оценки депрессивных расстройств, специальные тесты, опросники, которые помогают доктору в ее диагностике. Основное — это нарушение эмоционального фона (сниженное настроение, тоскливость, возможна раздражительность). Второй момент — это двигательная заторможенность, замедленность действий, слабость, утомляемость, отсутствие сил. Третье — когнитивные жалобы (рассеянность, снижение концентрации внимания, памяти). Кроме того, могут быть нарушения пищевого поведения, нарушения сна.
Нужно ли обращаться к специалисту, когда чувствуешь симптомы, но не знаешь, депрессия это или нет?
Когда болит зуб — идешь к стоматологу, когда болит душа — иди к психологу.
По поводу того, к кому стоит обращаться: если человек не готов сразу обращаться к психиатру, то можно сходить к психологу, желательно медицинскому или врачу психотерапевту.
Вы как невролог назначаете приём антидепрессантов?
Сколько нужно принимать антидепрессанты?
В инструкции к антидепрессантам обычно пишут, что должно пройти как минимум полгода хорошего самочувствия, чтобы антидепрессант отменить. То есть человек начинает их принимать и как только он почувствовал облегчение, надо ещё полгода пролечиться для стабилизации состояния, но всё индивидуально. Надо учитывать предшествующий фон, сопутствующие расстройства, консультироваться с доктором.
Как пить антидепрессанты? Если пропустить прием раз в неделю, эффективность снижается?
Лучше без пропусков — это вопросы приверженности и эффективности терапии. Откатов при редких пропусках быть не должно.
Как еще можно повлиять на мозг?
Эффективно всё, что будет развивать мозг и это далеко не только фармакотерапия. Лечебная физкультура, физическая нагрузка, спорт, правильное питание, отказ от вредных привычек, разнообразные когнитивные нагрузки, изучение нового — всё это благоприятно сказывается на образовании новых нейронов, образовании новых связей между клетками. Мозг для нормального функционирования должен быть постоянно в работе.
Что такое паническая атака?
Если паническая атака переходит в бесконтрольное состояние, то как человеку с этим бороться?
В самолете выдают специальные бумажные мешки при приступах затрудненного дыхания во время панических атак. При дыхании в мешок кровь насыщается углекислым газом и это позволяет прервать гипервентиляцию, чувство затрудненного дыхания.
Если приступы повторяются, нужно знать, что это не страшно, что это не приведёт к смерти. И постараться помочь себе тем, что есть из подручных средств. Если есть феназепам, принять его, есть корвалол — накапать себе несколько капель корвалола или валокордина. Если приступ сопровождается тахикардией — применить b-адреноблокатор. Самое главное — знать, что это не страшно, что ты не умираешь.
Как лечить панические атаки?
Паническая атака является разновидностью тревожного расстройства, то есть это тревога. Можно начинать лечение с анксиолитиков (транквилизаторов), при необходимости, подключать антидепрессанты. В большинстве случаев на антидепрессантах приступы проходят, будет отлично, если человек будет одновременно посещать психотерапевта. Альтернатива антидепрессантам - психотерапия.
Автор: врач-невролог Университетской клиники H-Clinic Ирина Владимировна Васильцова
Медицинский редактор: руководитель Университетской клиники H-Clinic, к.м.н., врач-инфекционист Данила Сергеевич Коннов.

Депрессия - широко распространенная проблема общественного здравоохранения во всем мире. По данным ВОЗ от неё страдает более 264 млн человек всех возрастов. Она вносит значительный вклад в структуру заболеваемости, инвалидности и смертности населения во всем мире.
К факторам риска депрессии относятся:
Пол: женщины в 2 раза чаще подвержены риску депрессии.
Семейное положение: чаще подвержены риску те, кто разведен, овдовел или одинок.
Уровень дохода: чем ниже доход, тем выше риск депрессивных расстройств, поэтому депрессия в развивающихся странах встречается гораздо чаще, чем в развитых.
Наследственная предрасположенность к депрессивным расстройствам увеличивает риск депрессии.
Возраст: депрессией чаще страдают молодые трудоспособные взрослые. Однако пожилые пациенты в определенных условиях так же могут довольно часто страдать депрессией. Например находящиеся в домах престарелых или имеющие бремя тяжелых острых или хронических заболеваний.
Отдельным фактором риска развития депрессии, может являться любое хронически протекающее заболевание.
У пациентов с ВИЧ депрессия распространена достаточно широко. По разным источникам от 15 до 40 процентов пациентов могут страдать этим заболеванием. Такая распространенность связана с самим фактом наличия хронического заболевания и возникающими переживаниями по поводу собственного здоровья.
Кроме того сама реакция пациента на известие о диагнозе, на стигму, которая до сих пор присутствует в обществе в отношении ВИЧ-позитивных людей могут спровоцировать развитие депрессии.
Не исключено влияние самого вируса или оппортунистических инфекций на психические функции. Как правило, это происходит на поздних стадиях болезни (СПИД), в случае, когда пациенту не назначена антиретровирусная терапия.
В ряде случаев во время лечения инфекции отмечена связь "антиретровирусной терапии ВИЧ и депрессии".
Каждый человек с ВИЧ рутинно принимает антиретровирусную терапию (АРВТ). Её необходимость не вызывает никаких сомнений. И нет никаких сомнений в том, что АРВТ - максимально эффективный и безопасный способ полностью остановить течение ВИЧ- инфекции. Современная АРВТ переносится достаточно хорошо, побочные эффекты возникают редко и в ряде случаев, их возникновение, требует активных действий: изменения режима приема терапии, лечения побочных эффектов, коррекции схемы лечения. Всё это рутинные, естественные мероприятия, которые ни в коем случае не должны приводить к прерыванию терапии, а требуют поддержки и консультации специалиста.
Для примера рассмотрим основные возможные психоневрологические побочные действия АРВТ ВИЧ - инфекции, отвечая на ряд наиболее частых вопросов.
1. Может ли антиретровирусная терапия оказывать побочные действия на психику?
Да, депрессивные нарушения на фоне АРВТ могут иногда встречаться. Кроме того, могут возникать нарушения, такие как тревога, панические расстройства, суицидальные мысли, нарушения сна. В основном, это касается некоторых препаратов группы ННИОТ. Например эфавиренза, при приеме которого данные жалобы могут встречаться чаще, чем например у более нового препарата этой же группы - рилпивирина.
Иногда, подобные нарушения могут возникать при применении некоторых ингибиторов интегразы ВИЧ. Наиболее яркий её представитель - долутегравир.У небольшой части пациентов при приеме долутегравира описано появление бессонницы, подавленного настроения, тревоги, депрессии, суицидальных мыслей. В крупных клинических исследованиях данные жалобы чаще фиксировались у женщин и людей старше 60 лет. Ещё реже подобные нежелательные явления встречались при приеме других препаратов из этой группы - ралтегравира, элвитегравира.
Что же делать?
Во-первых, учитывать предшествующий фон. Если пациент уже испытывал подобные проблемы, то стоит воздержаться от приема препаратов с потенциально возможными влияниями на психику и уж точно не помешает своевременно провести коррекцию этих нарушений, если они есть исходно. Ряд исследований показали, что частота психоневрологических побочных действий на АРВТ, гораздо выше у людей с исходными нейропсихиатрическими расстройствами.
Необходимая коррекция нарушений включает терапию антидепрессантами по рекомендации специалиста, психотерапию. И пусть это не искоренит исходные причины депрессии, но облегчит восприятие проблем, придаст сил и уверенности для их решения. Также в ряде случаев эти подходы позволяют решить проблемы со здоровьем, имеющими психосоматическое начало.
Во-вторых, некоторым пациентам помогает смена режима терапии, перенос препарата на утро, использование его натощак. Обязательно должна проводиться оценка межлекарственных взаимодействий других принимаемых средств с АРВТ. Совместный приём АРВТ с другими лекарствами, может взаимно увеличить или снизить концентрацию препаратов в крови, что может привести как к вирусологической неэффективности, так и к появлению ряда побочных эффектов.
Депрессия, возникающая у пациента принимающего АРВТ, может нести в себе потенциальные риски неудачи лечения ВИЧ. Пациент в депрессии более склонен к употреблению психоактивных веществ, алкоголя, в которых он видит выход, что только усугубляет психические расстройства, несёт риски формирования зависимости. Отсюда возможны нерегулярный прием АРВТ, развитие резистентности к терапии и увеличение риска передачи ВИЧ партнеру.
2. Может ли АРВТ вызывать ухудшение когнитивных функций?
Может, особенно если у пациента присутствуют тревожные и депрессивные расстройства на фоне АРВТ. Тогда развиваются так называемые псевдокогнитивные нарушения, проявляющиеся снижением внимания, рассеянностью, замедленностью психической деятельности. И тогда, коррекция тревожно-депрессивных расстройств или режима терапии, приведет к улучшению когнитивных функций. Нелеченная депрессия, в последующем, может привести к истинным когнитивным нарушениям, с ухудшением не только функций головного мозга, но и структурным, атрофическим изменениями в белом и сером веществах головного мозга, в зонах, ответственных за процессы запоминания, хранения информации, её воспроизведение и другие когнитивные функции, а значит к увеличению риска деменции.
Но в целом, назначение АРВТ профилактирует риски нейрокогнитивных нарушений. А в случае их наличия у пациентов со СПИДом - улучшает прогнозы и темпы восстановления психических функций.
3. Может ли АРВТ воздействовать на периферическую нервную систему, вызывая нейропатии?
Побочные действия на периферическую нервную систему описаны у некоторых препаратов группы НИОТ за счёт проявлений митохондриальной токсичности. В основном, это касается схем лечения, включающих ставудин и диданозин, которые в настоящее время практически не используются. Проявляются эти расстройства онемением, покалыванием, слабостью в конечностях, преимущественно в ногах, в последующем в руках. Нейропатия может прогрессировать при продолжении приема средства который её вызывает и купироваться при своевременной отмене этих препаратов. Современные препараты группы НИОТ обладают критически малыми рисками развития нейропатии и при её появлении необходимо искать более вероятную причину возникающих нарушений.
По любым вопросам связанным с побочными действиями АРВТ и сопутствующим нарушениям, можно проконсультироваться со специалистам H-Clinic.
Автор: врач-невролог Университетской клиники H-Clinic Ирина Владимировна Васильцова
Медицинский редактор: руководитель Университетской клиники H-Clinic, к.м.н., врач-инфекционист Данила Сергеевич Коннов.
Читайте также:

