Болезненное мочеиспускание при гриппе
Обновлено: 12.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в уретре: причины, заболевания, при которых развивается, методы диагностики и лечения.
Определение
Боль в уретре, часто описываемая как покалывание, жжение, свидетельствует о наличии патологического процесса.
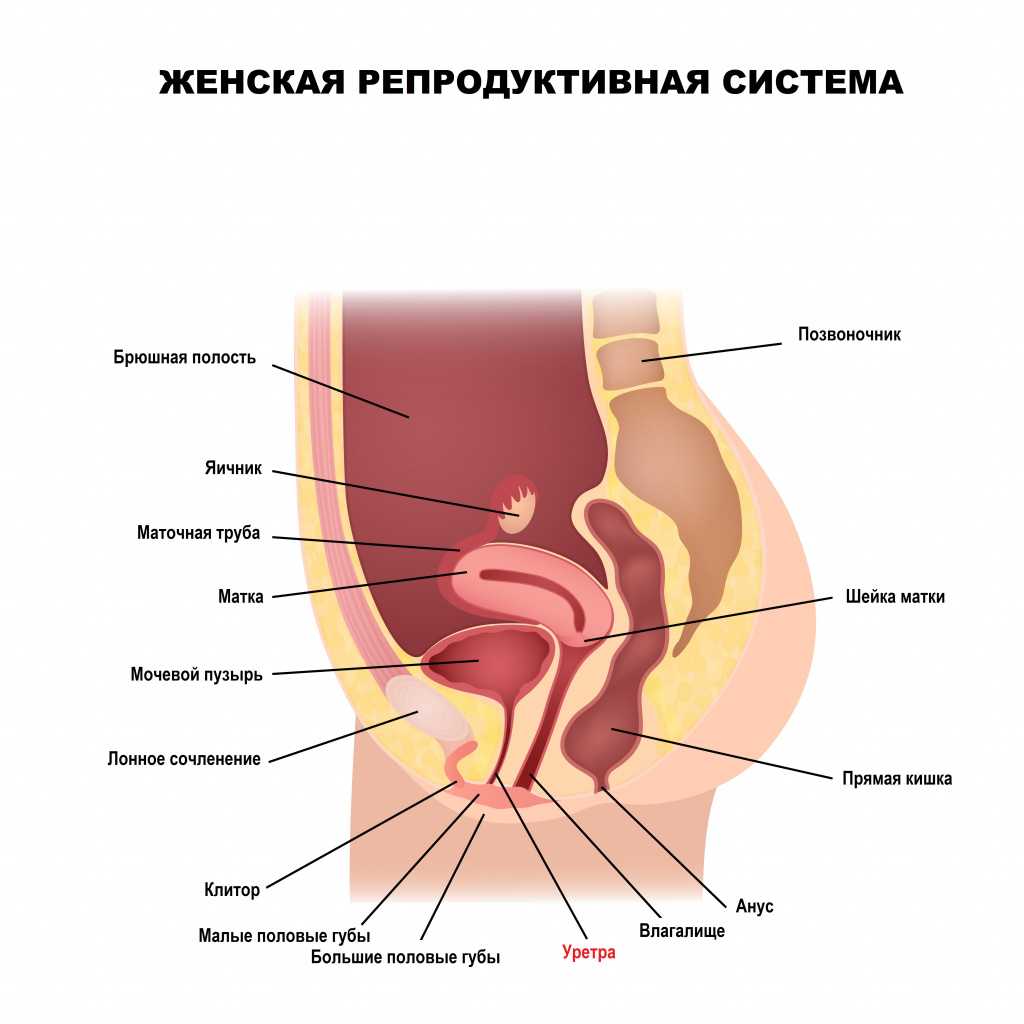
Мочеиспускательный канал (уретра) представляет собой полую трубку, начинающуюся от мочевого пузыря и оканчивающуюся наружным отверстием мочеиспускательного канала. Стенка уретры состоит из трех слоев: мышечного, подслизистого (в нем расположено сосудистое сплетение) и внутреннего слизистого. Снаружи уретра покрыта соединительной тканью.
У женщин уретра выполняет единственную функцию – мочеиспускание, у мужчин помимо этого она служит для выведения эякулята.
Женский мочеиспускательный канал имеет длину 3–4 см, просвет может достигать 0,7–0,8 см, тогда как мужской в длину около 18 см, а просвет его неодинаков на всем протяжении.
Мужская уретра клинически подразделяется на две части: переднюю и заднюю уретру.
Задняя уретра представлена:
- предстательной частью (длина отдела 2,5 см, начинается от мочевого пузыря и далее следует через предстательную железу, на задней стенке уретры в этой части располагается семенной бугорок, а в просвет уретры открываются семявыбрасывающие протоки и протоки предстательной железы);
- перепончатой частью (длина отдела 1 см, самая узкая, неподвижная и малорастяжимая часть уретры, т.к. проходит через мышцы и сухожилия мышц таза).
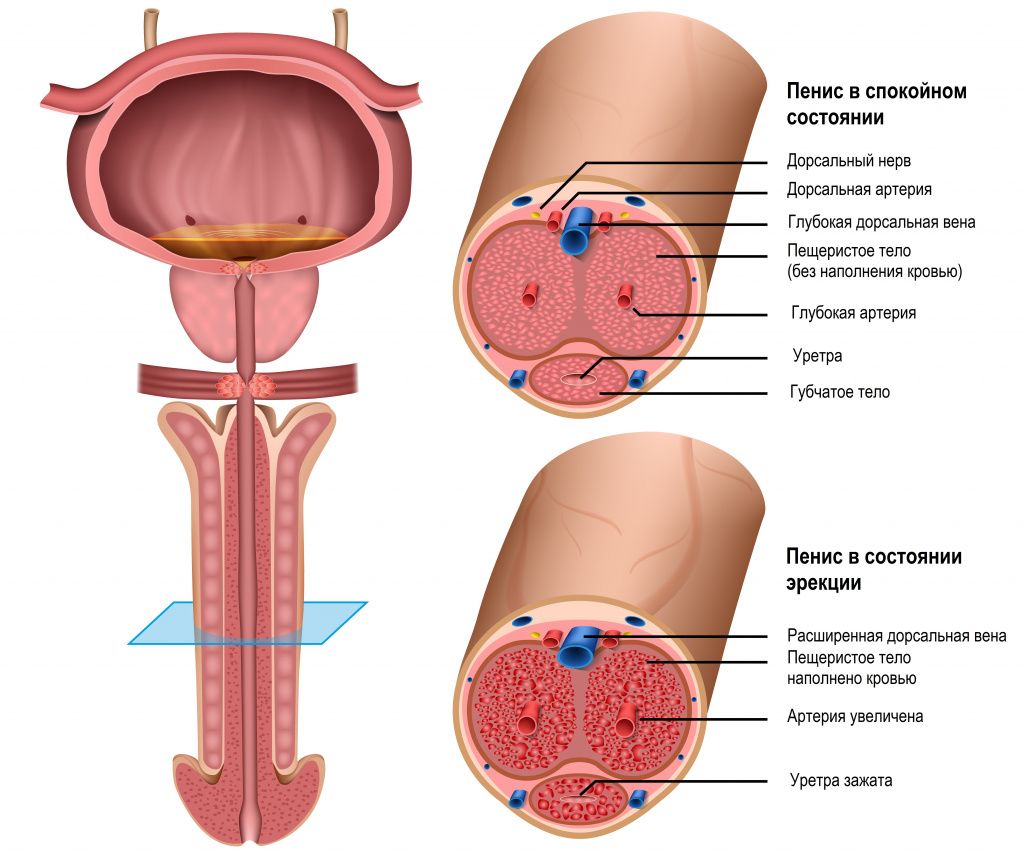
Женская уретра начинается от мочевого пузыря, далее проходит кпереди от влагалища через мышцы и сухожилия мышц таза и оканчивается наружным отверстием между клитором и отверстием влагалища. Вне процесса мочеиспускания женская уретра находится в спавшемся состоянии, что также является своеобразным защитным механизмом.
Разновидности боли в уретре
Боль в уретре может носить постоянный характер или возникать периодически. Ее интенсивность варьирует от слабого жжения и покалывания до острых болевых ощущений.
Чаще всего боль в уретре провоцируется мочеиспусканием и сопровождает весь акт либо его часть (начало или окончание).
Кроме того, боль может возникнуть во время или после полового акта.
В зависимости от причины боль может сопровождаться слизистыми, гнойными или кровянистыми выделениями из мочеиспускательного канала, нарушениями мочеиспускания, повышением температуры тела, изменениями на коже и слизистых половых органов.
Возможные причины боли в уретре
Наиболее распространенными причинами боли в уретре являются:
- острые и хронические воспалительные заболевания мочеполовой системы;
- травмы мочеиспускательного канала, в том числе песком и камнями при мочекаменной болезни;
- доброкачественные и злокачественные новообразования уретры и близлежащих органов.
Заболевания, при которых возникает боль в уретре
Уретрит – воспаление мочеиспускательного канала, очень распространенное заболевание, чаще встречающееся в период активной половой жизни, сопровождается болью в уретре.
В зависимости от причины возникновения выделяют:
- инфекционные уретриты (бактериальные, вирусные, грибковые, вызываемые простейшими);
- неинфекционные (аллергические и травматические).
- на специфический уретрит, возникающий при заболеваниях, передающихся половым путем (гонорейный, трихомонадный, хламидийный, микоплазменный, герпетический и т.д.);
- неспецифический уретрит - его вызывают стафилококки, энтерококки, пневмококки, стрептококки, кишечная палочка, дрожжевые грибы и т.д.
У мужчин при распространении процесса на заднюю часть уретры ухудшается общее самочувствие: появляется слабость, повышается температура тела, мочеиспускание учащается, усиливаются боли.
Грибковый уретрит может появиться как следствие длительного лечения антибиотиками, у женщин он распространяется на уретру при грибковом поражении влагалища, мужчины чаще заражаются при половом акте. В случае грибкового поражения на первый план выступает зуд и скудные выделения из уретры.
Травмы мочеиспускательного канала могут возникнуть при введении катетера через уретру в мочевой пузырь, при прохождении по уретре мочевого камня.
Исходом травмы или воспалений может стать стриктура уретры, проявляющаяся затрудненным болезненным мочеиспусканием с разбрызгиванием струи мочи. После мочеиспускания остается чувство неполного опорожнения мочевого пузыря.
Цистит – воспаление мочевого пузыря. Помимо частых болезненных мочеиспусканий может проявляться кровью в моче, ощущением тяжести и болью над лоном, отдающей в головку полового члена, промежность, задний проход.
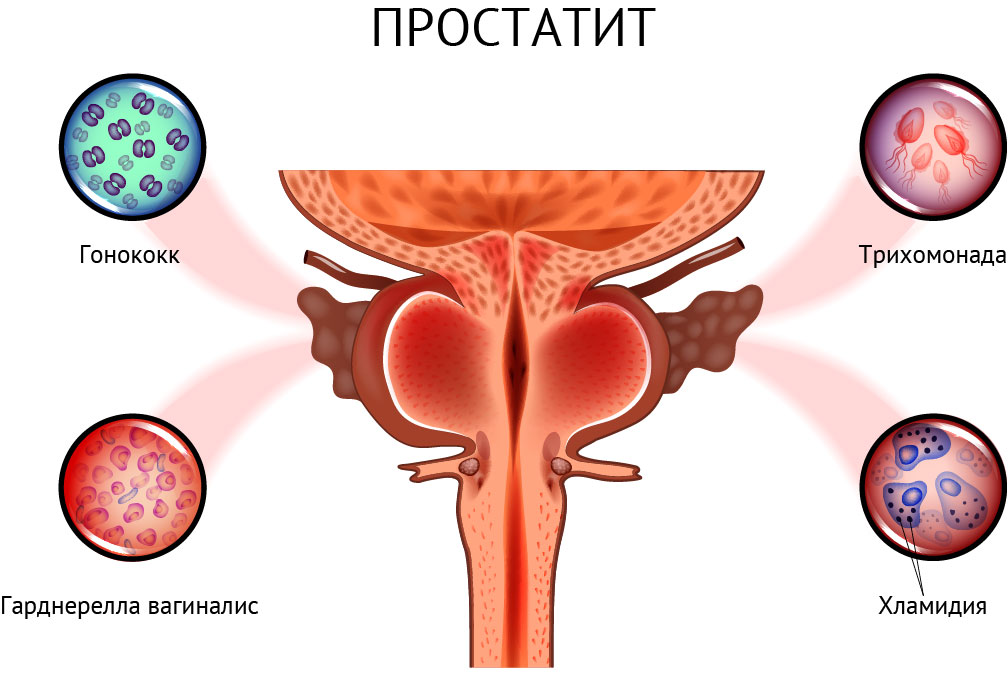
Простатит – воспаление предстательной железы. Как острый, так и хронический простатит проявляется болью при мочеиспускании различной интенсивности с частыми, нестерпимыми позывами. Пациентам сложно помочиться, при этом у них всегда остается ощущение незавершенности процесса. Нарушается половая функция. Боль отдает в задний проход и половой член и может усиливаться при дефекации. Страдает общее самочувствие, может подниматься температура тела. У пациентов с хроническим простатитом усиливается потоотделение, нарушается ночной сон, они быстро утомляются, становятся сонливыми и раздражительными.
Воспаление семенного бугорка (колликулит) может вызвать боль в уретре во время или после полового акта.
Инфекционный уретрит может стать причиной простатита, воспаления слизистой оболочки мочевого пузыря – привести к уретриту.
Выделяют доброкачественные (полип, папиллома) и злокачественные опухоли уретры. Предполагается, что на возникновение опухоли влияет хронический воспалительный процесс, травмы, гормональные нарушения. Доброкачественные опухоли растут медленно, не разрушая окружающие ткани, но они препятствуют нормальному оттоку мочи и раздражают стенку уретры, поэтому проявляются трудностями при мочеиспускании. Если травмировать полип или папиллому, в моче появится кровь.
Злокачественные опухоли не только создают дополнительный объем в просвете уретры, но и активно разрушают окружающие ткани, из-за чего в моче и сперме часто присутствует кровь. Если процесс захватывает мочевой пузырь, то кровью заполнена вся порция мочи.
У женщин опухоли чаще возникают на задней стенке уретры и в запущенных случаях прорастают в стенку влагалища. У мужчин опухоль может появиться в любой части уретры.
К каким врачам обращаться при боли в уретре
Пациенты с патологиями мочевыделительной системы могут обратиться к урологу , а женщины - и к урологу, и к гинекологу . Первую помощь может оказать врач общей практики или терапевт , но его консультация не отменяет визит к узкому специалисту.
Диагностика и обследования при боли в уретре
Во время консультации врач тщательно собирает анамнез, проводит осмотр (у мужчин он включает пальцевое исследование предстательной железы), пальпирует нижние отделы живота, паховые лимфатические узлы.
Для уточнения диагноза может потребоваться:
Непроходящий кашель, слабость, апатия, аритмия, непривычные расстройства при, казалось бы, обычной простуде — все это сигналы, которые мы привыкли не замечать. Тем не менее, запускать данные проблемы нельзя, так как они могут оказаться признаками серьезных осложнений ОРВИ.
Даже если ваша болезнь была недолгой и протекала в легкой форме, опасность неприятных последствий никуда не исчезает. Как не пропустить первые тревожные звоночки, рассказывает терапевт Лариса Баранова.

Что такое ОРВИ?
— Острые респираторные вирусные инфекции — это группа заболеваний, передающихся воздушно-капельным путем. Список этих заболеваний довольно обширный — около 254 вирусов. Сюда же попадает и коронавирус.
Самые распространенные ОРВИ в нашей стране:
- аденовирусные инфекции;
- ротавирусные инфекции;
- грипп.
В осенне-зимнее время необходимо быть особенно осторожными, так как именно в этот период ОРВИ особенно активны.
Почему не стоит переносить проблему на ногах
— Часто люди сами себе ставят диагноз и при слабых симптомах считают, что это обычная простуда, которую не нужно лечить, она сама пройдет. Но важно понимать, что ОРВИ опасны не только сами по себе, но и своими осложнениями.
Пострадать от последствий могут абсолютно все органы и системы организма. В особой группе риска — люди с хроническими заболеваниями. Вирусы способны обострить данные проблемы. Течение болезни зависит также от возраста человека, его иммунитета и особенностей здоровья.

Я очень советую при первых неприятных симптомах всегда обращаться к врачу, чтобы хотя бы понять причину недомогания. Это важно не только для здоровья самого человека, но и для безопасности окружающих людей, ведь все ОРВИ передаются очень быстро и легко, даже без прикосновений.
Давайте разберем самые частые последствия ОРВИ, которые могут настигнуть вас в самый неподходящий момент.
Непроходящий кашель
— Если кашель беспокоит вас дольше 5-7 дней — это не норма.
Несмотря на то, что проблему часто связывают именно с простудой, нередко она оказывается симптомом совсем других заболеваний, например, сердечно-сосудистых. И если вы считаете, что выздоровели, а кашель не проходит, обратиться к врачу стоит обязательно. Диагностика должна определить, в чем причина осложнения и точно ли она кроется в легких.

Кашель чаще всего является причиной поражения верхних дыхательных путей либо легких. Если ОРВИ вовремя не взять под контроль, бронхолегочная система действительно может давать сбой и кашель становится хроническим.
- высокая температура, которая не спадает в течение нескольких дней;
- выраженная слабость;
- головная боль;
- одышка;
- лихорадка и озноб.
— При коронавирусе симптомы пневмонии бывают слабовыраженными или отсутствуют вовсе. Поэтому важно обратиться к врачу и сделать рентгенологическое исследование легких при даже самых минимальных подозрениях.
Хорошей подсказкой для врачей тут служит показатель уровня сатурации — количество кислорода в крови. Если он держится на отметке около 94%, это плохой знак. Показатель в 92% уже считается критическим.
Если вовремя не приступить к лечению пневмонии, ситуация может завершиться даже летальным исходом.
Нарушения слуха
— В организме все взаимосвязано. Вирус проникает через носоглотку и способствует развитию заболеваний среднего и внутреннего уха, что нередко приводит к тугоухости. Самая распространенная проблема в таком случае — отит.

- выраженная боль в ушах;
- головная боль;
- снижение слуха;
- выделения из ушей.
Это довольно опасное осложнение, которое может закончиться полной глухотой. Запускать отит ни в коем случае нельзя. Помимо терапевта, пациента в таком случае должен наблюдать ЛОР-врач.
— Это воспаление околосердечной сумки и/или сердечной мышцы. Вирусы способны добираться и до этой области и вызывать самые разные нарушения.

- одышка;
- нарушение сердечного ритма;
- боль или тяжесть в области сердца;
- синева губ;
- повышенная потливость.
Выявить миокардит не так-то просто. У этого заболевания множество масок. Даже на кардиограмме не всегда можно заметить явные сбои. Для точных выводов порой требуется пункция сердца. Но чаще диагноз ставится по косвенным признакам, а также общим и специализированным анализам.
Пиелонефрит
Вирус способен перемещаться по всему организму — как вверх, так и вниз. При втором варианте не исключено воспаление почек — и это также коварная болезнь. Она может принимать вид простуды, радикулита, цистита или гастрита.

У женщин проблема обычно появляется чаще, чем у мужчин. Вероятность пиелонефрита возрастает при присоединении бактериальной инфекции.
- высокая температура;
- боль при мочеиспускании;
- боль в зоне поясницы;
- чувство жажды;
- дрожь и озноб;
- резкий запах мочи.
Пускать проблему на самотек нельзя, так как заболевание может трансформироваться в почечную недостаточность, гнойное поражение почек или даже сепсис (заражение крови).
Астенический синдром
— Это самое распространенное последствие, особенно сейчас в период пандемии. В народе его называют синдромом хронической усталости. Это болезненное состояние с огромным спектром различных нарушений.
- повышенная утомляемость;
- апатия;
- скачки настроения;
- подавленность;
- нарушение сна;
- слабость;
- нарушение концентрации.
На самом деле астения — это защитная реакция организма, которая заложена в организме каждого человека. Она позволяет нервной системе и психике оградиться от разрушительных внешних и внутренних воздействий. Понять ее природу сложно, так же, как и выявить первопричину.
— Астения тоже может прятаться за другими симптомами и даже выдавать симптомы, которые намекают на все вышеперечисленные заболевания. Порой обследования и анализы в норме, а человек чувствует себя плохо. В таком случае, корни проблемы нужно искать именно в той самой психологической защите.
Длительность астении может варьироваться от пары недель до двух месяцев, а иногда и больше. Как раз после коронавируса астенические явления стали приобретать более продолжительный характер, чем при других ОРВИ.
Для поддержки организма стоит обратить внимание на витамины, особенно: С, D и группы В. Они помогают и в процессе болезни, и в период восстановления.
Кроме того, давно появились препараты, специально созданные для облегчения астенического синдрома. В них обычно содержатся такие компоненты, как цитопротектороы-антигипоксанты. Они активируют многие процессы в организме, в том числе поддерживают нормальную работу всех клеток.

Такие препараты также оказывают общее тонизирующее действие, повышают работоспособность, помогают сосредоточиться. Снижается раздражительность и утомляемость, появляется дополнительная энергия.
Тем не менее, процесс выздоровления проходит еще быстрее, если к работе подключается психолог, который подскажет человеку, как ему помочь своей нервной системе.
Будьте внимательны к своему организму, не пускайте болезнь на самотек. В любой непонятной ситуации лучше перестраховаться, чтобы оградить свой организм от опасных последствий.
Осенью у кабинетов врачей выстраиваются длинные очереди. Почему-то именно в эту пору мы больше всего рискуем заболеть. В особой зоне риска дети. Их иммунитет, как правило, намного слабее, чем у взрослых. На втором месте — пожилые люди. Тем не менее, беречь себя в неустойчивую погоду нужно всем. Мы подобрали топ самых распространенных осенних проблем и попросили терапевта Елену Поклад прокомментировать каждый пункт.

Вирусные инфекции
— Да, они с удовольствием активизируются в данный период. Каждый год специалисты отмечают всплеск фарингитов, ларингитов, тонзиллитов, трахеитов, ринитов, ангин, гриппа, бронхита и даже пневмонии.
Хочу уточнить, что такого заболевания, как простуда, не существует. Да, может протянуть спину или шею (миозит), но это другое. Если вы начали чувствовать себя неважно, появились слабость и кашель, виной тому не сквозняк, а именно инфекция. Холод — лишь дополнительный фактор, проводник, который усугубляет ситуацию. Поэтому все равно важно одеваться по погоде.
Второй фактор — скученность. Дети идут в школу, взрослые возвращаются из отпусков, и если в коллективе есть переносчики вируса, может начаться и массовая эпидемия.
Как предотвратить?
На самом деле оградить себя от вирусов со 100-процентной гарантией невозможно. Человека пришлось бы изолировать ото всех и поместить в специальный инкубатор. Но все же есть определенные правила профилактики:
1. Нужно соблюдать личную гигиену. Придя домой, обязательно хорошенько вымойте руки с мылом.
2. Не меньшего внимания требуют также фрукты и овощи. Тщательно мойте их перед едой. По возможности удаляйте кожуру.
3. Регулярно проветривайте помещение, в котором находитесь, чтобы вредоносные микроорганизмы не скапливались вокруг вас.
4. Дома почаще делайте влажную уборку, необязательно при помощи каких-то специальных средств. Хотя бы удаляйте поверхностную пыль — это любимое место обитания тех самых вредоносных организмов — и мокрой тряпкой протирайте полы.
5. Старайтесь избегать мест скопления людей. Большинство вирусов передаются воздушно-капельным путем.
6. Не списывайте со счетов старую добрую оксолиновую мазь. Обрабатывайте ею ноздри с внешней стороны (особенно актуально для деток), чтобы перекрыть хотя бы один путь проникновения инфекции в организм.
Что делать при первых симптомах заболеваний?
Начинайте принимать противовирусные препараты в профилактической дозировке. Пейте побольше теплой жидкости. Вспоминайте о малине и лимоне.
Два-три раза в день полоскайте горло специальным раствором. Промывайте нос водой с морской солью (можно приобрести готовый спрей).
— При явных признаках интоксикации (ломота в костях, сильный озноб, повышение температуры, сильный кашель) сразу обращайтесь к врачу. Во-первых, чем раньше вы начнете лечение, тем лучше для вас, во-вторых, зараженный человек является переносчиком вирусов, которые могут быстро распространиться в коллективе.
Цистит
— Почему воспаление мочевого пузыря часто появляется именно осенью? Как известно, в трудной ситуации бьет по самому слабому месту.
Люди не успевают вовремя среагировать на изменения погоды, из-за чего происходит переохлаждение, кровообращение замедляется, инфекции легче проникнуть в организм, далее током крови она переносится в мочевой пузырь.

- боль и резь до, во время или после мочеиспускания;
- ощущение жжения во время мочеиспускания;
- постоянный выраженный позыв к мочеиспусканию;
- частое мочеиспускание при небольшом количестве мочи;
- кровь в моче (гематурия);
- мутная моча;
- неприятные ощущения внизу живота, над лобком;
- повышение температуры тела.
Как предотвратить?
Советов тут два: стараться поддерживать иммунитет и не переохлаждаться. В особой зоне риска женщины. Они намного чаще мужчин страдают от данной проблемы. Надевайте теплое нижнее белье, обязательно держите ноги в тепле. Избегайте очень узкой обуви. В холодное время года кровообращение в руках и ногах ухудшается. Узкие сапоги будут усугублять ситуацию.
Что делать при первых симптомах?
Если ранее у вас таких проблем не возникало, нужно обратиться к терапевту или урологу, чтобы вовремя предотвратить развитие заболевания. Если же в переходный период ваш организм всегда ведет себя подобным образом, принимайте комплекс препаратов, который для этой поры рекомендует доктор (среди них, как правило, есть уросептики — препараты с антисептическими и антимикробными свойствами — и мочегонные травяные сборы).
Для облегчения неприятных ощущений можно также прикладывать к области, где располагается мочевой пузырь, водяную (не электрическую!) грелку.
Кожные воспаления и холодовая аллергия
— Понижение температуры нередко негативно сказывается и на коже. Особенно уязвимы открытые участки: руки, шея, лицо.
Возможны такие проблемы как:
- чрезмерная сухость;
- краснота;
- шелушение;
- боль.
В зоне риска люди с экземой и псориазом. Недостаток солнца, холодный ветер и понижение температуры — все это провоцирует ухудшение состояния.
Как предотвратить?
Избегайте сквозняков, утепляйтесь, максимально защищайте открытые участки тела, вспоминайте про защитные кремы.
Что делать при первых симптомах?
Здесь лучше не заниматься самолечением. Обращайтесь к дерматологу.
Язва желудка
— На данный момент эту проблему больше не относят к сезонной. Раньше, когда не было ингибиторов протонной помпы (антисекреторные лекарственные препараты, предназначенные для лечения кислотозависимых заболеваний желудка, двенадцатиперстной кишки и пищевода), действительно, в весенний и осенний период обострения не были редкостью. Теперь же люди с язвенной болезнью знают, что в данный период обязательно в течение 2-3 недель им нужно принимать специальные препараты, чтобы помочь организму. Благодаря этому удается предупредить осложнения.
Как предотвратить?
Помимо приема профилактических средств, важно не допускать сильного физического и эмоционального стресса и соблюдать положенную диету. В первую очередь воздержитесь от острых и кислых блюд, а также копченостей.
Что делать при первых симптомах?
Если появились тошнота, изжога, боль, не медлите с визитом к врачу. Коварство острых форм язвы в том, что может открыться желудочно-кишечное кровотечение, что представляет угрозу для здоровья, так как при больших потерях крови возможен даже летальный исход. Очень важно вовремя выявить этот момент и принять меры.
Сердечно-сосудистые заболевания, скачки давления
— Как и в случае с язвой, эти проблемы все реже относят к сезонным. Если они и присутствуют, то требуют постоянного контроля, вне зависимости от поры года. Правда, в последнее время специалисты подтверждают, что метеозависимые люди действительно есть. Чаще всего это заметно по пациентам с артериальной гипертензией. Резкие изменения погоды могут провоцировать спазм сосудов, отсюда и скачки давления.

Как предотвратить?
Берегите нервы, обязательно соблюдайте курс лекарств, назначенный кардиологом, самовольно не уменьшайте и не увеличивайте их дозировку, употребляйте больше продуктов с высоким содержанием калия.
Что делать при первых симптомах?
Если симптомы действительно серьезные (давление не приходит в норму даже после приема назначенных препаратов, вы чувствуете боль и давление в грудине и так далее), не медлите, вызывайте скорую помощь.
Апатия и депрессия
Как предотвратить?
Сдайте анализ на витамин D. При необходимости пропейте его курс. Только не ставьте себе диагноз самостоятельно. Избыток этого витамина ни к чему хорошему не приводит. Передозировка может только ухудшить общее состояние.
Старайтесь не поддаваться негативным мыслям. Балуйте себя приятными вещами. Очень хорошо переключиться на занятия спортом. Только важно, чтобы он доставлял вам удовольствие. Запишитесь на танцы, начните ходить в бассейн или на йогу. Не замыкайтесь в себе, больше общайтесь.
Что делать при первых симптомах?
Во-первых, при постоянной апатии и чувстве усталости проверьте щитовидную железу (раз в год необходимо делать УЗИ). Возможно, ваше состояние связано с ее пониженной функцией. Во-вторых, если действительно тяжело, обратитесь к психологу. Реальная депрессия — это не шутки. Только баланс физического и психологического состояния можно назвать истинным здоровьем.
Цвет и запах — жизненно важные показатели многих состояний организма. Если что-то не так, они могут поменяться. Например, изменился цвет родинки — возможно, это меланома. Стал другим запах пота? Это тоже говорит о возможных серьезных проблемах организма. Моча как одна из биологических жидкостей не является исключением из этого правила. Изменение цвета и запаха мочи может быть важнейшим показателем самой ранней стадии заболевания.
Например, при употреблении спаржи моча может иметь темно-желтый или зеленоватый цвет. Чрезмерное потребление продуктов, богатых каротинами, также изменяет цвет мочи от ярко- до темно-желтого цвета. Свекла окрашивает мочу в красновато-фиолетовые цвета, а ежевика и ревень придают моче красный оттенок.
Светлая (почти бесцветная)

Такой цвет многие видят часто, и это не всегда плохо. Если вы пьете очень много воды, то этот оттенок даже естественен. Кроме того, светлая моча часто наблюдается во время беременности.
Но есть и минусы. Прозрачная моча может быть еще и признаком сахарного диабета. Диабетики ощущают жажду чаще здоровых людей, а значит, много пьют и часто ходят в туалет.
Ярко-желтый или неоново-желтый цвет

Вы, возможно, употребляете слишком много витамина В2, естественный цвет которого насыщенно-желтый. В этом случае нужно не паниковать, а поставить внутренний тормоз и сократить количество продуктов с содержанием В2 или количество синтетических витаминных комплексов. Потому как в случае передозировки возникает потенциальный риск гипервитаминоза.
Молочно-белый цвет
Это признак серьезной бактериальной инфекции. А если в предстательной железе и мочеиспускательном канале происходят воспалительные процессы, то в моче можно обнаружить слизистые, нитевидные и беловатые отложения, так называемые уретральные нити.
Также слегка беловатая жидкость может говорить о распаде почечной ткани, а молочная — о лимфостазе почек.
Оранжевый, темно-желтый, золотистый
Такой колер указывает на несколько причин.
Это может быть признак обезвоживания и употребления большого количества соленой пищи. В подобных случаях достаточно снизить потребление соли и увеличить количество выпиваемой жидкости. Тогда цвет придет в норму.
Оранжевый — показатель приема слабительных или при поносе и рвоте.
Кроме того, чересчур темный оттенок может быть причиной кисты или проблем с желчными протоками и даже желтухи (гепатита).
Специалисты отмечают, что чрезмерное употребление витаминов группы В также может дать подобный цвет.
Красновато-коричневый цвет
Такой оттенок мочи наблюдается при гепатитах, а также при отравлении медью. Самым страшным вариантом, на который указывает подобный цвет, может быть меланома.
Красная или розовая

Тут отражается наличие крови в моче, которое обычно связано с инфекцией, вызванной камнями в почках. Также красный цвет мочи может стать признаком рака мочевыводящих путей.
А если вдобавок к цвету в моче есть кровяные сгустки или слизь, то не вспоминайте ваше меню или принятые медикаменты — сразу обращайтесь к врачу.
Также моча бывает синего, голубого цвета, может быть зеленоватой, грязно-коричневой, фиолетовой, черной и цвета хаки.
Такие экзотические расцветки имеют как безвредный характер (употребление некоторых медикаментов), так и указывают на редкие и сложные проблемы организма.
Например, зеленовато-бурый цвет моча принимает при паренхиматозной желтухе, а зеленовато-желтый — при механической желтухе.

В синий или зеленый цвет моча окрашена при бактериальных инфекциях мочевыводящих путей или приеме некоторых антидепрессантов, противоопухолевых антибиотиков и офтальмологических средств.
Сопутствующие симптомы изменения цвета мочи
- Пациент испытывает частые позывы и жжение во время мочеиспускания.
- У некоторых мочеиспускание сопровождается лихорадкой или болью в животе.
- Возможно появление сильного и неприятного запаха.
Врачи говорят о нескольких вариантах запахов, которые должны заставить вас сразу идти к специалисту.
- Просто очень резкий запах — вероятность цистита.
- Запах аммиака — инфекционное заболевание мочевыводящих путей.
- Ацетона — голодание, сахарный диабет, диабетический кетоацидоз.
- Гнилостный — гнилостные бактерии, воспалительные процессы.
- Миндальный — отравление цианидами.
- Чеснока — употребление в пищу большого количества этого продукта, в ином случае — отравление мышьяком, фосфором, селеном.
Важно: если вы обеспокоены цветом и запахом своей мочи, обратитесь к врачу за дальнейшими консультациями и не занимайтесь самолечением.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль при мочеиспускании - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Боль при мочеиспускании служит симптомом ряда заболеваний и должна стать поводом для тщательного обследования.
Разновидности болей
В большинстве случаев причиной боли являются заболевания мочеполовой системы: инфекции, мочекаменная болезнь, воспалительные и опухолевые процессы. В зависимости от причины возникновения боли ее характер может быть острым (пронзающим), режущим, тянущим (ноющим). Боль может возникать до начала мочеиспускания, в момент появления первой порции мочи или при завершении мочеиспускания. При некоторых заболеваниях боль при мочеиспускании может отдавать в другие области (в поясницу, промежность, нижнюю часть живота).
Возможные причины
Одной из самых распространенных причин, приводящих к болевым ощущениям при мочеиспускании, являются инфекции, передаваемые половым путем (ИППП).
Урогенитальный хламидиоз – это инфекционное заболевание, вызываемое хламидиями. У мужчин хламидиоз протекает в виде уретрита. Иногда заболевание не дает явных симптомов, но часто возникает зуд в области мочеиспускательного канала, умеренные выделения и незначительные рези при мочеиспускании. Хламидиозу могут сопутствовать другие ИППП (чаще всего гонорея).
Хламидийная инфекция может стать причиной развития простатита, и тогда симптомы, свойственные уретриту, сочетаются с болями в области промежности, крестца и прямой кишки и усиливаются при длительном сидении.
Нарушение функций мочеполового аппарата сопровождается частыми и болезненными позывами к мочеиспусканию, частичной задержкой мочи и расстройством половой функции.
У женщин урогенитальный хламидиоз чаще протекает бессимптомно, лишь при острой форме отмечаются болезненность, жжение и учащение позывов к мочеиспусканию (уретроцистит).
Гонорейный уретрит сопровождается более выраженными симптомами. У женщин появляются обильные выделения, мочеиспусканию сопутствуют жжение и зуд во влагалище. При отсутствии лечения гонококки, распространяясь по мочеполовым путям, достигают маточных труб, вызывая боль внизу живота, лихорадку, частое болезненное мочеиспускание и нарушение менструального цикла. Первый признак гонореи у мужчин – зуд и чувство жжения в области наружного отверстия мочеиспускательного канала. Из уретры появляются скудные сероватые клейкие выделения. Мочеиспускание болезненно, сопровождается чувством жжения на всем протяжении мочеиспускательного канала.
К группе ИППП, которые сопровождаются болью при мочеиспускании, относится трихомониаз. Возбудители заболевания – трихомонады – обитают у мужчин в предстательной железе и семенных пузырьках, а у женщин – во влагалище. У женщин при трихомониазе воспаляются влагалище (кольпит), шейка матки (цервицит)
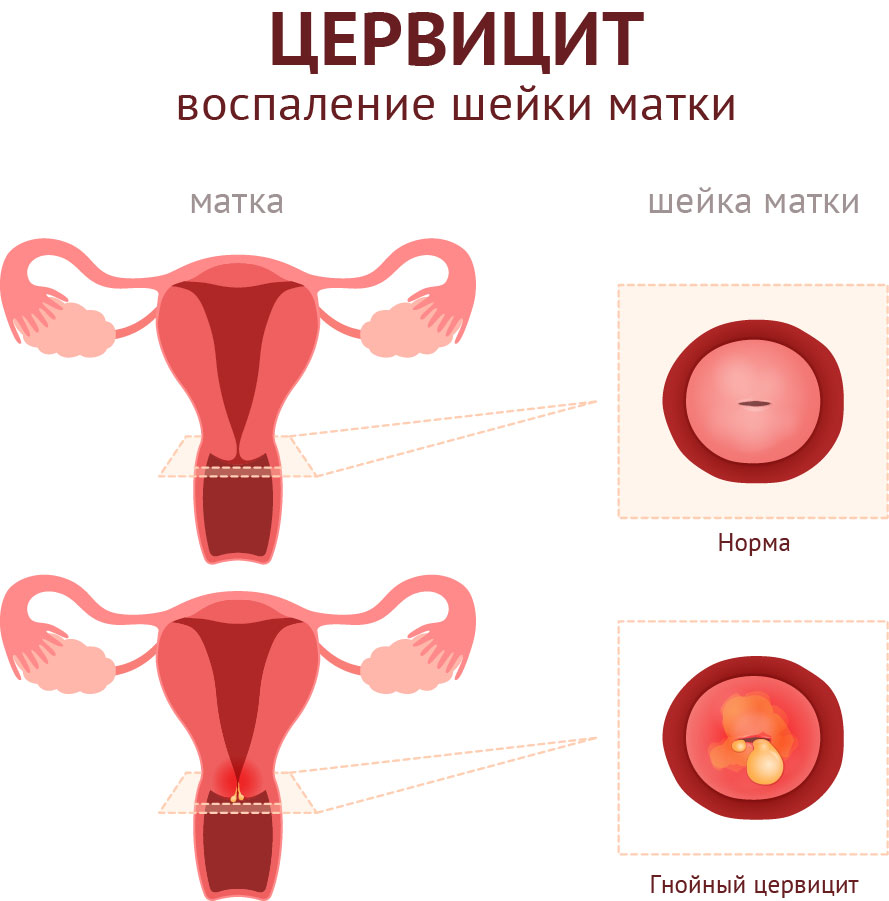
и парауретральные железы. У мужчин – мочеиспускательный канал (уретрит) и предстательная железа (простатит).
К другим инфекционным поражениям мочеполового тракта у женщин относятся грибковые заболевания (кандидоз, или молочница). Условно-патогенные микроорганизмы также размножаются во влагалище, обуславливая боли при мочеиспускании и во время полового акта.
У женщин сильная боль при мочеиспускании возникает при воспалении мочевого пузыря (цистит). Причиной инфекционного цистита могут стать кишечная палочка, реже – стафилококки.
Короткий и широкий мочеиспускательный канал способствует легкому проникновению инфекции из влагалища и периуретральной области в мочевой пузырь.
Кишечная палочка через уретру проникает в мочевой пузырь и с помощью ворсинок прикрепляется к его эпителию. Болезнь развивается очень быстро и сопровождается тянущими болями внизу живота и увеличением частоты мочеиспускания днем и ночью. Опорожнение мочевого пузыря сопровождается резью и спазмами, особенно в конце мочеиспускания. Характерны ложные позывы к мочеиспусканию, которые приобретают изнуряющий характер. При остром цистите возможно появление крови в моче.
Если у женщин наиболее частой причиной болей при мочеиспускании служит цистит, то у мужчин такой симптом появляется при воспалении предстательной железы – простатите. Заболевание может возникнуть в результате попадания в организм вируса простого герпеса, гонококков, трихомонад или грибков.
Боли при простатите, как правило, отдают в крестец, промежность, особенно в мошонку. Интенсивность их может варьировать от едва заметных ноющих болей до резко выраженных. Боли могут усиливаться при дефекации, семяизвержении и мочеиспускании после полового акта. Сопутствующими симптомами при этом бывают частые позывы к мочеиспусканию, особенно ночью, затрудненное отхождение мочи, нарастание боли при долгом сидении.
К неинфекционным причинам развития болевого синдрома при мочеиспускании относится мочекаменная болезнь. При наличии камней в мочевом пузыре возникает боль внизу живота, которая может отдавать в промежность, половые органы. Она может усиливаться при движении и мочеиспускании. Во время отхождения мочи возможно прерывание мочеиспускания при не полностью опорожненном мочевом пузыре. Фрагмент камня, проходя через мочеиспускательный канал, травмирует стенки уретры, что сопровождается пронзающей болью и появлением крови в моче.
К возможным причинам появления боли при мочеиспускании относятся новообразования мочевого пузыря, простаты и мочеиспускательного канала (полипы). При локализации опухоли на дне мочевого пузыря она может частично перекрывать мочеиспускательный канал, вызывая боль и затруднение отхождения мочи. Аналогичная ситуация возникает при опухолях простаты. При раке мочевого пузыря боль может не только сопровождать отхождение мочи, но и иметь постоянный характер с локализацией в надлобковой области и иррадиацией (отдачей) в промежность, крестец, поясничную область.
Диагностика и обследования
Любая боль, возникающая при мочеиспускании или локализующаяся в области половых органов, требует обращения к врачу.
Читайте также:

