Что такое вирусное поражение плаценты
Обновлено: 25.04.2024
Внутриутробная инфекция (ВУИ) представляет собой серьезную проблему современной перинатальной медицины, так как данное осложнение может быть причиной перинатальной патологии и смертности матери и ребенка [1-3, 6, 9].
ВУИ играет важную роль в генезе различных патологических процессов при беременности, оказывает вредное влияние на исход беременности и состояние новорожденного. В подавляющем большинстве случаев ВУИ является причиной антенатальной патологии: 32% самопроизвольного выкидыша, 24% внутриутробной задержки развития плода и преждевременных родов. Наиболее распространенным представителем нативных вирусов является герпесвирусная инфекция, частота обнаружения вируса простого герпеса (ВПГ) составляет 98,9% среди взрослого населения земного шара [1, 2, 4, 7].
В последние годы отмечается тенденция к увеличению инфицирования беременных ВПГ. Генитальной герпетической инфекции уделяется большое внимание, так как ее способность активно размножаться в плаценте и эмбриональных тканях, проникать через плацентарный барьер и вызывать внутриутробное поражение плода приводит к формированию плацентарной недостаточности и развитию пороков развития плода [1-3, 6].
Возрастающая роль внутриутробных инфекций среди причин неблагоприятных перинатальных исходов определяет актуальность всестороннего изучения этой проблемы.
Цель исследования: изучение роли ВПГ в генезе плацентарной недостаточности и определение специфических изменений в плаценте женщин с генитальной герпетической инфекцией.
Материалы и методы исследования. Под нашим наблюдением находилось 204 женщины с диагностированной вирусной инфекцией, Возраст больных составлял от 18 до 37 лет. У всех пациенток в анамнезе (1,2±0,4 года назад) были перинатальные потери, хронические воспалительные заболевания репродуктивной системы, что и послужило основанием для проведения детального клинико-лабораторного, в том числе серологического, обследования на наличие вирусной инфекции. Также проводилось ультразвуковое исследование плода и плаценты в 16-17, 24-28 недель гестации и накануне родов с осуществлением допплерометрии и ультразвуковой фетометрии плода.
Макроскопическое, морфометрическое, гистологическое и иммуногистохимическое исследование плаценты, пуповины и околоплодных оболочек.
Результаты. Методом ПЦР в большинстве случаев обнаружен вирус генитального герпеса в виде моноинфекции у 19,2% (n=40) беременных. У 80,7% (n=164) беременных отмечалось сочетание герпетической инфекции с цитомегаловирусом, а также бактериально-кандидозной инфекций шейки матки. Детальное изучение акушерского анамнеза позволило выделить высокий процент 40,4% (n=82) самопроизвольных выкидышей в ранние сроки гестации, а у 13,5% (27 женщин) в поздние сроки гестации. В 23,0% (n=47) отмечена неразвивающаяся беременность. Преждевременные роды - выявлены в 22,1% (n=45) случаев. 13,5% (n=27) женщин перенесли операцию по поводу внематочной беременности, у 12,5% (n=25) пациенток роды закончились перинатальной смертью новорожденного на различные сутки жизни. У 10,5% (n=21) женщин беременность была прервана по мед. показаниям в различные сроки гестации по поводу аномалии развития и уродства плода, что может быть связано с патогенным действием вируса герпеса на яйцеклетку. В 9,6% (n=19) случаев отмечалось вторичное бесплодие, а в меньшинстве 5,7% (n=11) случаев отмечено антенатальная гибель плода. Наиболее часто встречающимся осложнением родового акта у беременных явилось несвоевременное излитие околоплодных вод 31,7%. При ультразвуковом исследовании выявлен кальциноз плаценты различной степени выраженности 42,4%, задержка внутриутробного развития плода с отставанием от гестационного срока на две недели 10,1%, многоводие 13,4%, маловодие 14,5%, преждевременное созревание плацент в 22,7%. Допплерометрическое исследование позволило в 49,7% случаев выявить нарушения со стороны фето- и маточно-плацентарного кровотока.
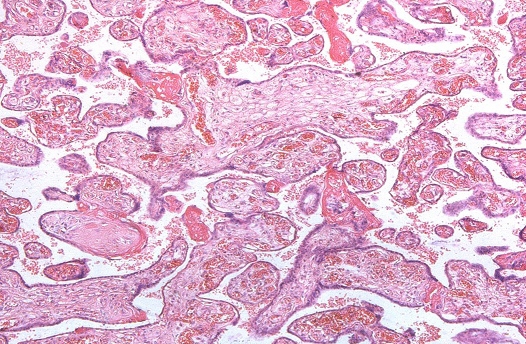
Рис. 1. Патологическая незрелость ворсин хориона при герпесвирусной инфекции у беременных
В ткани плаценты с помощью флюоресцирующих моноклональных антител выявлялись антигены вируса простого герпеса 1-го и 2-го типа. Причем 1-й тип у 15%, 2-й у 40%, сочетание 1-го и 2-го типов у 45%. Светооптически в плаценте пораженных только вирусом простого герпеса 1-го или 2-го типа, изменения идентичны. Характерным является наличие ограниченного продуктивного очагового воспаления с вовлечением в патологический процесс плодовой и материнской частей плаценты. При этом в эпителии амниона, синцитиотрофобласте, эндотелии сосудов, клетках базальной пластинки и септ выявляются гигантские одноядерные клетки с крупными гиперхромными ядрами, содержащими базофильное включение. Последние отделены от кариолеммы полоской просветления и содержат антиген вируса простого герпеса. Часть клеток эпителия амниона и трофобласта претерпевает некротические изменения. Во всех случаях наблюдаются распространенные поражения стенок сосудов ворсин в виде очагового эндоваскулита, иногда с некрозом части внутренней выстилки и формированием тромбов. Интервиллезит встречается нечасто и носит очаговый характер. Более типичными являются кровоизлияния или очаги тромбоза в межворсинчатом пространстве. Базальный децидуит различной степени выраженности имеется во всех наблюдениях. Некротические изменения встречаются как в отдельных клетках, так и в виде очагов. Постоянно выявляются участки склероза, диффузные отложения солей кальция, фибриноида в ворсинах и базальной пластинке.
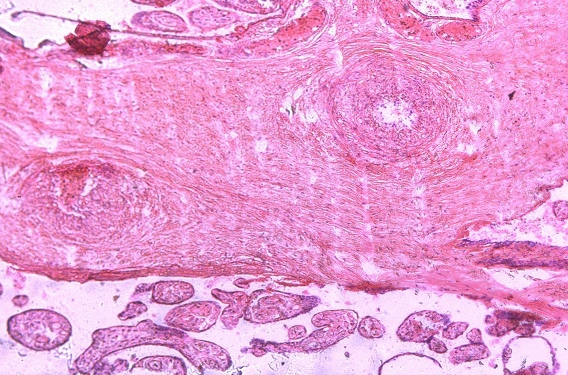
Рис. 2. Отложение фибриноида в прилежащем межворсинчатом пространстве
Изменения в плаценте во многом зависят от времени возникновения рецидивов и их количества. Степень деструкции более выражена у пациенток, имевших 4 рецидива и более.
Обострение заболевания в 1 и II триместрах беременности морфологически манифестируется фибропластическими изменениями. В сосудах стволовых, зрелых промежуточных и терминальных ворсин имеются проявления продуктивного васкулита, с фиброзом стенок, облитерацией и стенозом просвета отдельных из них. Хориальная пластинка выглядит утолщенной, интенсивно окрашивается фуксилином по Ван-Гизону. Плодные оболочки отечны, эпителий их местами утолщен, образует несколько рядов. Воспалительные изменения носят очаговый характер. Морфометрически установлено, что количество бессосудистых терминальных ворсин составляет 15,3±0,62%; 46,0±3,24% содержат 1-2 капилляра, 24,8±0,96% - 3-5 капилляров, 9,4±0,86% - 10 капилляров, 4,5±0,11% - более 10 капилляров. При наличии низкого коэффициента плотности расположения ворсин (2,35±0.4) дети рождаются с нормальной массой тела, что свидетельствует о компенсированной трофической функции плаценты. Уменьшение объема материнской крови в межворсинчатом пространстве (коэффициент 4,7±0,24) сопровождается гипотрофией плода.
Возникновение рецидивов герпетической инфекции в III триместре беременности сочетается с альтеративными процессами в структурах последа. В базальной пластинке, септах, крупных и мелких ворсинах, амнионе, гладком хорионе обнаруживаются резко выраженные дистрофические изменения, некробиоз, очаги фибриноидного некроза. При этом имеется лимфоидно-плазмоцитарная и лимфоидно-макрофагальная воспалительная реакция, нередко с гигантоклеточным метаморфозом и очаговыми кровоизлияниями.
При этом микроскопически в амнионе и пуповине определяются банальная флора (кокки, палочки и др.), париетальный хориоамнионит и париетальный децидуит. Воспалительный инфильтрат содержит преимущественно полиморфноядерные лейкоциты. Фуникулит сопровождается воспалительной инфильтрацией стенок пупочной вены (лишь в одном наблюдении имелась нерезко выраженная воспалительная инфильтрация стенки одной из пупочных артерий). Значительные изменения имеются в сосудах ворсин различного калибра. Продуктивное или смешанное экссудативно-продуктивное воспаление в стенках сочетается со стенозированием их просвета, крайне редко с облитерацией. В межворсинчатом пространстве воспалительные изменения носят ограниченный очаговый характер и представлены скудной лимфоидно-плазмоцитарной инфильтрацией, наличием нитей фибрина. В ворсинах имеются отложения солей кальция, выявляется железо. В 10 наблюдениях констатированы очаговые кровоизлияния в межворсинчатом пространстве. Морфометрически установлено, что количество бессосудистых терминальных ворсин составляет 13,8+0,3%; 37,2±1,22% содержат 1-2 капилляра, 24,0±1,1% - 3-5 капилляров, 7,6±0,31% - 6-10 капилляров.
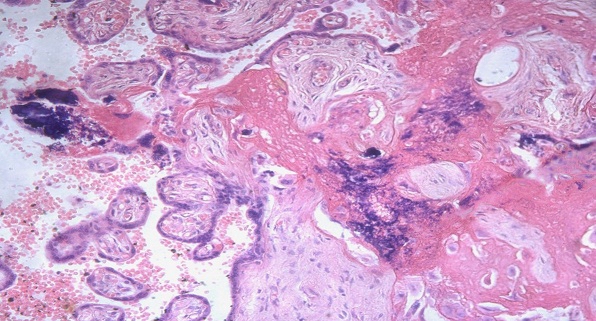
Рис. 3. Некроз и лимфоидная инфильтрация стромы базальной пластины у беременных с герпесвирусной инфекцией
Наряду с описанными изменениями, характеризирующими нарушение созревания плаценты, ее повреждение и воспаление, имеют место различной степени выраженности компенсаторно-приспособительные процессы. Последние определяются степенью васкуляризации ворсин, зависящей от времени возникновения рецидива, наличием функционирующих синцитиальных узелков и количеством циркулирующей материнской крови в межворсинчатом пространстве. Функционирующие синцитиальные узелки, отражающие пролиферативные возможности трофобласта, имеются во всех случаях. Они представляют собой скопление базофильных, тесно прилежащих друг к другу ядер. Нередко эти структуры образуют "мостики", связывающие между собой терминальные ворсины и поддерживающие их внутреннее взаиморасположение. При морфологическом исследовании плацент детей, родившихся в удовлетворительном состоянии и массой тела более 3000 г., выявлены, наряду с нарушением их созревания, повреждением и воспалением, хорошо развитые компенсаторно-приспособительные процессы, основная масса терминальных ворсин была хорошо васкуляризирована. Морфометрически установлено, что 0,95% терминальных ворсин были бессосудистыми, 1,4% ворсин содержали 1-2 капилляра, 2,4% - 3-5 капилляров, 1,1%- 6-10 капилляров и 0,94% - более 10 капилляров. Это свидетельствовало о значительной гиперваскуляризации терминальных ворсин, что обеспечило хорошее внутри-утробное развитие плода. Хорошо была представлена пролиферация синцитиотрофобласта с образованием синцитиальных почек и синцитиальных мостиков. Описанные изменения указывали на наличие компенсированной формы относительной плацентарной недостаточности.
При морфологическом исследовании последов детей, родившихся с явлениями гипотрофии, наряду с характерными изменениями и различной степени выраженности компенсаторно-приспособительными реакциями, имелось явная редукция сосудистого русла ворсинчатого хориона. Это сочеталось с повышением коэффициента плотности ворсин, который составил 4,09±0,06 и, как следствие этого, объем материнской крови в межворсинчатом пространстве был уменьшен. Эти изменения соответствовали относительно субкомпенсированной форме плацентарной недостаточности.
При морфологическом исследовании плаценты после самопроизвольного выкидыша наряду с выраженными альтернативными и воспалительными изменениями отмечалась резкая задержка развития ворсинчатого хориона, выраженный продуктивный васкулит, что сочеталось со слабовыраженными компенсаторно-приспособительными процессами и свидетельствовало о тяжелом герпетическом поражении плаценты с явлениями декомпенсированной формы хронической плацентарной недостаточности.
Заключение. Генитальная герпетическая инфекция приводит к развитию хронической плацентарной недостаточности, степень тяжести которой зависит от времени, частоты и длительности рецидивов заболевания. Изменения в плаценте характеризуются наличием как деструктивных, так и компенсаторных процессов, степень сохранности которых определяет дальнейшее развитие и состояние плода.
Беременных с данной патологией следует отнести к группе высокого риска по возможности развития плацентарной недостаточности. В план обследования пациенток с данной патологией должны быть включены современные методы диагностики состояния фетоплацентарного комплекса и морфологическое исследование последа. Выявленные морфологические изменения последа позволяют своевременно начать патогенетически обоснованную терапию новорожденных, что способствует снижению частоты тяжелых форм неонатального герпеса.
Список использованных источников:
1. Каримова Ф.Д., Раджабова З.А. Современные аспекты патогенеза, диагностики и лечения герпесвирусной инфекции. Метод. пособие. 2008 - С. 1-13.
2. Андриевская И.А. Состояние стероидогенеза в системе мать плацента плод при обострении герпесной инфекции// Бюл. физиол. и патол. дыхания. - 2004. - Вып. 17. - С. 65-68.
3. Довжикова И.В. Гистохимическая характеристика этапов синтеза холестерина в плаценте беременных, перенесших обострение герпесвирусной инфекции// Бюл. физиол. и патол. дыхания. - 2008. - Вып. 28. - С. 17-20.
4. Сухих Г.Л., Ванько Л.В. Иммунология беременности. - М: РАМН, 2003; 400 с.
5. Brown Z. Preventing herpes simplex virus transmission to the neonate// Herpes. - 2004; 11; 3: 175-186.
6. Gerber S., Hohlfeld P. Screening for infectious diseases// Childs Nerv Syst - 2003; 19: 7-8: 429-432.
7. Jonsson M.K., Wahren B. Sexually transmitted herpes simplex viruses// Scand J Infect Dis - 2004; 36: 2: 93-101.
8. Leung D.Т., Sacks S.L. Current treatment options to prevent perinatal transmission of herpes simplex virus// Expert opin Pharmacother 2003; 4: 10: 1809-1819.
9. Schleiss M.R. Vertically transmitted herpes virus infections// Herpes 2003; 10: 1:4-11.
10. Henderson J.L., Weiner C.P. Congenital infection// Curr. Opin. Obstet, Gynecol. 2005, vol. 7, № 2, p. 130–134.
Подписано в печать: 11.01.2012
Преждевременная отслойка плаценты – раннее отделение плаценты от стенок матки, произошедшее до рождения плода. Классическими проявлениями преждевременной отслойки плаценты служат боль, кровотечение, напряжение мышц матки, нарушения со стороны плода. Преждевременная отслойка плаценты диагностируется, основываясь на жалобах беременной, данных влагалищного исследования, УЗИ. Лечение преждевременной отслойки плаценты заключается в проведении токолитической, спазмолитической, кровоостанавливающей, противоанемической терапии; в ряде случаев ставится вопрос об оперативном родоразрешении.
Общие сведения
Преждевременная отслойка плаценты является серьезным осложнением, ставящим под угрозу жизнь матери и плода и требует проведения неотложных врачебных мероприятий. В акушерстве и гинекологии различают преждевременную отслойку нормально расположенной плаценты при ее локализации в верхних отделах матки, на стенках тела или дна, и отслойку предлежащей плаценты, расположенной в области маточного зева. Преждевременная отслойка плаценты может развиться, как в течение беременности, так и в процессе родов. Частота данной патологии встречается в 0,4-1,4% всех беременностей.
В процессе беременности на плаценту оказывают давление, с одной стороны, мышцы матки, с другой - плодное яйцо и околоплодная жидкость. В норме эти силы уравновешиваются значительной эластичностью плацентарной ткани ввиду ее губчатого строения и меньшей способностью к сокращению участка матки, к которому прикреплена плацента. Эти механизмы при нормальной беременности исключают развитие преждевременной отслойки плаценты.
Причины преждевременной отслойки плаценты
Современные взгляды на этиологию преждевременной отслойки плаценты в качестве ведущего фактора выделяют развитие васкулопатии – сосудистых изменений, нарушающих маточно-плацентарное кровообращение. Сосудистые нарушения могут возникать при наличии у беременной соматических заболеваний (пиелонефрита, гипертонической болезни, ожирения, сахарного диабета), токсикозов (гестоза) и др.
Васкулопатии характеризуются повышенной проницаемостью, хрупкостью и ломкостью капилляров, множественными инфарктами и тромбозами в ткани плаценты. Нарушение контакта плаценты и стенки матки сопровождается скоплением крови между стенкой матки и плацентой с образованием ретроплацентарной (позадиплацентарной) гематомы, еще более усугубляющей отслойку плаценты.
Существует теория, что развитие преждевременной отслойки плаценты является следствием хронически протекающей маточно-плацентарной недостаточности, причины которой кроются в воспалительных, дегенеративных и других патологических процессах матки и плаценты. Такие изменения встречаются при хронических эндометритах, эндоцервицитах, миоме матки, анатомических аномалиях матки, переношенной беременности.
В качестве факторов риска преждевременной отслойки плаценты также выделяют травмы живота, многоплодие, многоводие, короткую пуповину, многочисленные роды или прерывания беременности, запоздалое вскрытие плодного пузыря, анемию, вредные привычки, аутоиммунные заболевания (СКВ). В редких случаях преждевременная отслойка плаценты развивается в ответ на введение каких-либо препаратов (белковых растворов, донорской крови).
Варианты преждевременной отслойки плаценты
По площади отторгнутого участка различают частичную и полную тотальную преждевременную отслойку плаценты. Тотальная (полная) отслойка сопровождается гибелью ребенка ввиду прекращения газообмена между организмами матери и плода.
Частичная отслойка плаценты происходит на ограниченном участке и может иметь прогрессирующее или непрогрессирующее течение. При непрогрессирующем характере преждевременной отслойки плаценты наступает тромбирование сосудов матки и дальнейшее отделение плаценты приостанавливается. Последующий ход беременности и родов при этом не нарушается. В случае прогрессирующей отслойки гематома нарастает, отделение плаценты продолжается, что приводит к патологическому течению беременности и родов.
По локализации зоны отделения плацентарной ткани выделяют краевую (периферическую) и центральную преждевременную отслойку плаценты. В случае преждевременной отслойки центральной части плаценты наружное кровотечение может отсутствовать; отслаивание краевой части обычно сопровождается вытеканием крови из половых путей. При отсутствии наружного кровотечения кровь пропитывает толщу миометрия, что приводит к повреждению нервно-мышечного аппарата матки, потере ее возбудимости и сократительной способности. В тяжелых случаях кровь может проникать в околоплодные воды и брюшную полость.
Симптомы преждевременной отслойки плаценты
Признаки преждевременной отслойки плаценты включают кровотечение, боль и напряжение в матке, гипоксию и нарушения сердечной деятельности со стороны плода. Кровотечение при преждевременной отслойке плаценты может быть наружным, внутренним и смешанным (внутренне-наружным) с выделением алой или темной крови в зависимости от давности отслоения. Величину кровопотери при внутреннем или внутренне-наружном кровотечении определить затруднительно, поэтому в практике ориентируются на объем наружной кровопотери и состояние беременной (показатели пульса, давления, Hb и пр.).
Напряженность матки и боли в животе при преждевременной отслойке плаценты присутствуют практически всегда. Боль может быть тупой, приступообразной, с иррадиацией в лоно, бедро или поясницу, локальной либо разлитой. При пальпации гинеколог определяет, что матка напряжена и имеет плотную консистенцию. Степень внутриутробного страдания плода при преждевременной отслойке плаценты обусловлена площадью отелившегося участка плацентарной ткани. При отслойке более 1/4 площади плаценты плод начинает испытывать гипоксию, при отслойке 1/3 – гипоксию тяжелой степени; при отторжении свыше 1/3-1/2 поверхности плаценты наступает внутриутробная гибель плода.
По тяжести клинических проявлений различают легкую, среднетяжелую и тяжелую формы преждевременной отслойки плаценты. Легкая степень преждевременной отслойки плаценты может не проявляться отчетливыми симптомами и часто обнаруживается при плановом УЗИ или при осмотре плаценты после родов. Среднетяжелая форма патологии характеризуется болями в животе и незначительными выделениями крови и сгустков из половых путей. Пальпаторно определяется несколько напряженная матка, локальная умеренная болезненность. При аускультации плода выслушиваются нарушения со стороны сердечной деятельности, свидетельствующие о гипоксии различной степени.
При тяжелой форме преждевременной отслойки плаценты наблюдаются внезапные интенсивные распирающие боли в животе, резкая слабость, головокружение, иногда – обморочные состояния, бледность кожи, тахикардия, гипотония. Из половых путей выделяется умеренное количество темной крови. Отмечается резкое напряжение и асимметрия матки: на одной ее стороне пальпируется болезненное выпячивание. Сердцебиение плода аускультативно не определяется.
Диагностика преждевременной отслойки плаценты
При развернутых проявлениях преждевременной отслойки плаценты диагностика незатруднительна. При этом учитывается наличие болевого синдрома, кровотечения, нарушений гемодинамики, гипоксических страданий плода. Проведение гинекологического исследования выявляет гипертонус матки, ее локальную или разлитую болезненность, асимметрию.
В процессе УЗИ устанавливается локализация плаценты, величина участка отслойки. При допплерографии маточно-плацентарного кровотока выявляются нарушения трансплацентарной гемодинамики. Степень гипоксии плода устанавливается с помощью кардиотокографии плода или фонокардиографии. Легкая степень преждевременной отслойки может быть обнаружена при осмотре уже родившейся плаценты по характерному небольшому вдавлению на ее поверхности, заполненному темными кровяными сгустками.
Лечение преждевременной отслойки плаценты
Тактика при преждевременной отслойке плаценты зависит от времени развития патологии (беременность, роды), выраженности кровотечения, состояния беременной и плода. Беременные с признаками преждевременной отслойки плаценты госпитализируются в акушерское отделение стационара.
При частичной непрогрессирующей отслойке на сроке до 36 нед. назначается постельный режим, спазмолитическая, токолитическая, кровоостанавливающая, антианемическая терапия. Лечение проводится под контролем коагулограммы, динамического УЗИ и допплерографии. При указаниях на прогрессирование преждевременной отслойки плаценты возникает необходимость в досрочном родоразрешении. При готовности родовых путей (укорочении, размягчении шейки матки, проходимости цервикального канала) производится амниотомия; роды могут вестись естественным путем с тщательным кардиомониторингом.
При среднетяжелой и тяжелой преждевременной отслойке плаценты выбор делается в пользу оперативного родоразрешения. При тяжелой степени отслойки кесарево сечение выполняется независимо от срока гестации и жизнеспособности плода. После извлечения плода и отделения плаценты удаляются сгустки, осматриваются стенки матки, уточняется состояние миометрия. При выраженных изменениях матки показана гистерэктомия.
Независимо от способа родоразрешения проводится восстановление кровопотери, противошоковая терапия, коррекция анемии и нарушений свертываемости крови с помощью инфузионной и трансфузионной терапии. Для профилактики послеродовых кровотечений назначаются утеротонические препараты (окситоцин, простагландины, метилэргометрин).
Прогноз и профилактика преждевременной отслойки плаценты
Легкая форма непрогрессирующей преждевременной отслойки плаценты прогностически наиболее благоприятна. При более тяжелом течении возникает опасность для беременной и плода. В тяжелых случаях может наступить внутриутробная гибель плода. Основная угроза для женщины состоит в развитии геморрагического шока с ДВС-синдромом.
Профилактика преждевременной отслойки плаценты заключается в своевременной терапии общесоматической и гинекологической патологии женщин, планирующих беременность; лечении позднего токсикоза, динамическом отслеживании маточно-плацентарного кровотока на всех этапах ведения беременности.
Внутриутробные инфекции – группа заболеваний плода и новорожденного, развивающихся вследствие заражения в дородовом периоде или в родах. Внутриутробные инфекции могут приводить к гибели плода, самопроизвольному аборту, задержке внутриутробного развития, преждевременным родам, формированию врожденных пороков, поражению внутренних органов и ЦНС. Методы диагностики внутриутробных инфекций включают микроскопические, культуральные, иммуноферментные, молекулярно-биологические исследования. Лечение внутриутробных инфекций проводится с использованием иммуноглобулинов, иммуномодуляторов, противовирусных, антибактериальных препаратов.

Общие сведения
Внутриутробные инфекции – патологические процессы и заболевания, обусловленные антенатальным и интранатальным инфицированием плода. Истинная распространенность внутриутробных инфекций не установлена, однако, согласно обобщенным данным, с врожденными инфекциями рождается не менее 10% новорожденных. Актуальность проблемы внутриутробных инфекций в педиатрии обусловлена высокими репродуктивными потерями, ранней неонатальной заболеваемостью, приводящей к инвалидизации и постнатальной гибели детей. Вопросы профилактики внутриутробных инфекций лежат в плоскости рассмотрения акушерства и гинекологии, неонатологии, педиатрии.

Причины внутриутробных инфекций
Внутриутробные инфекции развиваются в результате инфицирования плода в дородовом периоде или непосредственно во время родов. Обычно источником внутриутробной инфекции для ребенка выступает мать, т. е. имеет место вертикальный механизм передачи, который в антенатальном периоде реализуется трансплацентарным или восходящим (через инфицированные околоплодные воды) путями, а в интранатальном - аспирационным или контактным путями.
Реже происходит ятрогенное инфицирование плода в период беременности при проведении женщине инвазивной пренатальной диагностики (амниоцентеза, кордоцентеза, биопсии ворсин хориона), введении плоду препаратов крови через сосуды пуповины (плазмы, эритроцитарной массы, иммуноглобулинов) и т. д.
В антенатальном периоде инфицирование плода обычно связано с вирусными агентами (вирусами краснухи, герпеса, цитомегалии, гепатита В и С, Коксаки, ВИЧ) и внутриклеточными возбудителями (токсоплазмоза, микоплазмоза).
В интранатальном периоде чаще происходит микробная контаминация, характер и степень которой зависит от микробного пейзажа родовых путей матери. Среди бактериальных агентов наиболее распространены энтеробактерии, стрептококки группы В, гонококки, синегнойная палочки, протей, клебсиелла и др. Плацентарный барьер непроницаем для большинства бактерий и простейших, однако при повреждении плаценты и развитии фетоплацентарной недостаточности, может произойти антенатальное микробное инфицирование (например, возбудителем сифилиса). Кроме этого, не исключается и интранатальное вирусное заражение.
Факторами возникновения внутриутробных инфекций служат отягощенный акушерско-гинекологический анамнез матери (неспецифические кольпиты, эндоцервициты, ЗППП, сальпингофориты), неблагополучное течение беременности (угроза прерывания, гестозы, преждевременная отслойка плаценты) и инфекционная заболеваемость беременной. Риск развития манифестной формы внутриутробной инфекции существенно выше у недоношенных детей и в том случае, когда женщина инфицируется первично во время беременности.
Известно, что тяжесть проявлений инфекционного процесса у беременной и у плода может не совпадать. Бессимптомное или малосимптомное течение инфекции и у матери может вызвать тяжелые поражения плода, вплоть до его гибели. Это связано с повышенным тропизмом вирусных и микробных возбудителей к эмбриональным тканям, преимущественно ЦНС, сердца, органа зрения.
Классификация
Этиологическая структура внутриутробных инфекций предполагает их деление на:
- вирусные (вирусный гепатит, герпес, краснуха, ОРВИ, цитомегалия, эпидемический паротит, энтеровирусная инфекция)
- бактериальные (туберкулез, сифилис, листериоз, сепсис)
- паразитарные и грибковые (микоплазмоз, токсоплазмоз, хламидиоз, кандидоз и др.)
Для обозначения группы наиболее распространенных внутриутробных инфекций используется аббревиатура TORCH-синдром, объединяющий токсоплазмоз (toxoplasmosis), краснуху (rubella), цитомегалию (cytomegalovirus), герпес (herpes simplex). Буквой О (other) обозначаются другие инфекции, в числе которых - вирусные гепатиты, ВИЧ-инфекция, ветряная оспа, листериоз, микоплазмоз, сифилис, хламидиоз и др.).
Симптомы внутриутробных инфекций
Наличие внутриутробной инфекции у новорожденного может быть заподозрено уже во время родов. В пользу внутриутробного инфицирования может свидетельствовать излитие мутных околоплодных вод, загрязненных меконием и имеющих неприятный запах, состояние плаценты (полнокровие, микротробозы, микронекрозы). Дети с внутриутробной инфекцией часто рождаются в состоянии асфиксии, с пренатальной гипотрофией, увеличенной печенью, пороками развития или стигмами дисэмбриогенеза, микроцефалией, гидроцефалией. С первых дней жизни у них отмечается желтуха, элементы пиодермии, розеолезных или везикулезных высыпаний на коже, лихорадка, судорожный синдром, респиратрные и кардиоваскулярные расстройства.
Ранний неонатальный период при внутриутробных инфекциях нередко отягощается интерстициальной пневмонией, омфалитом, миокардитом или кардитом, анемией, кератоконъюнктивитом, хориоретинитом, геморрагическим синдромом и др. При инструментальном обследовании у новорожденных могут обнаруживаться врожденная катаракта, глаукома, врожденные пороки сердца, кисты и кальцификаты мозга.
В перинатальном периоде у ребенка отмечаются частые и обильные срыгивания, мышечная гипотония, синдром угнетения ЦНС, серый цвет кожных покровов. В поздние сроки при длительном инкубационном периоде внутриутробной инфекции возможно развитие поздних менингитов, энцефалитов, остеомиелита.
Рассмотрим проявления основных внутриутробных инфекций, составляющих TORCH-синдром.
Врождённый токсоплазмоз
Внутриутробное инфицирование одноклеточным протозойным паразитом Toxoplasma Gondii приводит к тяжелым поражениям плода – задержке развития, врожденным порокам развития мозга, глаз, сердца, скелета.
После рождения в остром периоде внутриутробная инфекция проявляется лихорадкой, желтухой, отечным синдромом, экзантемой, геморрагиями, диареей, судорогами, гепатоспленомегалией, миокардитом, нефритом, пневмонией. При подостром течении доминирую признаки менингита или энцефалита. При хронической персистенции развивается гидроцефалия с микроцефалией, иридоциклит, косоглазие, атрофия зрительных нервов. Иногда встречаются моносимптомные и латентные формы внутриутробной инфекции.
К числу поздних осложнений врожденного токсоплазмоза относятся олигофрения, эпилепсия, слепота.
Врождённая краснуха
Внутриутробная инфекция возникает из-за заболевания краснухой при беременности. Вероятность и последствия инфицирования плода зависят от гестационного срока: в первые 8 недель риск достигает 80%; последствиями внутриутробной инфекции могут служить самопроизвольное прерывание беременности, эмбрио- и фетопатии. Во II триместре риск внутриутробного инфицирования составляет 10-20%, в III – 3-8%.
Дети с внутриутробной инфекцией обычно рождаются недоношенными или с низкой массой тела. Для периода новорожденности характерна геморрагическая сыпь, длительная желтуха.
Классические проявления врожденной краснухи представлены триадой Грега: поражением глаз (микрофтальмией, катарактой, глаукомой, хориоретинитом), ВПС (открытым артериальным протоком, ДМПП, ДМЖП, стенозом легочной артерии), поражением слухового нерва (сенсоневральной глухотой). В случае развития внутриутробной инфекции во второй половине беременности у ребенка обычно имеется ретинопатия и глухота.
Кроме основных проявлений врожденной краснухи, у ребенка могут выявляться и другие аномалии: микроцефалия, гидроцефалия, расщелины нёба, гепатит, гепатоспленомегалия, пороки развития мочеполовой системы и скелета. В дальнейшем внутриутробная инфекция напоминает о себе отставанием ребенка в физическом развитии, ЗПР или умственной отсталостью.
Врождённая цитомегалия
Внутриутробное заражение цитомегаловирусной инфекцией может приводить к локальному или генерализованному поражению многих органов, иммунодефициту, гнойно-септическим осложнениям. Врожденные дефекты развития обычно включают микроцефалию, микрогирию, микрофтальмию, ретинопатию, катаракту, ВПС и др. Неонатальный период врожденной цитомегалии осложняется желтухой, геморрагическим синдромом, двусторонней пневмонией, интерстициальным нефритом, анемией.
К отдаленным последствиям внутриутробной инфекции относятся слепота, нейросенсорная глухота, энцефалопатия, цирроз печени, пневмосклероз.
Врождённая герпетическая инфекция
Внутриутробная герпес-инфекция может протекать в генерализованной (50%), неврологической (20%), слизисто-кожной форме (20%).
Генерализованная внутриутробная врожденная герпетическая инфекция протекает с выраженным токсикозом, респираторным дистресс-синдромом, гепатомегалией, желтухой, пневмонией, тромбоцитопенией, геморрагическим синдромом. Неврологическая форма врожденного герпеса клинически проявляется энцефалитом и менингоэнцефалитом. Внутриутробная герпес-инфекция с развитием кожного синдрома сопровождается появлением везикулярной сыпи на кожных покровах и слизистых оболочках, в т. ч. внутренних органов. При наслоении бактериальной инфекции развивается сепсис новорожденных.
Внутриутробная герпес-инфекция у ребенка может приводить к формированию пороков развития - микроцефалии, ретинопатии, гипоплазии конечностей (кортикальной карликовости). В числе поздних осложнений врожденного герпеса - энцефалопатия, глухота, слепота, задержка психомоторного развития.
Диагностика
В настоящее время актуальной задачей является пренатальная диагностика внутриутробных инфекций. С этой целью на ранних сроках беременности проводится микроскопия мазка, бактериологический посев из влагалища на флору, ПЦР-исследование соскоба, обследование на TORCH-комплекс. Беременным из группы высокого риска по развитию внутриутробной инфекции показана инвазивная пренатальная диагностика (аспирация ворсин хориона, амниоцентез с исследованием амниотической жидкости, кордоцентез с исследованием пуповинной крови).
Возможно выявление эхографических маркеров внутриутробных инфекций с помощью акушерского УЗИ. К косвенным эхографическим признакам внутриутробного инфицирования относятся маловодие или многоводие; наличие гиперэхогенной взвеси в околоплодных водах или амниотических тяжей; гипоплазия ворсин хориона, плацентит; преждевременное старение плаценты; отечный синдром плода (асцит, перикардит, плеврит), гепатоспленомегалия, кальцификаты и пороки развития внутренних органов и др. В процессе допплерографического исследования кровотока выявляются нарушения плодово-плацентарного кровотока. Кардиотокография обнаруживает признаки гипоксии плода.
После рождения ребенка с целью достоверной верификации этиологии внутриутробной инфекции используются микробиологические (вирусологические, бактериологические), молекулярно-биологические (ДНК-гибридизация, ПЦР), серологические (ИФА) методики обследования. Важное диагностическое значение имеет гистологическое исследование плаценты.
По показаниям новорожденные с внутриутробными инфекциями в первые сутки жизни должны быть осмотрены детским неврологом, детским кардиологом, детским офтальмологом и др. специалистами. Целесообразно провести ЭхоКГ, нейросонографию, офтальмоскопию, исследование слуха методом вызванной отоакустической эмиссии.
Лечение внутриутробных инфекций
Общие принципы лечения внутриутробных инфекций предполагают проведение иммунотерапии, противовирусной, антибактериальной и посиндромной терапии.
Иммунотерапия включает применение поливалентных и специфических иммуноглобулинов, иммуномодуляторов (интерферонов). Противовирусная терапия направленного действия осуществляется, главным образом, ацикловиром. Для противомикробной терапии бактериальных внутриутробных инфекций используются антибиотики широкого спектра действия (цефалоспорины, аминогликозиды, карбапенемы), при микоплазменной и хламидийной инфекциях – макролиды.
Посиндромная терапия внутриутробных инфекций направлена на купирование отдельных проявлений перинатального поражения ЦНС, геморрагического синдрома, гепатита, миокардита, пневмонии и т. д.
Прогноз и профилактика
При генерализованных формах внутриутробных инфекций летальность в неонатальном периоде достигает 80%. При локальных формах возникают серьезные поражения внутренних органов (кардиомиопатии, ХОБЛ, интерстициальный нефрит, хронический гепатит, цирроз и т. д.). Практически во всех случаях внутриутробные инфекции приводят к поражению ЦНС.
Профилактика внутриутробных инфекций заключается в проведении предгравидарной подготовки, лечении ЗППП до наступления беременности, исключении контактов беременной с инфекционными больными, коррекции программы ведения беременности у женщин групп риска. Женщины, ранее не болевшие краснухой и не получавшие прививки против краснухи, должны быть вакцинированы не позднее, чем за 3 месяца до предполагаемой беременности. В ряде случаев внутриутробные инфекции могут являться основанием для искусственного прерывания беременности.
Плацентарная недостаточность (ПН), несмотря на успехи современного акушерства, занимает ведущее место в структуре перинатальной заболеваемости и смертности. Плацентарная дисфункция служит основной причиной внутриутробной гипоксии, синдрома задержки роста плода (СЗРП). Частота ПН варьирует по данным различных авторов от 13 до 42% [10, 15].
В то же время отсутствует единство взглядов на ведение беременных с ПН, дискутируется вопрос о длительности лечения, сроках и методах родоразрешения беременных. Актуальным остается изучение адаптационных и компенсаторных изменений в плаценте на ультраструктурном уровне с последующей разработкой подходов к коррекции этих процессов.
Плацентарная недостаточность — это симптомокомплекс, при котором возникают морфофункциональные нарушения плаценты и плода вследствие различных экстрагенитальных, гинекологических заболеваний и акушерских осложнений. При этом нарушается кровообращение плаценты и плода, что сопровождается в ряде случаев задержкой роста плода [9, 10, 14].
Выделяют следующие факторы риска, приводящие к развитию плацентарной недостаточности: возраст младше 17 лет и старше 30 лет; неблагоприятные социально-бытовые условия; вредные пристрастия; экстрагенитальная патология; инфекционные и гинекологические заболевания; отягощенный акушерско-гинекологический анамнез [10, 17].
Несмотря на полиэтиологичную природу ПН, в развитии осложнения на фоне инфекции имеются определенные особенности. К первичным звеньям в патогенезе недостаточности плаценты относят нарушение созревания плаценты, отставание формирования котиледонов, снижение маточно-плацентарного и плодово-плацентарного кровообращения [21].
Под влиянием одного или нескольких патологических факторов возникает активация функции плаценты и компенсаторно-приспособительных процессов, при угнетении которых развивается стадия дезорганизации и угнетения функции плаценты, с возможным развитием в ней необратимых деструктивных процессов [1].
Воздействие инфекционного фактора, при истощении компенсаторно-приспособительных реакций всех звеньев в функциональной системе мать – плацента – плод, способствует инфекционному поражению плаценты с последующим заражением плода [1]. Развивается токсинемия, расстройства метаболизма, циркуляторные нарушения в данной системе.
Плацентарная недостаточность, обусловленная неспецифическим воздействием микробных токсинов и метаболитов, поступающих в материнский кровоток из очага инфекции, создает предпосылки для развития хронической гипоксии и гипотрофии плода. Не оспорим тот факт, что в развитии инфекционного поражения плаценты и плода, степени тяжести их нарушений, локализации патологического процесса, имеют значение сроки беременности, вид возбудителя и его вирулентность, тропизм возбудителя к плаценте, органам и тканям плода, пути проникновения микроорганизмов от матери к плоду, защитные резервы матери и плода [17].
При наличии инфекции в амниотической жидкости повышается уровень липополисахаридов с последующей активацией деятельности клеток фетального трофобласта, что приводит к усиленному синтезу ими цитокинов: IL 1, 6, 8, 10, TNF. Они, в свою очередь, создавая условия для повышения метаболизма цАМФ, выступают посредниками в развитии воспалительных и иммунных реакций в системе мать – плацента – плод [16]. При участии цитокинов, под воздействием эндотоксинов и фосфолипаз микроорганизмов происходит высвобождение арахидоновой кислоты из тканевых фосфолипидов, вызывая синтез простагландинов. Простагландины Е2 и F2α являются медиаторами деградации интерстициального коллагена I типа, дилатации шейки матки и развития родовой деятельности [15]. Однако по данным зарубежной литературы, концентрации регуляторных цитокинов IL 4 и IL 10 оказываются меньше значений, чем у здоровых женщин [20].
Циркуляция вирусов в крови или наличие гнойно-воспалительного очага в организме матери способствует гематогенному или трансплацентарному пути передачи инфекции к плоду [3, 5]. Отмечены случаи трансдецидуального пути проникновения инфекции (из гнойных очагов между стенкой матки и плодными оболочками) и нисходящего пути (через маточные трубы из возможных очагов в брюшной полости). В тоже время, наличие массивной инфекции у женщин вирусной или бактериальной этиологии может не вызывать инфицированности у плода [3, 9, 14, 15].
Таким образом, степень выраженности патологического влияния инфекции на плод и новорожденного зависит от характера изменений иммунного статуса беременной. Повышенный рост титра активных антител, может выступать в качестве прямых патогенных факторов по отношению к плоду. В свою очередь тяжесть общего клинического состояния и частота нарушений физиологического течения раннего неонатального периода зависит от выраженности изменений содержания данных антител.
Во время физиологически протекающей беременности меняются функции Т-системы иммунитета у матери за счет выработки цитотрофобластом иммунодепрессантов, возникает состояние физиологической иммуносупрессии и развитие вторичного иммунодефицита, создавая хорошие условия для реактивации хронической инфекции [19]. У беременных с персистирующей бактериальной инфекцией снижается интерфероносинтезирующая функция лейкоцитов, развивается ферментативный дисбаланс иммунокомпетентных клеток [14]. При вирусных заболеваниях снижается количество лимфоцитов, угнетается их бластная трансформация, с последующим подавлением ими синтеза α и γ-интерферона [8].
При выявлении плацентарной недостаточности инфекционного генеза необходимо определение причины, которая ее вызвала [1]. Методы диагностики плацентарной недостаточности включают в себя: 1) стандартные, свидетельствующие о степени и характере изменений происходящих в плаценте, 2) специфические обследования на вид возбудителя у беременных с высоким риском развития ПН.
К стандартным методам относятся исследования гормональной (плацентарного лактогена, трофобластического бета-1-гликопротеина (ТБГ), хорионического гонадотропина, эстриола и кортизола в сыворотке крови беременных) [10] и метаболической функции плаценты, ультразвуковое исследование, допплерометрия кровотока в сосудах фетоплацентарного комплекса, морфологическая диагностика плаценты [2, 11]. Причем оценка нарушений метаболизма (изменение уровня плацентарной щелочной фосфатазы), образование продуктов свободно-радикальных реакций, сдвиги кислотно-основного состояния позволяют диагностировать хроническую ПН на доклиническом этапе.
При развитии инфекционного процесса определение белков острой фазы (БОФ), например, лактоферрина (ЛФ) [4], позволяет определить напряженность организма, связанную с бактериальной агрессией, при этом концентрация ЛФ в плазме крови не зависит от степени ее насыщения железом [7]. ЛФ синтезируются клетками сыворотки крови нейтрофилами [7], стимулируют фагоцитарные и цитотоксические свойства макрофагов, повышая их бактерицидную активность, а так же угнетают реакцию СЗ и С5 компонентов комплемента с иммунными комплексами по классическому пути, оказывая супрессивное действие на выработку IL 1 [6].
При ПН инфекционного генеза и ВУИ важную роль играет исследование амниотической жидкости на противовоспалительные цитокины (IL 6). Так повышение содержания IL 6 в слизи цервикального канала у беременных с вирусной инфекцией служит маркером ВУИ у плода [10].
При инфекционном процессе в репродуктивном тракте беременных происходит активация клеток иммунной системы, приводящее к индукции клеточного иммунного ответа и продукции провоспалительных цитокинов [13]. Выявление в сыворотке крови повышенной концентрации цитокинов говорит о нарушении принципа локальности функционирования цитокиновой системы, развивающееся при воспалительных процессах, и в дальнейшем сопровождающееся генерализованной активацией клеток иммунной системы [12]. Развитие воспалительного процесса в урогенитальном тракте беременных сопровождается антигенной стимуляцией макрофагов, нейтрофилов, лимфоцитов, усиленной продукцией цитокинов (IL 1, IL 6, IL 8, TNF и т.д.) с развитием синдрома системного воспалительного ответа [12,17]. В результате этого, по мере развития инфекционного процесса, возникает гипоксия плода. В зависимости от компенсаторных возможностей организма имеющиеся метаболические расстройства у плода, могут приводить к нарушению функционального состояния матери и плода [2]. Развитие явлений плацентита при ПН инфекционного генеза приводит к системным нарушениям гормонального баланса, иммунного и цитокинового статусов [11, 18].
Учитывая короткий период полужизни цитокинов, тесный биологический эффект одного цитокина, с действием других нацеливает клиницистов на поиск новых маркеров активации иммунной системы.
Таким образом, диагностика плацентарной недостаточности инфекционного генеза, особенно на ранних этапах ее развития, требует детального исследования беременных на инфекции, передаваемые половым путем и выделение пациенток в группу риска по развитию ВУИ. Необходимо своевременное проведение ультразвуковой диагностики ПН и ВУИ, с назначением адекватной терапии с учетом сложившейся клинической ситуации.
Список использованных источников:
1. Бубнова Н.И., Зайдиева З.С., Тютюнник В.Л. Морфология последа при генитальной герпетической инфекции// Акушерство и гинекология. – 2001. – № 6. – С. 24-29.
2. Введение в клиническую морфологию плаценты человека/ Под ред. А.Ф.Яковцевой.- Саратов: Изд-во Саратовского ун-та, 1991.- 168 с.
3. Веденеева Г.Н., Фоменко Б.А., Евсюкова И.И., Сельков С.А. Состояние и последующее развитие новорожденных детей от матерей с ЦМВИ// Российский вестник перинатологии и педиатрии. – 1997. – № 3. – С. 25-29.
4. Гнипова В.В. Оптимизация патогенетической терапии у женщин с привычным невынашиванием беременности I триместра на основании исследования состояния эндометрия: Автореф. дис. … канд. мед. наук. - М., 2003. - 20 с.
5. Димитрова В.И. Оздоровление женщин после неразвивающейся беременности: Автореф. дис. … канд. мед. наук. - М., 2006.-22 с.
7. Ефремов С.Н., Цхай В.Б., Пуликов А.С., Макаренко Т.А. Морфофункциональные особенности плаценты при хламидиозе// Вестник перинатологии, акушерства и гинекологии. – Красноярск, 2000. – Вып. 7. – С. 46-49.
8. Запертова Е.Ю. Роль ряда цитокинов и интегринов в генезе привычного невынашивания беременности: Автореф. дис. … канд. мед. наук. -М., 2005.- 24 с.
10. Макаров И.О. Функциональное состояние системы мать-плацента-плод при гестозе: Дис. . докт. мед. наук. – М. – 1998.
12. Назаров П.Г. Реактанты острой фазы воспаления. – СПб.: Наука, 2001. – 423с.
13. Останин А.А., Макагон А.В., Леплина О.Ю. Показатели иммунитета плода в ранней диагностике внутриутробной инфекции// Медицинская иммунология. – 2001. – Т. 3, № 4. – С. 515-524.
14. Савичева А.М., Башмакова М.А., Аржанова О.Н. и др. Инфекции у беременных// Журналъ акушерства и женскихъ болезней.-2002.-Вып.2-Т.LI.- С.71-77.
15. Серов В.Н., Тютюнник В.Л., Зубков В.В., Зайдиева З.С. Перинатальные исходы у беременных с инфекционными заболеваниями и плацентарной недостаточностью// Акушерство и гинекология. – 2002. – № 3. – С. 16-21.
16. Тареева Т.Г. Перинатальные аспекты смешанной урогенитальной инфекции (патогенез, прогнозирование, профилактика): Дис. . докт. мед. наук. – М. – 2000.
17. Тютюнник В.Л. Хроническая плацентарная недостаточность при бактериальной и вирусной инфекции (патогенез, диагностика, профилактика, лечение): Дис. . докт. мед. наук. – М. – 2002.
18. Шуршалина А.В. Хронический эндометрит у женщин с патологией репродуктивной функции: Автореф. дис. . докт. мед. наук. -М., 2007.- 38 с.
19. Hallman M. Intrauterine infections and the fetus// Duodecim. – 1999. – Vol. 115, № 14. – P. 1437-1438.
20. Yamada H., Kato E.H., Tsuruga R. et al. Insulin response patterns contribute to different perinatal risks in gestational diabetes// Gynecol.Obstet.Invest.-2001.-Vol.51.-P.103-109.
21. Kingdom R., Gupta N., Nair D. et al. Screening for TORCH-infections in pregnant women: a report from Delhi// Southeast. Asian. J. Trop. Med. Public. Health. – 1999. – Vol. 30, № 2. – P. 284-286.
Подписано в печать: 12.01.2012
Читайте также:

