Обследование на какой вирус проходят все беременные женщины
Обновлено: 25.04.2024
Некоторые ЗППП (заболевания, передающиеся половым путем, ИППП - инфекции передаваемые половым путем) в течение долгого времени никак себя не проявляют. Их бессимптомное течение обусловлено не только длительным инкубационным периодом, но и отсутствием специфических клинических проявлений, поэтому с момента заражения до появления первых признаков болезни может пройти значительное время. Выявить присутствие в организме возбудителей таких заболеваний помогает анализ на скрытые инфекции.
Почему важна своевременная сдача анализа на скрытые инфекции?
Незащищенные половые контакты с непроверенным партнером могут стать причиной передачи возбудителя скрытого заболевания – инфекционного, вирусного, грибкового. Опасность заражения состоит в том, что болезнь долгое время способна находиться в латентной форме, не проявляя своих симптомов. Из-за бессимптомного течения инфекция обычно бывает обнаружена случайно, причем довольно часто – уже в хронической форме. Помимо локализации в органах репродуктивной системы, возбудитель может распространяться к другим органам, вызывая воспаление мочевого пузыря, почек и т.д. Некоторые скрытые инфекции опасны возможным развитием доброкачественных и злокачественных новообразований.
Чтобы избежать неблагоприятного прогноза и вовремя обнаружить возможное заболевание, рекомендуется регулярно сдавать анализ на скрытые половые инфекции. Если женщина имела незащищенный секс с мужчиной, в здоровье которого она не уверена, желательно пройти обследование как можно раньше. Время проведения анализов на скрытые половые инфекции зависит от заболевания: например, чтобы выявить возбудителя сифилиса (Syphilis), рекомендуют проходить диагностику на 21 день после предполагаемого заражения, на трихомониаз – через 2-21 день, а на хламидиоз – через 10 дней.
При наличии постоянного партнера и использовании барьерных методов контрацепции частота обследования меньше – мазок и анализ крови на скрытые инфекции рекомендуется сдавать в профилактических целях примерно раз в год или при планировании беременности.
Анализ на скрытые инфекции у женщин: какие заболевания можно обнаружить с его помощью?
Ниже вы найдете перечень заболеваний, которые показывает и позволяет обнаружить анализ на скрытые инфекции. Однако нужно учитывать, что каждая лаборатория предлагает свой собственный пакет услуг, отличающийся по стоимости и набору исследований, поэтому входящие в него методы диагностики могут варьироваться. Например, помимо основных инфекций, список которых приведен ниже, некоторые лаборатории предлагают также анализы на вирус гепатита В (Hepatitis B) и С (Hepatitis С), ВИЧ (вирус иммунодефицита человека), сифилис (Syphilis).
Генитальный герпес
Вирус герпеса может присутствовать в организме человека годы, не проявляя себя. Если же симптомы генитального герпеса все-таки проявляются, то на слизистой влагалища, на поверхности половых губ, промежности и вокруг заднего прохода образуются мелкие пузырьки, заполненные мутноватой жидкостью. Их появлению предшествуют зуд и жжение, а иногда озноб и недомогание.
ВПЧ (вирус папилломы человека)
Особенность ВПЧ (HPV — Human Papillomavirus) заключается в том, что некоторые из его видов отличаются высокой онкогенностью и могут стать причиной развития рака шейки матки, в то время как остальные являются относительно безопасными. Поэтому при подозрении на носительство ВПЧ необходимо пройти обследование для дифференцирования типа возбудителя. Инфекция проявляется в виде образования на шейке матки, стенках влагалища, малых половых губах и вокруг заднего прохода бородавок – остроконечных кондилом.
ЦМВ (цитомегаловирус)
Кандидоз
В большинстве случаев кандидоз (молочница) проявляется появлением на стенках влагалища белого творожистого налета, сопровождающегося зудом и жжением. Однако иногда эта болезнь может присутствовать в организме в латентной форме – в таком случае речь идет о кандидоносительстве.
Хламидиоз
Самое распространенное ЗППП. Бессимптомное протекание хламидиоза делает его трудно диагностируемым. Поэтому для того, чтобы узнать, есть у вас это заболевание, необходимо сдать анализ на скрытые инфекции. При симптомном протекании хламидиоза появляются слизистые или слизисто-гнойные выделения с неприятными запахом, вагинальное жжение и боль при мочеиспускании.
Гарднереллез
Микоплазмоз
Данное заболевание вызывают микоплазмы – микроскопические организмы, занимающие промежуточное место между вирусами и бактериями. Характеризуется скрытой симптоматикой; в редких случаях возможно появление прозрачных или желтовато-белых вагинальных выделений, болезненности при мочеиспускании и дискомфорта после полового акта.
Уреаплазмоз
Причина болезни – микроскопические бактерии уреаплазмы, заселяющие слизистую влагалища. Протекает бессимптомно или же в виде необычных вагинальных выделений, отличающихся от нормальных консистенцией или количеством. Вызывает восходящие заболевания мочевыделительной системы: уретрит, цистит, пиелонефрит; половой системы: сальпингоофорит, эндометрит.
Гонорея
Гонорею (Gonorrhoea) вызывают гонококки Neisseriagonorrhoeae– грамотрицательные микроорганизмы, передающиеся половым путем от инфицированного человека. Вероятность заражения женщины во время незащищенного секса с носителем инфекции достаточно велика и составляет около 50%. В единичных случаях встречается бытовой путь заражения. Однако это редкость, так как гонококки неустойчивы по отношению к условиям окружающей среды и быстро погибают вне организма человека. Также возможен вертикальный путь заражения – инфекция распространяется во время беременности, от матери к плоду. В таком случае у ребенка наблюдается гонококковый конъюнктивит. Инфекция проявляется отечностью век, покраснением конъюнктивы и желтовато-белыми гнойными выделениями из глаз.
У женщин часто встречается бессимптомное течение заболевания. Если же симптомы все-таки имеются, то они представлены желтовато-белыми или зеленоватыми гнойными выделениями из вагины, зудом и жжением, межменструальными кровянистыми выделениями, учащенными позывами к мочеиспусканию, болезненностью во время опорожнения мочевого пузыря. В особо тяжелых случаях возможно повышение температуры тела, озноб и общее недомогание. Среди возможных осложнений гонореи у женщин - воспаление яичников, матки и маточных труб, пельвиоперитонит.
Анализы на скрытые инфекции у женщин: список методов исследования
Какие анализы нужно сдать на скрытые инфекции, как их и откуда берут? Ниже вы найдете перечень основных лабораторных исследований, использующихся для выявления возбудителя болезни. Цена на них зависит от места проведения: в частных лабораториях она обычно выше, чем в государственных.
Выбор оптимального метода исследования всегда должен оставаться за врачом. Неподготовленная пациентка не в состоянии самостоятельно выбрать тип анализа, обратившись непосредственно в лабораторию.
Анализ на скрытые инфекции у беременных
Присутствие в организме скрытых инфекций способно негативно повлиять на возможность женщины забеременеть и благополучно родить ребенка. Наличие в яичниках воспалительного процесса, вызванного болезнетворным агентом, пагубно влияет на формирование фолликулов и осуществление овуляции, за счет чего становится возможным ановуляторное бесплодие. В случае присутствия некоторых скрытых инфекций зачатие осуществляется, но может наступить гибель эмбриона на ранних сроках. Еще одна опасность заключается в том, что скрытые инфекции могут стать причиной врожденных пороков развития и аномалий органов и систем малыша.
Также опасность состоит в том, что ребенок может заразиться некоторыми инфекциями во время прохождения по родовым путям. Например, возможно инфицирование вирусом герпеса или кандидозом. Поэтому если к моменту родов у женщины был диагностирован генитальный герпес в активной фазе, рекомендовано проведение кесарева сечения.
Поэтому сдать анализы на скрытые инфекции рекомендуется всем парам (не только женщинам, но и их партнерам), планирующим родить ребенка. Конечно, разумнее сделать это еще на этапе планирования. перед беременностью. В обязательном порядке исследование на скрытые инфекции проводится на ранних сроках беременности при постановке на диспансерный учет.
Какие же анализы на скрытые инфекции сдаются при беременности? Обычно помимо указанных выше исследований на инфекции, передающиеся половым путем, в пакет анализов для беременных входят также диагностика гепатита, цитомегаловируса, вируса простого герпеса, токсоплазмоза и краснухи. Эти заболевания входят в панель TORCH-исследований, проведение которых рекомендовано при постановке на учет в женскую консультацию. Контрольное обследование на гепатиты В и С, ВИЧ, сифилис повторяются в третьем триместре.
Как подготовиться к анализам на скрытые инфекции?
Для получения достоверных результатов исследования важна правильная подготовка к анализам на скрытые инфекции. Она включает в себя следующее:
- Отказ от приема антибиотиков за 10-14 дней до проведения исследования.
- Воздержание от интимной близости в течение 2 суток перед сдачей анализа.
- Использование для подмывания чистой воды без добавления интимных гелей или мыла за сутки до забора биоматериала.
- Отказ от влагалищных спринцеваний, установки вагинальных суппозиториев и использования гелей за 1-2 дня до обследования.
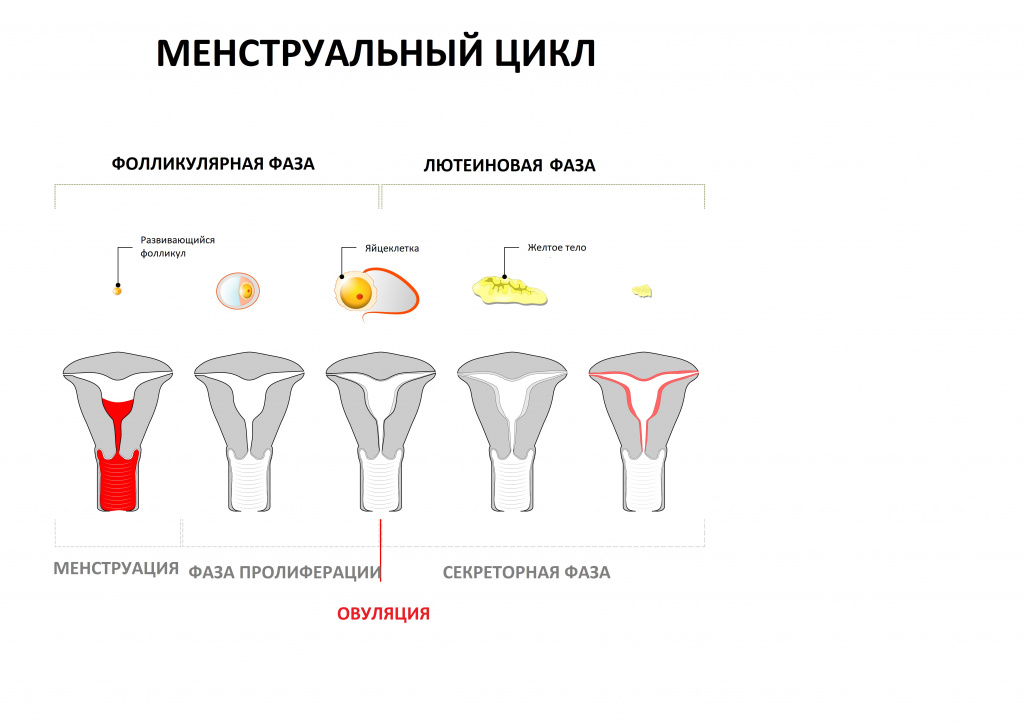
- Для получения максимально точных результатов анализ рекомендуется сдавать на 5-6 день менструального цикла, но не в первые дни месячных.
- СОВРЕМЕННЫЕ МЕТОДЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ИНФЕКЦИЙ, ПЕРЕДАЮЩИХСЯ ПОЛОВЫМ ПУТЕМ. Боровкова Л. В., Челнокова Е. В. // Медицинский альманах. – 2010. – № 2 (11). – С. 150-156.
- ИНФЕКЦИИ, ПЕРЕДАЮЩИЕСЯ ПОЛОВЫМ ПУТЕМ: ОСОБЕННОСТИ ЭПИДЕМИЧЕСКОГО ПРОЦЕССА, КЛИНИКИ И ДИАГНОСТИКИ. Батыршина С. В., Батыршин Р.Ф. // Практическая медицина. – 2011. – № 1 (49). – С. 12-16.
Инфекции, передаваемые половым путем. Соколовский E.В., Савичева А.М., Домейка М., Айламазян Э.К., Беляева Т.В. // Руководство для врачей. М.:МЕДпресс-информ. - 2006. - С. 20-243.
Руководство по амбулаторно-поликлинической помощи в акушерстве и гинекологии. Кулаков В.И., Прилепская В.Н., Радзинский В.Е. // М.: ГЭОТАР-Медиа. - 2007. - С. 134-156.
Популярные вопросы
Здравствуйте. Я сдавала анализы на инфекции. Обнаружены: хламидия трахоматис, биовар u.urealyticum T960, биовар ureaplasma parvum, гарднерелла вагиналис, ВПЧ 16 генотип. За первый прием заплатила 3500 рублей. Чтобы назначили лечение надо заново заплатить за прием около 2000. возможности нет заново пойти на прием. Посоветуйте пожалуйста какое-нибудь лечение. Вам необходимо повторно обратиться на прием к врачу для назначения лечения, потому что при составлении схемы и этапов терапии принимаются во внимание не только результаты анализов, но и данные осмотра с оценкой жалоб, распространенности и длительности заболевания.
Скажите пожалуйста по всем инфекциям написано: не выявлено, а уреаплазма: 10*2.7 Норма ли это? Уреаплазмы относятся к инфекциям передающимся половым путем. Микробное число может меняться при снижении иммунитета, а так же инфицировать партнёра. Выявленная инфекция требует проведения лечения.
Здравствуйте, какова вероятность достоверной информации анализа ХГЧ (выявление беременности на ранней стадии), если за день до сдачи анализов выпила таблетку гинепристон? Могут ли при осмотре на узи спутать желтую кисту и беременность?
Здравствуйте! Анализ определение уровня ХГЧ является самым достоверным в плане диагностики ранних сроков беременности. Прием препарата не повлияет на показатель, так как экстренная контрацепция применяется с целью не допустить прикрепления оплодотворенной яйцеклетки и не позднее 72 часов после незащищенного полового контакта. Киста желтого тела формируется в яичнике после овуляции и обеспечивает выработку необходимого количества прогестерона во 2 фазу менструального цикла. Перепутать по УЗИ- признакам её с возможной внематочной яичниковой беременностью нельзя.
Здравствуйте. Мой диагноз: хронический активный ВПЧ ассоциированный цервицит. Подострый вагинит. ВПЧ 6,53 тип. ВПГ 2 типа. Дисплазия шейки матки неуточненная. Пока готовлюсь к лечению,принимаю: Юнидокс, Орнидозол, Максилак, флюконазол, вагиферог свечи и виферон. Начало приема препаратов 14 число-конец 23. Поскольку препараты являются антибиотиками, вопрос: можно ли в последний день приёма (23) выпить на мероприятии слабый алкоголь? Не будет ли это фатально? Или 23 числа может не принимать таблетки,а на следующий?
Здравствуйте! Вам следует завершить курс без перерыва. Прием слабого алкогольного напитка в очень малом количестве не сыграет большой роли перед планируемым дальнейшим лечением.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В идеальном случае проконсультироваться с врачом и пройти лабораторное обследование женщине нужно за 2 - 3 месяца до наступления беременности. При этом большое значение могут иметь данные о перенесённых инфекциях и результаты исследований на болезни, заведомо создающие проблемы для будущего ребёнка.
В число рекомендуемых анализов, которые нужно выполнить до наступления беременности можно включить: общий анализ крови, общий анализ мочи, биохимический анализ крови, определение группы крови и резус-фактора, мазки на все виды инфекций, передаваемых половым путём. В число необходимых анализов входит определение в крови антител к возбудителям краснухи, токсоплазмоза, сифилиса, ВИЧ, гепатитов, желательно провести исследования на наличие хламидийной, герпетической и цитомегаловирусной инфекций. Результаты обследования следует обсудить с гинекологом и при необходимости принять лечебные или профилактические меры.
При наступлении беременности советуем посетить гинеколога как можно раньше, желательно на 4 - 5 неделе беременности. Будьте готовы к тому, что большинство анализов необходимо будет сдавать, как минимум дважды - в первой половине беременности и перед родами. Список и кратность лабораторных исследований, который приводится ниже, применим к здоровым молодым женщинам. Если, к сожалению, у вас есть хронические заболевания или какие-либо осложнения, если вы впервые рожаете после 30 лет, или предыдущая беременность закончилась выкидышем - список лабораторных исследований будет шире.
Спектр лабораторных исследований во время беременности, в основном, касается клинических исследований крови и мочи, диагностики инфекций и определении гормонального фона. Перечень не окончательный и может быть изменен по показаниям.
Синонимы: ОАК. CBC without differential. Краткая характеристика исследования Общий анализ крови Кровь состоит из жидкой части (плазмы) и клеточных, форменных элементов (эритроциты, лейкоциты, тромбоциты). Состав и концентрация клеточных элементов в крови меняются при различных физио.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бесплодие женское: причины появления, симптомы, диагностика и способы лечения.
Определение
Женское бесплодие – это заболевание, характеризующееся невозможностью здоровой половозрелой сексуально активной женщины, не пользующейся контрацепцией, добиться беременности в течение одного года.
Согласно статистике, каждая седьмая пара в мире бесплодна в возрастной группе до 35 лет и каждая третья - после 35 лет.
Несмотря на развитие различных медико-генетических технологий в этой области, проблема остается в мире в числе первых трех после сердечно-сосудистых заболеваний и онкопатологий.
Причины появления бесплодия у женщин
К самым частым причинам развития данной патологии относятся воспалительные заболевания органов малого таза, чаще всего вызванные инфекциями, передающимися половым путем (гонококком, генитальным герпесом, уреаплазмой, микоплазмой, хламидией, гарднереллой, бледной спирохетой, трихомонадой, цитомегаловирусом). Проникновение возбудителя инфекции в женские родовые пути вызывает развитие хронических и острых воспалительных (часто гнойных) заболеваний.
Следующей причиной могут стать оперативные вмешательства в области органов малого таза и кишечника, которые также могут привести к появлению спаек в матке и маточных трубах.
Заболевания половых органов, вызванные различными возбудителями, зачастую протекают субклинически, то есть с малым количеством симптомов и жалоб у больных, поэтому диагноз выставляется на поздних стадиях, когда болезнь приобретает хроническое течение.
В этом случае заболевания трудно поддаются лечению, ведут к возникновению поражений эндометрия, формированию спаечного процесса в матке и маточных трубах, изменяя их анатомическую структуру, и влекут за собой бесплодие.
Причиной хронического инфекционного процесса могут стать бактерии, которые активизируются в случае ослабления организма женщины (к этому ведут хронический стресс, неправильное питание и т.д.). Туберкулезное поражение маточных труб, например, протекает практически бессимптомно, ведет к формированию спаек в маточных трубах и невозможности прохождения по ним яйцеклетки, оперативное лечение в таких случаях малоэффективно.
К развитию безовуляторного менструального цикла (когда яйцеклетки не выходят из яичников) и, соответственно, к бесплодию могут привести многие эндокринные нарушения.
Систему, контролирующую процесс оплодотворения яйцеклетки, можно ограничить тремя уровнями: гипоталамус – гипофиз - яичники, работающими по принципу обратной связи. Патология любого звена (опухоли головного мозга, локализующиеся в гипофизе, гипоталамусе или сдавливающие эти две структурные области, заболевания яичников опухолевого и неопухолевого характера) ведет к выводу из строя всего каскада гормональных реакций, протекающих в норме. Щитовидная железа, гормоны коры надпочечников, быстрое изменение количества жировой ткани (резкое похудение или, наоборот, набор веса) также влияют на развитие нормального овуляторного цикла.
Еще одна причина – так называемое иммунологическое бесплодие. Когда иммунная система женщины реагирует на сперму партнера как на чужеродное и опасное для организма явление, начинается выработка антиспермальных антител, препятствующих оплодотворению.
Классификация женского бесплодия
Различают следующие типы женского бесплодия:
- Первичное – отсутствие беременности у половозрелой сексуально активной женщины, не пользующейся контрацептивами.
- Вторичное – бесплодие у женщины, у которой беременности ранее наступали.
Бесплодие считается психогенным при отсутствии других установленных причин, ведущих к отсутствию зачатия.
К одному из первых симптомов бесплодия можно отнести сбой менструального цикла: менструация может быть обильной или скудной, болезненной. В редких случаях кровянистые выделения наблюдаются более 30-45 дней, что свидетельствует о гормональной дисфункции.
Гирсутизм (избыточный рост волос в нежелательных зонах), угревая сыпь на теле, жирная кожа говорят о переизбытке в организме гормонов-андрогенов (мужских гормонов).
При наличии воспалительных заболеваний и инфекционных процессов женщины жалуются на неприятные выделения из половых путей, боли в животе, зуд и дискомфорт в наружных половых органах, иногда - повышение температуры тела.
Психологическими симптомами бесплодия принято считать тревожно-депрессивное состояние, синдром ожидание беременности, истероидные реакции, иногда прекращение менструации.
Диагностика и обследование при бесплодии
Так как наиболее частой причиной нарушения анатомической правильности проходимости половых путей у женщин является воспалительный процесс, то выявление возбудителя инфекции встает на первое место. Для этого исследуют мазки на микрофлору влагалища, назначают анализы, позволяющие выявить наличие инфекций, передающихся половым путем, различные урогенитальные скрининги с последующим контролем эффективности лечения (используется для подтверждения того, что терапия заболевания не ограничивается стиханием воспаления и переходом его в хроническую форму).
В норме влагалище у новорождённых девочек в первые часы жизни стерильно. К концу первых суток после рождения оно заселяется аэробными и факультативно-анаэробными микроорганизмами. Микрофлора влагалища здоровых женщин репродуктивного возраста включает широкий спектр микроаэрофилов, факульта.
Конечно, для того чтобы беременность прошла гладко и беспроблемно, стоит позаботиться о своем здоровье. Еще на этапе планирования важно посетить врача-гинеколога, сдать анализы и убедиться, что в организме нет инфекции, которая может стать причиной нарушения состояния плода, проблем с зачатием и вынашиванием. Однако, что делать в случае, когда беременность незапланированная, а при постановке на учет выявились половые инфекции, и представляет ли это опасность для матери и ребенка? В этом случае все будет зависеть от типа инфекции и степени, в которой был задет организм.

Половые инфекции
Как влияют половые инфекции во время беременности?
Сразу стоит отметить, что наиболее уязвимый период для плода – это первый триместр беременности. Серьезные инфекции, проявляющиеся на этом сроке, чаще всего приводят к гибели эмбриона. Это связано с тем, что заболевание вызывает нарушения в развитии беременности, а также препятствует нормальной работе плаценты и хориона. Половые инфекции на поздних сроках беременности не оказывают такого губительного действия, так как у плода уже произошла закладка всех органов. В этот период половые инфекции матери могут вызвать поражение у ребенка некоторых органов, стать причиной рождения ребенка с малым весом или недоношенного.
Заражение плода при наличии половой инфекции у беременной женщины происходит двумя путями:
- гематогенным, то есть через кровь по пути плацента-пуповина;
- восходящим путем, то есть через половые пути, плодные оболочки и околоплодные воды.
Виды половых инфекций, которые могут проявиться во время беременности
К наиболее распространенным половым инфекциям, которые выявляются у беременных женщин и могут передаваться от матери ребенку, относятся:
Хламидиоз
Обострение хламидиоза во время беременности может стать причиной осложнений. Особенно на ранних сроках, когда распространение хламидийной инфекции может привести к выкидышу. Восхождение заболевания в полость матки может спровоцировать преждевременные роды и раннее отхождение околоплодных вод. При инфицировании плода возможны такие осложнения как конъюнктивит, отит, фарингит или пневмония, которые диагностируются в первые часы после рождения ребенка.
Для лечения хламидиоза во время беременности используются антибиотики, которые несут немного рисков для плода. В эту группу относятся препараты, которые не проникают через плацентарный барьер. Для сведения рисков к минимуму антибиотикотерапия для беременной назначается короткими курсами, что позволяет избежать изменения обмена веществ в организме у женщины.
Вирус папилломы человека
Оптимально, если вирус паппиломы выявлен в организме еще до начала беременности. В этом случае врач может определить его активность и при необходимости назначить лечение. Ведь большинство противовирусных препаратов недопустимо применять в период вынашивания.
Гонорея
Выявленная гонорея при беременности требует срочной госпитализации женщины. При этом к лечению привлекаются специалисты из венерологических диспансеров. В случае острой гонореи при назначении антибиотикотерапии необходимо учитывать степени риска для плода. Кроме антибиотиков, стандартная программа лечения включает дезинтоксикационную терапию, прием витаминов, ангиопротекторов, гепатопротекторов. Также в комплексное лечение входит специфическая терапия, помогающая уничтожить возбудителя заболевания.
Нелеченная или поздно выявленная гонорея у беременной женщины несет в себе целую группу рисков: выкидыш, плацентарная недостаточность, хориоамнионит, гибель плода, послеродовые инфекции у ребенка.
Цитомегаловирус
Цитомегаловирус, активизировавшийся в организме беременной женщины, может привести к инфицированию плода, что, в свою очередь, может проявиться аномалиями в развитии или невынашиванием беременности. Инфицирование плода на поздних сроках беременности не влечет за собой пороков развития, однако может стать причиной врожденной цитомегалии или преждевременных родов.

Выявление гипатита B при беременности
Гепатит В
Анализ на гепатит В сегодня проводится для каждой беременной женщины. Это связано с тем, что это заболевание способно спровоцировать тяжелейшее поражение печени. При хронической форме гепатита В и наступлении цирроза беременность у женщины может вообще не наступить, так как в этом состоянии отмечается нарушении функции яичников.
При наличии у женщины гепатита В на первый план выходит необходимость ввести вакцину ребенку против этого заболевания в первые 12 часов после рождения.
Это помогает защитить малыша от инфекции. Ведь при прохождении ребенка через родовые пути риск его заражения гепатитом через кровь составляет 90%. Также заражение возможно при грудном вскармливании или через плаценту, однако в этих случая риск для малыша существенно ниже и составляет всего 2-10%. При своевременном введении вакцины и антител гепатит В у ребенка даже в случае проявления будет протекать в хронической форме и не будет нести риска для жизни.
Трихомониаз
При родах заражение ребенка трихомониазом происходит с большой долей вероятности, поэтому особенно важным является своевременность и эффективность лечения. Терапию начинают после 12-ой недели беременности с использование препаратов из группы имидазола. Для снижения рисков для плода эти препараты назначаются короткими курсами.
Генитальный герпес
Обострение скрытых инфекций, в том числе и генитального герпеса, во время беременности не редкость. Обычное носительство инфекции не несет в себе никаких рисков для женщины или плода, в то время как обострение заболевания с герпетическими высыпаниями на половых органах и на шейке матки может привести к инфицированию ребенка.
Особенно опасен генитальный герпес при первичном инфицировании во время беременности. В этом случае он может спровоцировать уродства, привести к выкидышу, появлению микроцефалии у плода, патологий сетчатки, сердечных пороков или врожденной вирусной пневмонии. Внутриутробное заражение генитальным герпесом может привести к ДЦП, врожденной слепоте, глухоте или эпилепсии.
Именно поэтому при планировании беременности необходимо пройти исследование на наличие антител к этому вирусу, что позволит выявить носительство и принять меры для профилактики обострения.
Половые инфекции во время беременности, видео
Врач-гинеколог Фролова Мария о половых инфекциях. Источник - Baby Lenta
Микробиоценоз половых путей женщин репродуктивного возраста. Сидорова И. С., Воробьев Д. А. Боровкова Е. И. // Акушерство и гинекология, -2005,- № 2.-С.7-10.
Особенности течения беременности и исходы родов при высоком риске перинатальной патологии. Урванцева Г.Г., Т. А. Обоскалова, В. С. Иванова, Ж. К. Егорова // Урал. мед. журн. - 2005. - № 4. С. 23-27.
Характеристика микрофлоры влагалища женщин в норме и патологии. Соловьева И. В. // Дис. канд. мед. наук. — Горький. - 1986. - С. 148.
Популярные вопросы
Здравствуйте! У меня инфекции половых путей, можно ли лечить это и каким образом? Здравствуйте! Прежде всего, Вам необходимо обратиться к врачу и провести обследование на выявление инфекционного фактора. Это позволит грамотно назначить основную терапию. В дополнение для улучшения и закрепления эффекта лечения можно будет в схему подключить гель Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день 7-10 дней.
Здравствуйте, скажите пожалуйста по всем инфекциям написано: не выявлено, а уреаплазма: 10*2.7. Норма ли это? Здравствуйте! Уреаплазмы относятся к инфекциям, передающимся половым путем. Микробное число может меняться при снижении иммунитета, а также инфицировать партнёра. Выявленная инфекция требует проведения лечения.
Здравствуйте. Я сдавала анализы на инфекции. Обнаружены: хламидия трахоматис, биовар u.urealyticum T960, биовар ureaplasma parvum, гарднерелла вагиналис, ВПЧ 16 генотип. За первый прием заплатила 3500 рублей. Чтобы назначили лечение, надо заново заплатить за прием около 2000. Возможности нет заново пойти на прием. Посоветуйте, пожалуйста, какое-нибудь лечение. Спасибо заранее. Здравствуйте! Вам необходимо повторно обратиться на прием к врачу для назначения лечения, потому что при составлении схемы и этапов терапии принимаются во внимание не только результаты анализов, но и данные осмотра с оценкой жалоб, распространенности и длительности заболевания.
Здравствуйте, я сдала мазок на впч и он оказался положительным, по типам 16 18 31 33 35 39 45 51 52 56 58 59 66 68. У меня есть эрозия, я ещё не рожала. Я очень переживаю теперь, скажите на сколько это опасно, это часто вызывает рак у женщин? Я сдавала мазок на онкоцитологию, он показал, что все в норме Здравствуйте! При наличии эрозии и ВПЧ онкотипов тактика зависит от ряда факторов: возраст, кольпоскопическая картина эрозии шейки матки, репродуктивные планы. Для уточнения рациональной тактики ведения Вам следует повторно обратиться к лечащему врачу. Риск перерождения эрозии при наличии ВПЧ высокий.
Читайте также:

