Почему резко увеличилось количество зараженных коронавирусом
Обновлено: 25.04.2024

Рост инфицированных коронавирусом в России среди молодых людей можно объяснить большим количеством тестов, которые не проводились ранее, потому что у молодежи болезнь может протекать бессимптомно, считает врач-вирусолог Евгения Селькова. Она также допустила, что причина может крыться в халатном отношении молодых людей к своему здоровью.
Замдиректора Московского научно-исследовательского института эпидемиологии и микробиологии им. Габричевского, врач-вирусолог Евгения Селькова допустила, что увеличение числа заболевших коронавирусом среди молодых людей можно объяснить большим количеством тестов, проводимых по всей стране.
К тому же она обратила внимание, что старшее поколение более дисциплинированное, оно ответственнее и бережнее относится к своему здоровью. По ее словам, пожилые люди стараются меньше выходить на улицу, самоизолируются, а молодежь нередко игнорирует рекомендации.
Влиять на ситуацию, по мнению вирусолога, может и образ жизни младшего поколения. Неправильное питание, курение, употребление алкоголя снижают иммунитет и способствуют развитию заболевания, особенно при несоблюдении карантина, констатировала специалист.
Вместе с тем она признала, что на данный момент нельзя дать однозначный ответ на вопрос о том, почему увеличилось количество заразившихся молодых людей. По ее словам, это станет понятно только после окончания пандемии.
Всего в столице было подтверждено 212 новых случаев. Из них 102 заболевших — в возрасте от 18 до 40 лет. Положительный тест на COVID-19 также сдали 17 детей.
Доля пожилых людей старше 65 лет среди заболевших коронавирусом при этом составляет 15%.
В оперативном штабе также сообщили, что в Москве среди пациентов, которые находятся на искусственной вентиляции легких из-за коронавирусной инфекции, почти 40% — люди моложе 40 лет.
С 30 марта в Москве и Подмосковье действует ожесточенный режим самоизоляции для всех жителей, независимо от возраста. Допускается совершение покупок в ближайшем магазине или аптеке, выгул домашних животных на расстоянии, не превышающем 100 метров от места проживания, а также вынос мусора. Покинуть дом также можно в случаях обращения за экстренной медицинской помощью или при прямой угрозе жизни и здоровью. Ездить на работу разрешается только тем, кто обязан находиться на рабочем месте.
В ближайшие дни выходить на улицу можно будет со специальным пропуском, который будет выдаваться в установленном правительством Москвы порядке.
При этом домашний режим самоизоляции не ограничивает права граждан приезжать в Москву или уезжать из города.

Профессор вирусологии Александр Чепурнов: пока рано говорить, что именно новая разновидность привела к вспышке, то есть распространилась по всей стране — это невероятно.
Нынешний прирост я отношу к совершенно другому: наложились определенные геоклиматические условия, которые дали толчок.
Мы подошли к тому сезонному моменту в климатическом отношении, который соответствует ускорению размножения вируса. В Европе это произошло раньше и уже свернулось.
Почему в этом году так, я, честно говоря, не очень понимаю — в 2020 году этот фактор сошел на нет в середине июня. То есть это связано не с тем, что мы перестали маски носить или ослабили эпидрежим, ведь мы уже месяца два с вами живем так и при этом у нас совершенно не менялся уровень прироста.
Завлабораторией биологии и индикации арбовирусов центра им. Гамалеи Александр Бутенко: это очень странно. В европейских странах, где ситуация была критической, уже идет значительный спад. Почему так разнятся показатели, понять невозможно. Можно объяснить снижением дисциплинарной ответственности за несоблюдение санитарно-эпидемиологических правил. Расслабились люди. И, конечно, тем, что слишком мало привитых людей. В Москве меньше 10%. С другой стороны, из-за того, что бессимптомные случаи преобладают, уже сформировался коллективный иммунитет — в некоторых областях — до 70%, в Москве — 50%.
— Можно сказать, что в России сейчас преобладает какой-то определенный штамм коронавируса?
Это своими руками взять и погасить действие вакцины на 20%. Индийский штамм, безусловно, пришел бы к нам, но намного медленнее — надо было изначально противостоять вот этой скорости, то есть любого индийца в Россию не пускать.
— Главврач больницы в Коммунарке Денис Проценко сообщил, что инкубационный период коронавируса сократился до четырех-пяти дней. Он также отметил, что некоторые пациенты перестали поддаваться стандартному лечению. С чем вы это связываете?
Бутенко: здесь сложно рассуждать, ведь весь вопрос в том, было ли подтверждение этиологическое. Нужно исследовать этих больных и определять, связано ли это с изменением варианта вируса, который циркулирует сейчас. Заявить можно все, что хочешь. Надо иметь для этого точные фактические обоснования. На одной клинической картине нельзя делать вывод. Все эти проявления могут быть связаны с индивидуальными особенностями организма, его иммунной системы.
Бутенко: есть целые группы людей, у которых есть противопоказания — их это не должно касаться. Наше руководство провозглашает, что принудительная вакцинация исключена. При этом главный санврач Москвы обязала организовать вакцинацию 60% работников сферы услуг — я считаю, что это правильно.
Опасные бессимптомники

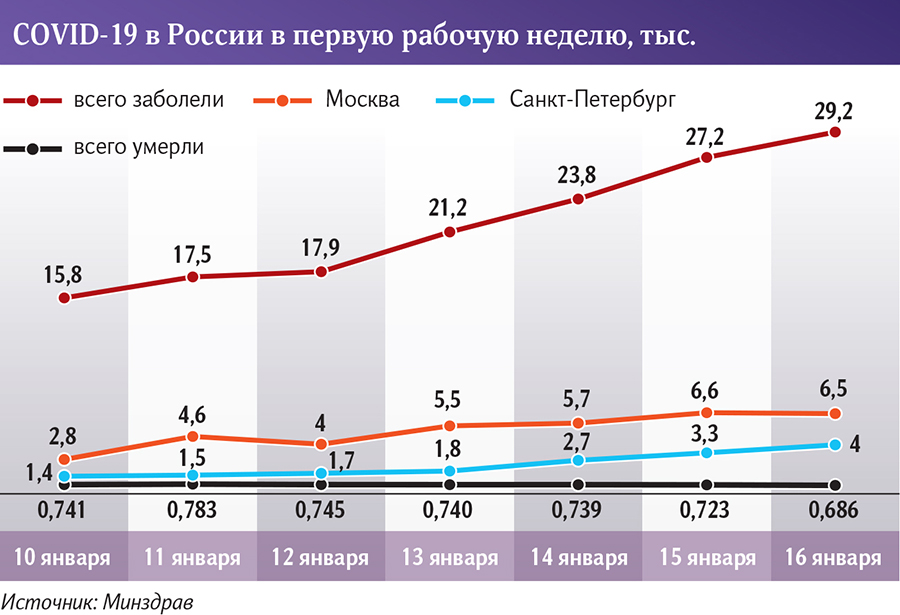
Cразу после завершения каникул показатели заболеваемости COVID-19 уверенно пошли вверх. Хотя в начале декабря цифры ежедневной динамики почти топтались на месте, а под Новый год и в праздники даже снижались. Так, 6 января оперштаб сообщил о 15 360 новых случаях заражения — это был минимум с начала 2021 года, но уже 16 января диагноз получили 29 230 жителей России.
Рекорд по числу заболевших поставила Северная столица. В Санкт-Петербурге, по данным на 16 января, появились 3958 новых больных — это региональный максимум с начала пандемии. При этом, судя по информации, размещенной на официальном сайте администрации города, уровень госпитализации остается прежним — порядка 300 человек в сутки.
Москва, напротив, 16 января показала незначительное снижение количества новых заболевших: 6480 в воскресенье после 6555 в субботу. Впрочем, в предыдущие сутки столица продемонстрировала скачок с 5712 случаев.
При этом доля заразившихся, которые переносят болезнь без симптомов, остается достаточно высокой — более 14%. Для сравнения: показатель составлял примерно 7% в конце декабря.

При этом в послепраздничную неделю ощутимо снижалась смертность. По данным на 14 января, скончались 739 человек, 15 января — 723, 16 января COVID-19 лишил жизни 686 россиян.
По мнению специалиста, показатель бессимптомности довольно ненадежен, поскольку даже при легком течении люди зачастую не только не обращаются к врачам, но даже не подозревают у себя наличие вируса и в результате не попадают в статистику.
— Официальные данные могут быть лишь вершиной айсберга, бессимптомных случаев может быть намного больше, — сказал Николай Дубинин. — Заболеваемость также недостаточно точный показатель. Гораздо важнее показатель смертности — его трудно скрыть, им трудно манипулировать. Эти цифры по России в последние полгода очень высокие, зашкаливали за тысячу в сутки. Сейчас показатель смертности снижается вследствие снижения заболеваемости, которое отмечалось до Нового года.
По данным исследовательского центра Джона Хопкинса, среднемировая летальность от COVID-19 составляет почти 1,7%, в России этот показатель близок к 3%.


Вирусологи не исключают роста заражений этим вариантом коронавируса в двух столицах, но не видят в этом повода для паники
— При более легком течении смертность может падать, но поскольку, судя по всему, этот штамм отличается более высокой заразностью, общая летальность будет выше, — не исключил Николай Дубинин. — Лица, переносящие болезнь без симптомов, особенно опасны для людей из групп риска, в частности, страдающих хроническими заболеваниями. В связи с этим было бы целесообразно ужесточить противоэпидемические меры.

— Мы уже выявили восемь носителей этого штамма только в нашем коллективе, но поскольку мы не имеем полномочий ставить диагноз, эти цифры в официальную статистику не попадают, — рассказал биолог.

Стереть до тапочек
Баранова: Совершенно точно, что молодых и детей болеет больше. Но это происходит потому, что индийский штамм, или дельта-вариант, как предлагает называть его ВОЗ, на 60 процентов более инфекционен, чем предыдущий.
Каждый заболевший вместо двух человек заражает, например, трех

Появление же новых симптомов с точки зрения вирусологии тоже вполне объяснимо. Например, показано, что при заражении индийским вариантом у пациентов иногда возникает гангрена. Когда в организме образуется крупный тромб, то орган, например нога, перестает кровоснабжаться и клетки начинают погибать — некроз. Это и сейчас достаточно редкое явление, однако в первую волну такого практически не наблюдалось.
Магистральный кровеносный сосуд — достаточно широкий. Чтобы его закупорить, необходимо большое количество тромбообразующего материала. При стандартном варианте вируса он просто не успевал в таком количестве наработаться. А при массированном производстве вирусных частиц у заболевших дельта-вариантом такое редко-редко, но все же бывает.
Есть ли информация о том, как болеют повторно ковидом: легче, тяжелее?
В мире статистика разная. Есть люди, которые сильнее болеют, есть которые слабее. Просто если организм человека был подорван за предыдущий раз, новая болезнь, напав на уже ослабленный организм, протекает более выраженно. То есть тяжесть заболевания объясняется не только свойствами самого вируса. Например, в первый раз у пациента уровень витамина D в организме был 50, а во второй раз — уже 18. Даже если вы перенесли болезнь с минимальными симптомами, то не стоит считать, что она прошла для вас совсем без потерь. Совершенно точно, что ваше здоровье в результате первого COVID-19 стало хуже, кто-то восстановился полностью, а кто-то не успел.
От чего это зависит?
Год назад, когда эпидемия еще только начиналась, я говорила, что для человечества решается очень серьезный вопрос сокращения общей продолжительности жизни.
В России практически нет доступной статистики о том, сколько вакцинированных заболевают. В США такие данные собираются?
Я думаю, сейчас можно говорить о том, что примерно три процента вакцинированных во всем мире на самом деле не имеют иммунной защиты.
Почему именно столько?
Это приблизительная экспертная оценка. К этой группе, допустим, могут относиться люди с некомпенсированным вторичным иммунодефицитом. С первичным иммунодефицитом, возникшим из-за каких-то генетических дефектов. Они менее склонны образовывать иммунный ответ на натуральную инфекцию или на прививку. В XVIII веке эти люди даже не дожили бы до взрослого возраста, став жертвой какой-то бактериальной инфекции, — в те времена умирали почти 50 процентов родившихся детей. То есть люди с первичным иммунодефицитом в процессе эволюционного отбора уходили из популяции. А сейчас они живут, потому что есть антибиотики. Такой человек способен пережить коронавирус, однако рассчитывать, что он приобретет стойкий иммунитет, — нельзя.
Есть большая группа пациентов с хроническими лейкозами. Они живут долго при соответствующем лечении. Вакцина для них рекомендована, но часто не приносит значимого результата. Да и при любых других опухолях после химиотерапии иммунная система уже не та. Плюс, многие люди постоянно принимают иммуносупрессанты — из-за волчанки, артрита, и так далее.
Другая группа — это пожилые. С возрастом качество иммунного ответа ухудшается. Да, есть исключения. Я видела анализы 92-летней женщины, она своими антителами может завалить пол-России. Но большинство, к сожалению, не такие.

Можно ли говорить о том, что прививка, хоть и полностью не защищает от заражения, зато предохраняет от тяжелых случаев и попадания в реанимацию?
Это относится к людям, которые провакцинировались и все же получили хоть какие-то антитела. Однако сомнений в том, что имеющие антительный ответ болеют легче, нет. Но в тех случаях, когда антител просто нет — извините. У этих пациентов точно такие же вероятности, как и у непривитых. Есть надежда на Т-клеточный ответ, но с ним остается много неясностей.
Учтите, что среди вакцинированных есть и те, у кого титры антител уже совсем упали. Официально по статусу они считаются провакцинированными, а в реальности их вакцина уже исчерпала свое защитное действие
При каком уровне антител человек может считать себя защищенным?
Достоверно мы не знаем, можно оценить лишь приблизительно. Сейчас подсчитали, что для нейтрализации индийского штамма коронавируса требуется примерно раз в восемь больше антител, чем для обезвреживания стандартного варианта. Если у кого-то, например, по тесту Architect-2 антител примерно 500-800 единиц, они ему помогут, но от заражения не защитят. Минимальное количество для нейтрализации вируса должно быть 1300-1500. Это мое весьма неточное, прикидочное мнение, основанное на нескольких случаях, когда кто-то провакцинировался и все же заболел.
Но кроме этого теста есть и другие измерители антител. Можно дать какую-то среднюю унифицированную цифру, которая бы подходила ко всем диагностическим системам?
Появляются ли какие-то рекомендации о том, как часто необходимо ревакцинироваться — раз в полгода, год?
Пока самое определенное, что могут сказать ученые, — это то, что ревакцинация будет регулярной. Какой подход будет к ревакцинации — сказать трудно, их несколько. Может, будут вводить какую-то смесь антигенов. Например, мРНК — это физический носитель. То есть можно посчитать эти молекулы в штуках. Значит, вполне возможно создать коктейль из мРНК: столько-то взять штук индийского варианта, столько-то британского и так далее.
Но, думаю, что до конца 2021 года появятся еще и другие штаммы коронавируса. Поэтому сейчас ученым не совсем понятно, за что хвататься, куда бежать. Ведь еще несколько месяцев назад мы все боялись британского варианта. Сейчас он практически никого не волнует, его вытеснил индийский. Думаю, что и в России в скором времени он будет преобладать.

Эффективность наудачу
Если ревакцинация нужна, то чем? Многие ученые, в том числе и вы, раньше не рекомендовали ревакцинироваться аденовирусными вакцинами. Сейчас ситуация изменилась?
Опасности в повторной вакцинации аденовирусными вакцинами я не вижу. Но вот эффективность будет зависеть от базового здоровья человека, от перенесенных каких-то других вирусных инфекций, да и от удачи тоже.
Однако для каждого отдельного человека история будет индивидуальная. Кто именно получит пользу и кто нет — заранее неизвестно. Нет у нас коммерческих тестов на иммунитет к аденовирусным векторам. Опять же нужно все рассматривать в контексте. Я уже говорила о том, что есть люди, у которых и после первой вакцинации иммунный ответ довольно слаб.
Почему ученых беспокоит ревакцинация только аденовирусными вакцинами? У препаратов мРНК — более обнадеживающая ситуация?
Потому что первые случаи использования у людей вакцин мРНК появились, только когда начались испытания препаратов Pfizer и Moderna. Сейчас у нас есть данные по дополнительной бустерной вакцинации этими препаратами. Вроде бы работает. Но точных данных нет. Хотя, думаю, с биологической точки зрения все должно быть нормально.
Платить за все
Какое влияние может оказать многократное воздействие прививки на человека?
До настоящего момента многократные прививки одним и тем же антигеном делали только детям. У них иммунная система незрелая, чтобы получить какой-то иммунный ответ, ее нужно несколько раз стимулировать.

А вот ежегодная повторная ревакцинация взрослых, у которых иммунная система по-другому работает, просто никогда не проводилась
Есть, конечно, ревакцинация по гриппу. Но она делалась либо инактивированными вакцинами, либо живыми. Да и штамм каждый год новый. То есть эти вакцины как бы повторяют натуральную инфекцию. А простудой мы можем болеть несколько раз в год — в этом ничего такого.
Условно говоря, после того как вы получили вакцину, вы примерно месяц будете немного более подвержены всем остальным заболеваниям, которые могут напасть снаружи или изнутри: ОРЗ, герпесу, чему-то еще. То есть организм будет слегка ослаблен.
Фото: Евгения Новоженина / Reuters
Когда мы что-то покупаем, то мы чем-то платим. Нельзя требовать от ученых, чтобы они сделали какую-то волшебную пилюлю, за которую мы ничем не будем платить. Не бывает таблеток без побочных эффектов.
Когда доза вируса увеличивается вдвое, то порог, при котором какие-то органы начинают разрушаться, естественно уменьшается
Если вирусных частиц стало в несколько раз больше, почему бы не увеличить дозировку препаратов?
Лекарств, направленных на сам вирус, у нас нет. Точнее есть, но они помогают только на ранних стадиях и то не особо. Возможно, если бы имелись классные противовирусные, то можно было бы попытаться так сделать.
Но сейчас реально помогают при коронавирусе глюкокортикостероиды и антикоагулянты, а также антицитокинные препараты, сбивающие цитокиновый шторм. Это называется стратегия отвлечения, в данном случае — отвлечения организма от угрожающего ему вируса. У опытных медсестер есть трюк. Когда ребенок не хочет укол, то медсестра может, например, дернуть его за ухо или за косичку. Пока ребенок будет изумляться и возмущаться, укола не заметит.
Препараты, применяемые при коронавирусе, действуют примерно так же. Но если в два раза увеличить дозу тех же кортикостероидов, то у девочки, которую таким способом дернут за косичку, голова может и оторваться.
Муки выбора
В непростых условиях, когда вирус постоянно меняется, и вакцины с трудом за ним поспевают, оправданно ли вообще говорить о коллективном иммунитете?
В России точно не оправданно. Потому что в России вакцинировано всего девять процентов населения. При условии, что вакцинированных много, количество иммунных людей растет. И вирусу, пусть он даже мутирует, становится труднее передаваться.
В США тоже непростая история с вакцинацией. Демократическое общество поощряет человека, чтобы он все время как бы сознательно делал выбор. Ну там, джинсы с пуговицами или на замке. Есть замечательный психолог Даниэль Канеман, который разработал поведенческую экономику и получил за это Нобелевскую премию. Непосредственно из его работ следует, что выбор — это плохо.
В Советском Союзе был выбор, что можно купить джинсы. Это значит, нужно было целый год работать, копить деньги, а потом на черном рынке постараться добыть эту вещь. И в этот момент уже было неважно, Levis это, Lee или Wrangler. Важен был сам по себе статусный предмет, который стоил, условно, как мотоцикл.

Фото: Sefa Karacan / Anadolu Agency via Getty Images
А сейчас вроде в голове пропечатано, что джинсы нужны. А их выбор — 500 тысяч видов. И вот, ходи по магазинам, рассматривай их. Потом купишь и начнешь страдать: эх, надо было другие брать, там посадка круче. Или дешевле на три рубля. Идем домой несчастные, усталые.
Но при этом у нас нет выбора пойти на работу в штанах или просто в одних трусах. Потому как если придешь просто в трусах, то все удивятся. А по вакцинам почему-то выбор такой: я подумаю над этим вопросом и решу не вакцинироваться. Хотя у человека реальных знаний и компетенций просто нет, чтобы принять такое решение грамотно. Но тем не менее он так поступает, потому что ему этот выбор кажется интереснее, заковыристее. Это ненаучное объяснение, но подобное мы постоянно наблюдаем сейчас в социуме.
Может, этот человек чем-то болеет и поэтому боится прививаться.
Просто многие ссылаются на растиражированное в СМИ интервью Нобелевского лауреата по медицине Люка Монтанье. У журналистов звучит, что якобы он сказал, что все вакцинированные должны умереть в течение двух лет. Во-первых, это некорректный перевод, он такого не произносил вообще. Во-вторых, он человек пожилой и добрый, и им антиваксеры пользуются как ширмой. В третьих, какие бы аргументы ни приводили другие специалисты — уже будет для публики неважно, потому что народу слова якобы Монтанье — уже зашли.
Но, ребята, сегодня вакцинированных на земном шаре 1,5 миллиарда. Если в ближайшие два года эти люди, в числе которых и я, погибнут, то улицы завалит горами трупов. Они будут разлагаться и страшно вонять. И вашей основной задачей станет убежать куда-то, остаться в живых и что-то поесть. Про вакцину вы вообще думать забудете, у вас будут совсем другие задачи.
Так вот — я вам гарантирую — такой ужасной картины точно не будет. Вредные мысли из головы антиваксерам придется выкинуть, и сделать выбор, причем единственно верный. Вакцинный выбор — это не между двумя парами джинсов. Это выбор — в штанах пойти на работу или без них.

Повторные заражения
Анча Баранова: В странах, где имеется выраженная сезонность климата, пик заболеваемости острыми респираторными инфекциями выпадает на осень-зиму. Так происходит с гриппом, ОРВИ, так же случилось и с коронавирусом. Летом, когда было жарко и сухо, в России передача вируса немного притихла. Сейчас опять начала расти.

Но говорить про вторую волну не совсем правильно. У нас ведь заболеваемость ковидом до нуля не прекратилась. Даже в период затишья в России был большой хвост заболевших ежедневно. Поэтому корректнее говорить о подъеме заболеваемости.
Если сейчас для вируса сезон, самое благоприятное время, значит ли это, что он агрессивнее, что тяжелых больных будет больше?
Многие врачи говорят, что такие случаи крайне редки. Известно ли, от чего зависит повторное заражение? Ему подвержены все переболевшие или есть какие-то группы риска?
Просто сейчас у нас критерии для регистрации повторных инфекций очень жесткие. Первый случай заражения должен быть не просто подтвержден тестами — вирус должен быть секвенирован. Если этот человек повторно заболел, то второй вирус тоже должен быть секвенирован. И эти две нуклеотидные последовательности вируса нужно сравнить и показать, что они разные, то есть что второе заболевание — это не продолжение первого.
Но ведь у большинства людей вирус не секвенирован. Это делается примерно у одного из десяти тысяч. А без этой процедуры невозможно доказать, что была повторная инфекция. Только лишь тестами ПЦР это не доказывается, так как результаты могут быть и ложноположительными, и ложноотрицательными.
Сейчас обсуждается новость из Голландии: от ковида умерла женщина после повторного заражения. Это позиционируется как первая смерть среди реинфицированных. Правда, пациентка болела еще и лейкозом. Но можно ли сказать, что повторные заражения более опасны?
В США, например, был другой случай, когда пожилой человек легче перенес повторное заболевание ковидом. В Сингапуре официально зафиксировано реинфицирование без симптомов.

Для пациентки в Нидерландах изначально лейкоз служил отягчающим фактором. Даже при первом заражении ковидом лейкоз ко всем рискам погибнуть добавлял еще 30 процентов. Только на основании голландского случая нельзя делать вывод, что повторное инфицирование переносится более тяжело.
Нужна статистика о том, как протекает вторичное инфицирование, только тогда ученые смогут что-то сказать. Я думаю, что за осенний сезон у нас появятся такие данные.
Есть какой-то минимальный срок, когда выздоровевшие от ковида точно могут не опасаться снова заболеть?
У семи-восьми процентов их вообще не было выявлено. Примерно у 14 процентов из этой группы обнаружен высокий уровень антител или даже супервысокий. У большинства же титры антител оказались средними, а еще у 15-20 процентов антитела хоть были, но, прямо скажем, маловато. Среди тех, кто переболел, но не получил никакого иммунитета, молодых гораздо больше, чем пожилых. Через месяц ученые снова замерили уровень антител у этих же пациентов и обнаружили, что у многих он быстро падает.
Но с другой стороны, сходным образом проведенные измерения посткоронавирусного иммунитета в Исландии показали устойчивость уровня антител на сроках три месяца и дольше. Пока неясно с чем связана такая разница: штаммами вируса, методологией или этническими характеристиками пациентов. Хорошо бы штаммами вируса.
Опасные мутации
Ученые говорят, что вирус постоянно мутирует, в разных странах — разные штаммы. Уже скоро год будет, как мы живем с SARS-CoV-2. Его свойства за это время как-то поменялись?
Чего-то кардинально нового с ним не произошло, но стало больше обеспокоенности в связи с ростом его инфекционности. То есть вирус в среднем от одного зараженного стал передаваться большему числу людей, чем было в начале. Это, конечно, нехорошо. Но, может быть, новая мутация вируса d614g не только более инфекционна, но и вызовет более сильный иммунный ответ.
Также ученых беспокоят мутации вируса в связи с будущими вакцинами. Если мутации возникнут в том месте белка, на которые выработались антитела, то в лучшем случае вакцина окажется неэффективной. А в худшем может осложнить патогенез
Но про эту вероятность все знают и внимательно следят. Пока реальных данных о том, что мутации могут повлиять на вакцины, нет. Собственно, у нас пока нет данных об эффективности ни одного вакцинного препарата.
Почему при контакте с вирусом кто-то заболевает, а кто-то нет?
Люди разные, у всех разный иммунитет. Меня все спрашивают: а можно ли сдать какие-то анализы и выяснить, как подействует ковид? Но реально такого анализа нет. Есть некоторая степень угадайки. Многое зависит от поведения человека, а вовсе не от его иммунитета. Условно говоря, кто беднее — больше предрасположен к вирусу. Это просто потому, что богатые лучше изолируются.
Только из-за этого?
Да, потому что у бедного нет выбора. У него, например, работа, несовместимая с удаленкой, а у богатого — совместимая. В Вирджинии, где я живу, десять процентов населения штата составляют латиноамериканцы, а среди заболевших их целых 40 процентов. Латиноамериканцы живут большими семьями, и если кто-то заболел, то заражает большее число своих родственников, чем представители других национальностей.
Фото: NIAID-RML / Reuters
Часто бывает, что в одной семье муж болеет, а жена — нет. Или родители заболели, а дети — здоровы. С чем это связано?
Это зависит от того, с какими инфекциями в прошлом встречались люди. Может, у человека активирован клеточный иммунитет из-за другой вялотекущей инфекции, но с коронавирусом это тоже помогает бороться. Но, опять же, нет такого исследования, которое бы сказало: вот ты в легкой форме болезнь перенесешь, а ты окажешься в реанимации. У нас есть некоторые тесты, но они работают лишь отчасти.
Например, совсем недавно вышли две научные работы, проведенные под эгидой Национального института здоровья США. В обеих ученые исследовали больных, которые перенесли ковид тяжело. Эту группу очистили от тех, у кого были отягчающие заболевания — например, сахарный диабет, ожирение, что-то еще. То есть они старались отбирать для исследования пациентов не старше 50 лет, никогда не жаловавшихся на здоровье, но почему-то тяжело перенесших ковид. Некоторые из них даже умерли. У этих пациентов секвенировали геном. Выяснилось, что у трех с половиной процентов из них нарушена работа генов, ответственных за выработку интерферонов первого типа.
Сейчас как можно поступить? Есть люди, у которых есть геномный сиквенс, сделанный ранее по какой-то иной причине. Можно взять этот сиквенс и под фонарем посмотреть именно те гены, о которых речь, — в научной работе они перечислены. Если там найдутся мутации, то таким людям нужно просто сидеть и не высовываться — для них коронавирус весьма опасен.
И вторая работа рассказывает нам, что среди тяжело болевших ковидом есть люди, организм которых производит антитела на интерфероны — защитный белок, вырабатываемый организмом для борьбы с вирусом. В популяции больных с тяжелой формой ковида таких примерно 13 процентов. Это огромная цифра. Можно порекомендовать людям, особенно мужчинам (у них это встречается гораздо чаще), сделать тест на антитела к интерферону. При их наличии также рекомендован жесткий карантин.
А из-за чего вырабатываются антитела к интерферонам? Тоже генетический сбой?
Как правило, это происходит у пациентов, когда-то получавших терапию интерферонами. Она обычно назначается при гепатите С и рассеянном склерозе.
Не исключено, что такие антитела могут вырабатываться у любителей иммуномодуляторов. Если человек с целью укрепления иммунитета начинает по любому поводу капать в нос интерферон или кушать реально работающий стимулятор иммунитета, это приводит к повышенной выработке интерферонов в организме. Соответственно, могут возникать антитела.
Есть много работ о взаимосвязи дисбаланса микробиоты кишечника и тем, как часто человек пил антибиотики. Уверена, что в будущем появятся исследования о том, сколько раз мы ели иммуномодуляторы, а в итоге все закончилось тяжелой вирусной инфекцией. Поэтому я еще раз подчеркну: пить все подряд иммуномодулирующие средства — не очень хорошая идея.
Правда ли, что у аллергиков меньший риск заболеть или тяжело перенести эту инфекцию, так как аллергия — это слишком сильно работающий иммунитет?
Не совсем. У аллергиков производятся антитела, да не те. От ковида они, к сожалению, не помогут.
Туман в голове
В изоляции — локдауне есть смысл?
Конечно. У нас сейчас надежда на вакцину, но ведь ее пока нет. Точнее, широким массам она недоступна. Самая лучшая тактика борьбы с коронавирусом — уклониться от него. Есть люди, переживающие ковид без последствий. Но есть и те, кто вроде бы выжил, но их организм получил повреждения, и они сейчас много чего не могут. Так что лучше в эту лотерею не играть. Главная задача — выиграть время. Если и заболеть, то как можно позже, три месяца потянуть, шесть — уже хорошо.
Заразившиеся коронавирусом в июне уже немного выиграли по сравнению с теми, кто заболел в марте. А в январе-феврале, возможно, у нас появится еще более широкое поле для маневра, чем сейчас
Может быть, конвалесцентной сыворотки [препарата из крови переболевших, в которой содержатся антитела] напасут столько, что переливать будут всем подряд.
Фото: Maxim Shemetov / Reuters
Но ведь прямых лекарств от вируса до сих пор нет. Мы по-прежнему лечим симптомы.
А мы и будем лечить симптомы еще долго. Есть прямое лекарство от вируса гепатита С, существует антиретровирусная терапия ВИЧ — она полностью ВИЧ не убивает, но доводит его количество в организме до нуля. Однако на разработку и тех, и других препаратов ушло 20 лет напряженной работы. Вакцину еще можно сделать быстрее, так как принципы изготовления можно перенести с одного вируса на другой. Если, к примеру, сделаем пять вакцин, то шестая по накатанной дорожке пойдет гораздо легче.
Но со специфическими лекарствами так не получится. Сейчас роются в старых противовирусных средствах. Ремдесивир и фавипиравир — это препараты, созданные когда-то против вируса Эболы. Их теперь применяют в лечении ковида. Были испытаны препараты от ВИЧ, однако доказано, что на патогенез они практически не влияют, побочки немаленькие, стоят дорого. Теперь их уже не используют при ковиде.
Про ремдесивир и фавипиравир говорят примерно то же самое: бесполезны, но стоят как чугунный мост.
У этих препаратов схожий механизм действия. Они нарушают работу вирусной полимеразы. В результате репликация [размножение] вируса портится. Отличие в том, что ремдесивир — инъекционный, внутривенный, а фавипиравир сделан в таблетках. Конечно, препараты — не волшебная палочка. Они не спасают, но помогают быстрее выйти из болезни. Да — выживаемость остается такой же. Но выживаемость — это не главное. Человек, мозг которого находился в гипоксии [кислородное голодание] пять дней, гораздо лучше восстановится, чем тот, у кого симптомы продолжались восемь дней.
Нет, скорее снижение когнитивных функций. Человек вдруг начинает плохо соображать. Живете вы в своем районе сто лет, все вокруг знаете: там — магазин, здесь — ремонтная мастерская, чуть дальше — школа. Вы с закрытыми глазами могли все найти. Просидели с коронавирусом, и эта ментальная карта стерлась. Чтобы пойти за картошкой, вам нужно прокладывать маршрут по навигатору.
В статье рассказывается о молодой, но опытной медсестре. Она после выздоровления от ковида вышла на работу и многое не помнит. У медиков есть свой сленг. Допустим, говорит ей врач: сделай анализ CITO. Это означает — сделай быстро, срочно. Она всю жизнь пользовалась этим словом, а сейчас не понимает, что ей доктор говорит, то есть практически стала профнепригодной.

Или, допустим, у кого-то всегда уходило пять минут на ответ по имейлу. А после коронавируса он делает это уже за десять минут, потому что концентрация падает, трудно писать. А это значит, что люди, чтобы показать работодателю, что они такие же эффективные, как раньше, будут работать не по восемь часов, а по шестнадцать. То есть у вируса много последствий, невидимых глазу. Возможно, не обо всех мы еще знаем.
До сих пор спорят о том, насколько хороша или плоха шведская модель, где жесткого карантина не было. Они сделали ставку на то, что все переболеют и приобретут иммунитет.
Это точно плохо. Понятно, что шведы пролетели с коллективным иммунитетом. Цифра 15 процентов, достигнутая шведами, — довольно вялая. Смертность у них при этом намного выше, чем в соседних странах. По последним взвешенным оценкам шведская модель привела к плохим последствиям, почти катастрофическим.
Но если ставить это в перспективу, то самый большой вред, который был нанесен шведской моделью, — это то, что у нас до сих пор разные граждане все время цитируют опыт Швеции как положительный. В сети ходит так называемое заявление бельгийских медиков о вреде всех карантинных ограничений и требовании все это отменить.
Недавно появилась декларация ученых Гарвардского и Оксфордского университетов, там примерно то же самое, но более умеренные призывы. Делается упор на психическое здоровье граждан и на то, что старики очень сильно пострадают от карантина. А многие пожилые согласны подвергнуть себя риску заболеть, даже с угрозой умереть, чем сидеть в полной изоляции.
Все эти письма написаны грамотно, хорошим стилем. Письмо бельгийских медиков вообще переведено на множество языков, размещено на специально созданном сайте. Без поддержки каких-то внешних денег, мне кажется, такое никогда не сделаешь. На спонтанный порыв конкретных врачей это никак не похоже.
Намекаете, что за этими открытыми письмами может стоять какой-то бизнес или государства, страдающие от экономических проблем?
Я не говорю, что это заговор, но настолько самоорганизоваться для профессионально написанного и многими прочитанного открытого письма очень трудно. В обществе же действительно разные интересы, часто противоположные.

Фото: Brendan McDermid / Reuters
Появлялись дискуссии и о том, что для государства даже хорошо, если произойдет естественное уменьшение расходов на пожилых.
Они и раньше шли, задолго до ковида. Где-то года два назад в Washington Post вышла статья с тезисами: давайте сделаем страховую медицину таким образом, что лекарства будут распределяться в соответствии с группами населения. Грубо говоря, если человек заболел раком в 20 лет и выздоровел, он сможет еще лет 40 работать — то есть обществу выгодно его лечить. А если ему 70 — зачем его лечить, он не работает, пользы не приносит. В зависимости от возраста при одном и том же заболевании предлагались разные модели лечения. Пенсионерам давать условный парацетамол, а молодым — высокотехнологичные препараты, чтобы они выжили. Если пенсионеры выкарабкаются — замечательно. Нет — ничего страшного.
Это была полемическая статья — так сказать, затравка для общественного обсуждения. Никто не писал, что так точно будет. Коронавирус же перевел все это из теоретической области в практическую.
Да, есть эксперты, которые потирают руки и говорят: у нас тяжелый кризис, потому что на общество большая нагрузка из-за увеличения доли пожилых. Но пришел вирус, стариков поубивает, и всем будет классно. Логика в этом есть. Но разве это хорошо? Кроме экономики есть еще и этика.
Официально политика практически всех государств все же остается социальной: спасаем всех.
Это значит, что все еще не совсем сошли с ума. Тут ведь еще есть аспект. Среди тех людей, которые говорят, что пусть пенсионеры сдохнут, есть и пожилые. И можно подумать, что они так альтруистично говорят о себе, а вовсе не о других. Но это на самом деле не так. Потому что те люди, которые делают эти заявления, легко пересидят ковид. Это люди из верхних слоев общества, на них эта игра не особо распространяется. Ведь у человека с ресурсами всегда больше свобода маневра, чем у человека без ресурсов.
В обществе накопилась какая-то усталость от всего этого. Летом нам говорили, что коронавирус побежден, а тут вдруг — все сначала.
Конечно, люди устают. Тяжелые карантинные меры человеку трудно поддерживать, и он уже начинает искать себе оправдание, чтобы это можно было обойти.
Большинство людей, особенно те, у кого слабые симптомы, не идут сдавать анализ. И могут даже с какими-то симптомами ходить на работу. Просто считается, что при гриппе так можно делать, в нашей культуре это было нормально, все так поступали. А при коронавирусе вдруг оказалось, что нельзя
Вакцинный ответ
Что с вакцинами сейчас, какие разработки считаются передовыми?
Но эти вакцины вряд ли станут доступными для всех, прежде всего потому, что они вряд ли будут дешевыми. Кроме того, у них есть проблема с транспортировкой: препарат необходимо хранить при температуре минус 70 градусов Цельсия, иначе он теряет эффективность. Производители сейчас изо всех сил поднимают температурную планку до минус 20, но это тоже многовато. Понятно, что в деревню Зюзино вы эту вакцину вряд ли доставите.
Я уверена, что вакцина института Гамалеи — рабочая, насколько — это предстоит выяснить. Как я уже говорила, пока неясно, возможны ли осложнения в виде усиления вирусной инфекции у отдельных людей, которым не повезло, и они подхватили мутировавший вирус. Четко сегодня ответить на этот вопрос невозможно, так как эти сведения можно получить только по итогам испытаний препарата в третьей фазе. Ни одна из вакцин этот этап пока не преодолела. А по большому счету однозначные выводы можно будет сделать лишь из пострегистрационных исследований, которые будут идти последующие лет десять.
Пептидная вакцина — довольно передовая концепция. Но по длительности иммунного ответа, боюсь, что до мРНК-вакцин она все равно не дотянет. То есть иммунитет будет не на всю жизнь, а на сезон-два.
Правда ли, что вакцина от гриппа, в отсутствие антиковидной, может защитить и от коронавируса?
И нужно иметь в виду, что этот эффект у пожилых не так заметен, как у молодых. Для тех, кто вакцинируется от гриппа каждый год, такая кросс-протекция тоже менее выражена. Поэтому если вы долго не делали противогриппозную прививку, а сейчас в связи с ковидом вдруг решили защититься, то именно в этом году ее эффект у вас будет на пять-десять процентов сильнее, чем в среднем по популяции.
Читайте также:

