Разрешенные противовирусные препараты в сша
Обновлено: 25.04.2024
Острые респираторные инфекции (ОРВИ) являются наиболее распространенными среди всех инфекционных заболеваний. На долю ОРВИ, а также гриппа приходится не менее 70% инфекционных заболеваний. В России ежегодно регистрируется около
Острые респираторные инфекции (ОРВИ) являются наиболее распространенными среди всех инфекционных заболеваний. На долю ОРВИ, а также гриппа приходится не менее 70% инфекционных заболеваний. В России ежегодно регистрируется около 50 млн инфекционных заболеваний, из которых до 90% случаев приходится на ОРВИ и грипп.
Почти 90% населения как минимум один раз в году переносят одну из респираторных инфекций вирусной этиологии, что в целом предопределяет высокую заболеваемость и даже влияет на показатель смертности [2].
Столь высокая частота заболеваний респираторного тракта объясняется многообразием этиологических факторов (вирусы гриппа, парагриппа, аденовирусы, риновирусы, реовирусы, респираторно-синцитиальные (РС) вирусы, микоплазмы, хламидии, бактериальные агенты), а также легкостью передачи возбудителя и высокой изменчивостью вирусов.
Дифференциальная диагностика гриппа и ОРВИ затруднена из-за сходства клинической картины этих заболеваний, но вполне возможна. Основными отличиями можно считать начальные признаки заболевания, симптомы интоксикации, характер катаральных явлений и лихорадки, тип развивающихся осложнений и др. Клинический диагноз, подтвержденный данными лабораторных анализов, и определяет выбор терапии.
Клиническая картина ОРВИ и гриппа зависит от вируса-возбудителя (см. таблицу).
Следует отметить, что осложнения при ОРВИ, особенно в период эпидемии, регистрируются в 20–30% случаев. Основными причинами осложнений являются нарушения иммунной защиты, приводящие к длительной недостаточности в работе иммунной системы. Снижение антибактериальной резистентности организма приводит к затяжным периодам реконвалесценции и обусловливает возможность осложнений в течение длительного времени. Особое место среди осложнений занимает так называемый синдром послевирусной астении (СПА), который может развиваться у 65% больных в течение 1 мес от начала заболевания. Ведущими симптомами СПА являются усталость, эмоциональные нарушения и различные психические расстройства.
Круг препаратов, используемых при лечении ОРВИ и гриппа, широк и разнообразен. Он включает живые и инактивированные вакцины, химиопрепараты этиотропного действия, а также средства, применяющиеся для иммунокорригирующей и патогенетической терапии.
Тем не менее течение гриппа и других ОРВИ по-прежнему плохо поддается контролю. Это связано не только с полиэтиологичностью данных заболеваний, но и с уникальной изменчивостью вирусов и глобальным характером эпидемий. Распространение ОРВИ в значительной степени зависит от экологической, социально-экономической ситуации, наличия у пациентов аллергических заболеваний и ряда других факторов.
Противовирусные препараты
Химиопрепараты
Механизм действия этой группы препаратов основан на избирательном подавлении отдельных звеньев репродукции вирусов, без нарушения жизнедеятельности клетки макроорганизма. При респираторных инфекциях используются две группы препаратов — блокаторы М2-каналов и ингибиторы нейроаминидазы, а также рибавирин, активный против РС-вируса.
Блокаторы М2-каналов
В 1961 г. был синтезирован симметричный амин — амантадин, а затем и ряд его производных (римантадин, мидантан, дейтифорин). В нашей стране получил широкое применение римантадин, который используется для лечения и профилактики гриппа, вызванного вирусом типа А. Эффективность этого средства составляет 70–90%.
Противовирусный эффект реализуется путем блокирования особых ионных каналов (М2) вируса, что сопровождается нарушением его способности проникать в клетки и высвобождать рибонуклеопротеид. Тем самым ингибируется важнейшая стадия репликации вирусов. Примерно в 30% случаев может развиваться резистентность к римантадину [6].
Римантадин выпускается в форме ремантадина в таблетках по 50 мг и сиропа для детей от 1 до 7 лет альгирем—2 мг/мл. С лечебной целью препарат назначается с момента регистрации первых симптомов. Длительность терапии не должна превышать 5 дней во избежание появления резистентных форм вируса. Профилактически римантадин необходимо принимать не менее 2 нед.
Ингибиторы нейроаминидазы
Препараты этой группы эффективны не только против вирусов гриппа типа А, но и против вирусов типа В.
Нейроаминидаза (сиалидаза) — один из ключевых ферментов, участвующих в репликации вирусов гриппа. При ингибировании нейроаминидазы нарушается способность вирусов проникать в здоровые клетки, снижается их устойчивость к защитному действию секрета дыхательных путей и таким образом тормозится дальнейшее распространение вируса в организме. Ингибиторы нейроаминидазы способны уменьшать продукцию цитокинов (ИЛ-1 и фактора некроза опухоли), препятствуя развитию местной воспалительной реакции и ослабляя такие системные проявления вирусной инфекции, как лихорадка, боли в мышцах и суставах, потеря аппетита [7].
Предварительные исследования показали, что эффективность такого ингибитора в качестве профилактического средства составляет 70–80%. Прием этих препаратов позволяет сократить длительность болезни на 1–1,5 дней (если препарат начать принимать не позднее, чем через 36–48 ч с момента появления первых симптомов). В начале заболевания и на ранних его стадиях средняя продолжительность репликации вируса сокращается в среднем на 3 дня, а число тяжелых форм ОРВИ и гриппа, характеризующихся повышенной температурой, — на 85%. Препараты не оказывают вредного воздействия на центральную нервную систему. Однако следует отметить, что далеко не всегда представляется возможность их применения в первые 48 ч: из-за сложностей, связанных с дифференциальной диагностикой гриппа и других ОРВИ.
Представителями ингибиторов нейроаминидазы являются озельтамивир и занамивир.
Озельтамивир (тамифлю) назначается по 75–150 мг 2 раза в день в течение 5 дней. Для профилактики — по 75 мг 1 или 2 раза в день в течение 4–6 нед. У пациентов с клиренсом креатинина менее 30 мл/мин доза снижается в 2 раза.
Занамивир (реленца) является структурным аналогом сиаловой кислоты — естественного субстрата нейроаминидазы вирусов гриппа — и, следовательно, обладает способностью конкурировать с ней за связывание с активным центром. Ингалируется с помощью специального устройства — дискхалера. С лечебной целью назначается по 10 мг 2 раза в день (с интервалом 12 ч) в течение 5 дней, для профилактики — по 10 мг 1 раз в день в течение 4–6 нед. Ингаляционный способ введения имеет преимущество, так как обеспечивает достаточно быстрый противовирусный эффект в зоне первичного очага инфекции.
Побочные реакции данной группы препаратов составляют не более 1,5% случаев. Чаще всего это головная боль, головокружение, тошнота, диарея, явления синусита. У пациентов с обструктивными бронхолегочными заболеваниями возможно развитие бронхоспазма.
Препараты, активные против других вирусов
Рибавирин (виразол, ребетол), действующий на многие РНК- и ДНК-содержащие вирусы, в аэрозольной лекарственной форме используется при лечении инфекций, вызванных РС-вирусом. Предполагается, что препарат ингибирует ранние этапы вирусной транскрипции, нарушая синтез рибонуклеопротеидов, информационной РНК, блокируя РНК-полимеразу. Применяется ингаляторно с помощью небулайзера только в условиях стационара.
При приеме рибавирина могут отмечаться бронхоспазм, сыпь, раздражение глаз, причем не только у пациентов, но и у медперсонала. В редких случаях наблюдаются лейкопения, бессонница, раздражительность. Существует риск кристаллизации препарата в дыхательных путях и интубационных трубках. Обладает тератогенным действием.
Перспективным противовирусным препаратом является недавно разработанный в США пленоконарил. В исследованиях in vitro и в экспериментах на животных выявлена его активность против энтеровирусов и риновирусов. Данные первых плацебо-контролируемых исследований свидетельствуют об эффективности препарата при респираторных инфекциях и энтеровирусном менингите [8].
В России применяются оригинальные противовирусные препараты, созданные на основе отечественных разработок. Наиболее широко известный из них — арбидол. Он оказывает ингибирующее действие на вирусы гриппа типа А и В и другие респираторные вирусы, механизм которых до конца не выяснен. Предполагают, что подобное воздействие связано и с интерферониндуцирующими и с иммуномодулирующими свойствами препарата. В частности, арбидол стимулирует активность фагоцитарных клеток. Выпускается в таблетках по 0,1 г. В лечебных целях назначается по 0,2 г 3–4 раза в день в течение 3–5 дней. С профилактической целью применяется по 0,2 г/сут в течение 10–14 дней.
Интерфероны
Интерфероны (ИФН) относятся к числу регуляторов иммуногенеза. Они продуцируются различными клетками и не только реализуют противовирусный ответ, но и регулируют иммунологические реакции. Основные эффекты интерферонов можно подразделить на антивирусные, антимикробные, антипролиферативные, иммуномодулирующие и радиопротективные.
Несмотря на разнообразие генетического материала вирусов, ИФН подавляют их репродукцию на стадии, обязательной для всех вирусов: они блокируют начало трансляции, т. е. синтез вирусспецифических белков. Этим можно объяснить универсальность антивирусного действия интерферона. Под воздействием интерферона в организме усиливается активность естественных киллеров, Т-хелперов, цитотоксических Т-лимфоцитов, фагоцитарная активность, интенсивность дифференцировки В-лимфоцитов, экспрессия антигенов МНС I и II типа [1].
Для лечения вирусных инфекций применяются α- и β-интерфероны. Хороший эффект при лечении дает комбинированное применение химиопрепаратов и препаратов ИФН.
β-интерферон (бетаферон) выпускается в форме порошка, во флаконах, содержащих по 9,5 млн ЕД ИФН. При гриппе его закапывают или распыляют в носовые ходы не менее 4–5 раз в сутки [2].
Человеческий лейкоцитарный интерферон представляет собой смесь интерферонов, синтезируемых лейкоцитами донорской крови в ответ на воздействие вирусного индуктора. Препарат вводят ингаляторно или закапывают в носовые ходы водный раствор, приготавливаемый из сухого вещества в ампуле или флаконе.
Виферон — рекомбинантный интерферон-α 2b — выпускается в форме ректальных свечей и применяется при лечении ОРВИ и гриппа. Повреждение клеточных мембран, наблюдаемое в ходе развития инфекционного процесса, является причиной снижения противовирусной активности интерферона. Токоферола ацетат и аскорбиновая кислота, входящие в состав виферона, являются мембраностабилизирующими компонентами, антиоксидантами, в сочетании с которыми противовирусная активность рекомбинантного интерферона-α 2b возрастает в 10–14 раз [1].
Особенности введения лекарственной формы обеспечивают длительную циркуляцию в крови интерферона-α 2b.
Препарат применяется как у новорожденных детей, так и у взрослых больных при ОРВИ и гриппе в возрастных дозировках. Детям до 7 лет назначается виферон-1, детям старше 7 лет и взрослым — виферон-2.
Индукторы интерферона
Амиксин — низкомолекулярный синтетический индуктор эндогенного интерферона ароматического ряда, относящийся к классу флуоренонов. Основными структурами, продуцирующими интерферон в ответ на введение амиксина, являются клетки эпителия кишечника, гепатоциты, Т-лимфоциты, гранулоциты. В лейкоцитах человека амиксин индуцирует образование интерферона, уровень в крови которого составляет 250 ЕД/мл. После приема амиксина внутрь максимум интерферона у человека определяется последовательно в кишечнике, печени, крови через 4–24 ч [2].
При лечении гриппа и ОРВИ амиксин назначается в первые часы заболевания, на курс достаточно 5–6 таблеток. С целью профилактики назначается 1 раз в неделю в течение 4–6 нед.
Циклоферон является низкомолекулярным индуктором ИФН-α , что определяет широкий спектр его биологической активности. Он быстро проникает в клетки, накапливаясь в ядре и цитоплазме. Циклоферон интеркалирует ДНК клетки, с чем связан механизм его интерферониндуцирующей активности [3].
Циклоферон быстро проникает в кровь. Отмечается низкое связывание его с белками крови и в то же время широкое распространение в различных органах, тканях, биологических жидкостях организма.
Ввиду того что циклоферон является низкомолекулярным препаратом, он легко преодолевает гематоэнцефалический барьер, вызывая образование ИФН в мозге. Циклоферон быстро выводится из организма: 99% введенного препарата элиминируется почками в неизмененном виде в течение 24 ч.
Циклоферон хорошо переносится больными и назначается с первого дня от начала заболевания в виде таблетированной формы или парентерально [4].
Ридостин — высокомолекулярный индуктор ИФН природного происхождения. Ридостин представляет собой двуспиральную РНК, полученную из лизата киллерных дрожжей Saccharamyces cervisiae.
Системное введение ридостина стимулирует продукцию раннего ИФН. Максимальное накопление ИФН в сыворотке отмечается через 6–8 ч после инъекции; через 24 ч в кровотоке не определяется [1].
Препарат проявляет выраженный иммуномодулирующий эффект. Он стимулирует Т-клеточное и гуморальное звенья иммунитета, пролиферацию стволовых клеток костного мозга и фагоцитарную активность макрофагов и нейтрофилов периферической крови. Ридостин повышает уровень кортикостероидных гормонов; применяется для лечения и профилактики гриппа и других ОРВИ.
В настоящее время незаслуженно забывают препарат дибазол, применяемый для лечения и профилактики гриппа и ОРВИ. Дибазол обладает иммуномодулирующей активностью и индуцирует выработку эндогенного интерферона. Для профилактики назначается по 1 таблетке (0,02–0,05 г) 1 раз в день — 3–4 нед, для лечения — по 1 таблетке 3 раза в день — 5 дней.
Незаменимы в лечении гриппа и ОРВИ такие комплексные препараты, как гриппостад, ринза, терафлю, фервекс, а также препараты для наружного и местного применения — мазь от простуды доктор Мом, туссамаг бальзам от простуды.
Несмотря на многообразие препаратов, представленных для лечения ОРВИ и гриппа на современном этапе, выбор лекарственного препарата остается актуальной задачей для практикующего врача. Выбор тактики назначения и ведения больного с ОРВИ или гриппом напрямую связан с тяжестью течения инфекционного процесса, формой заболевания и наличием осложнений. Успех лечения зависит от правильной оценки состояния больного и раннего начала лечения.

Молнупиравир компании Merck, находясь на доклиническом этапе к моменту наступления пандемии COVID-19, также получил преимущество в качестве ускорения разработки.
FDA в настоящее время рассматривает оба препарата для получения экстренного разрешения на применение (EUA). Консультативный комитет FDA 30 ноября проголосовал 13 против 10 в пользу EUA для молнупиравира, подготовив базу для принятия решения об одобрении в ближайшие недели. Европейские агенства по лекарственным средствам (EMA) также рассматривают молнупиравир, и заявке от Pfizer тоже непременно придет свое время.
Предварительные данные говорят о том, что оба препарата обладают преимуществами по сравнению с ремдесивиром от Gilead — противовирусным препаратом для внутривенного введения, который получил разрешение для EUA в мае 2020 года и полное одобрение FDA в октябре 2020 года для госпитализированных пациентов. Этот противовирусный препарат уже подвергался критике в ходе клинических испытаний до начала пандемии. Он редко используется за пределами США.
Появление пероральных противовирусных препаратов, которые могут применяться для амбулаторных пациентов, дает инфекционистам надежду.
Как только был опубликован геном SARS-CoV-2, исследователи начали анализировать 29 белков вируса на предмет уязвимостей. Следуя примеру изучения других вирусных заболеваний, многие ученые начали с того, что сосредоточились на механизме репликации вирусов. Паксловид от Pfizer является самым продвинутым из ингибиторов основной протеазы (Mpro).
Pfizer также задействовала предыдущую работу над SARS-CoV-1 и использовала все преимущества противовирусного средства под названием PF-00835231. Этот препарат основан на рупинтривире — соединении, которое имитирует пептидный субстрат протеазы риновируса человека. Протеазы риновируса и коронавируса не очень похожи, но обе расщепляют свой субстрат после остатков глутаминовой кислоты (Gln). Часть рупинтривира имитирует Gln. Pfizer модифицировал рупинтривир так, чтобы он лучше подходил для Mpro SARS-CoV-1; полученный PF-00835231 ковалентно связывается с активным центром протеазы, инактивируя фермент.
К счастью, Pro SARS-CoV-2 и Mpro SARS-CoV-1 гомологичны и совпадают на 96 %. Таким образом, Pfizer смогла быстро продвигать ингибиторы Mpro SARS-CoV-2 как для перорального, так и для внутривенного введения. PF-07304814, кандидат для внутривенного применения, является фосфатной пролекарственной формой PF-00835231. PF-07321332, кандидат для перорального введения, включил в себя субструктуры ингибитора протеазы HCV боцепревира и дополнительные усовершенствования для повышения биодоступности при пероральном применении. Чтобы получить паксловид, Pfizer объединила PF-07321332 с ритонавиром, лекарством от ВИЧ, которое ингибирует цитохром Р450 и замедляет метаболизм ингибиторов протеазы.
По итогам промежуточного анализа эффективности паксловида у 1219 пациентов лечение сократило риск госпитализации или смерти на 89 % при введении препарата в течение трех дней с момента появления симптомов. Эти результаты легли в основу заявки Pfizer для EUA.
Другие соединения против SARS-CoV-2, действие которых направлено на Mpro, также находятся в разработке; некоторые из них специально созданы в рамках пандемии (Таблица 1). Подобно соединениям от Pfizer, большинство из них имитируют пептиды, расщепляемые Mpro, ковалентно связываясь с остатками цистеина в активном центре фермента для его ингибирования.
Таблица 1 | Разрабатываемые антивирусные препараты против COVID-19

Сам молнупиравир был создан в лаборатории Джорджа Пейнтера Университета Эмори. В 2013 году Пейнтер искал препарат для лечения венесуэльского энцефалита лошадей (ВЭЛ) — заболевания, переносимого комарами, которые распространены на юге США. Рассматривая RdRp как мишень, Пейнтер надеялся разработать противовирусный препарат широкого действия для вирусов с генетическим материалом в виде РНК. Он решил исследовать аналоги нуклеозидов, потому что они, как правило, эффективны, имеют высокие барьеры устойчивости и могут быть доступны для перорального введения.
В начале пандемии Пейнтер и его коллеги сообщили, что молнупиравир показал широкую противовирусную активность против SARS-CoV-2, MERS-CoV, SARS-CoV-1 и вируса гриппа в доклинических моделях заболевания. В марте Эмори лицензировал терапию для Ridgeback Biotherapeutics, а Merck получила эксклюзивные права по всему миру на разработку и коммерциализацию препарата всего два месяца спустя.
Вследствие широкого потенциала ингибиторов RdRp молнупиравир не нуждался в каких-либо специфичных для COVID-19 модернизациях до того, как он вступил в фазу I испытаний в апреле 2020 года. Merck начала фазы II/III испытания MOVe-OUT в октябре 2020 года, а в октябре 2021 года представила промежуточные результаты FDA для EUA. Merck также тестирует возможность профилактического применения своего препарата.
Основные результаты применения молнупиравира у 1433 пациентов показывают, что препарат снижает риск госпитализации или смерти на 30 % при его назначении в течение пяти дней с момента появления симптомов. Более значимые промежуточные результаты, демонстрирующие снижение риска вышеперечисленных показателей на 48 %, были получены на меньшей выборке; во второй половине испытания у молнупиравира не было преимущества.
На заседании консультативного комитета FDA по препарату эксперты единогласно проголосовали за разрешение. Но десять участников дискуссии сочли, что преимущества препарата не оправдывают его риски.
Поскольку молнупиравир вызывает ошибки при репликации вирусной РНК, одна из ключевых проблем заключается в том, что теоретически он также может ускорить эволюцию вируса. Этот риск наиболее высок у пациентов с ослабленным иммунитетом, которые могут дольше инкубировать и выделять вирус, а также у пациентов, которые принимают более низкие дозы или более короткие курсы лекарств, чем назначено. Контраргумент Merck в пользу того, что вирус не был обнаружен в конце лечения в клинике и что предположительно возникающие мутантные вирусы быстро устраняются, убедил не всех членов комитета.
Другая проблема заключается в том, что молнупиравир может быть встроен в человеческую ДНК, вызывая мутации в быстро делящихся тканях человека, включая плод. Эта теория мутагенеза не является новой: Pharmasset, как сообщается, отказалась от разработки структурно сходных соединений в 2003 году из-за их мутагенного потенциала.
Молнупиравир показал положительный результат в тесте Эймса, который оценивает мутагенный потенциал на бактериальных клетках. В недавнем контрольном исследовании на мышах были продемонстрированы неоднозначные результаты, а в другом исследовании, как показала Merck, препарат не вызвал мутаций ни у одного из животных. Некоторые члены комитета поставили под сомнение модели и контрольные группы компании.
При одобрении препаратов Pfizer и Merck могли бы кардинально изменить ход пандемии. Оба препарата, скорее всего, будут применяться в амбулаторных условиях как у вакцинированных, так и у невакцинированных пациентов вне стационаров. США в ожидании одобрения уже обязались закупить 10 миллионов курсов препарата Pfizer и 1,7 миллиона курсов Merck, заплатив около 530–700 долларов США за курс соответственно.
Ремдесивир, разрешенный только для стационарного применения, в то же время может быть более эффективным, если его назначать амбулаторным пациентам. Испытание препарата для внутривенного введения на 562 амбулаторных пациентах показало, что лечение сократило риск госпитализации или смерти на 87 % при назначении препарата в течение четырех дней с момента постановки диагноза COVID-19 и в течение семи дней с момента появления симптомов.
В стационаре же это сокращает время до выздоровления, но не оказывает статистически значимого влияния на выживаемость.
Своевременное вмешательство — в первые три — семь дней — зависит от доступа к своевременному тестированию. Таким образом, доступность тестирования на COVID-19 является важным рычагом для новейших противовирусных препаратов.
Подобно тому, как препараты-кандидаты, которые первоначально были разработаны для атипичной пневмонии, стали ключевыми моментами для разработки лекарств против COVID-19, молнупиравир и PF-07231332 могут иметь решающее значение для создания противовирусных препаратов против будущих вспышек.
Исследовательские программы, изучающие структуры ключевых вирусных белков и свойства молекул, которые их связывают, также должны дать преимущество будущим противовирусным препаратам. Хильгенфельд считает, что этим платформам следует сосредоточиться на сходных мишенях и процессах, включая RdRp и основные протеазы. Различные программы, в том числе проект быстрого реагирования ЕС на коронавирусную терапию стоимостью 2,5 миллиона евро, ускоренные исследования и разработки IMI в Европе на сумму 75 миллионов евро и Противовирусная программа США на три миллиарда долларов для борьбы с пандемиями, делают именно это.

Фото: Геннадий Черкасов
На 5 октября в городе зафиксировано более 307 тысяч случаев новой коронавирусной инфекции, однако более 253 тысяч пациентов выздоровело. Прирост инфицированных, по данным на 5 октября, составил 3537 случаев.
Так, на первой стадии (от трех до семи суток) больным будут давать противовирусные; на второй (больше семи дней) — лечебные дозы противотромботических средств, а на третьей (больше 15 дней) к антикоагулянтам добавят антибиотики, глюкокортикоиды и антиагреганты (ради предотвращения осложнений). Среднетяжелым и тяжелым больным могут прописать переливание донорской плазмы. Эти схемы уже давно практикуются в московских стационарах и показывают хорошие результаты.
Тем временем несколько подробных протоколов для профилактики и лечения различных форм новой коронавирусной инфекции утвердила Американская медицинская школа Восточной Вирджинии. Например, для профилактики и смягчения последствий COVID-19 рекомендуется принимать небольшие дозы мелатонина на ночь, витамин D3, витамин C и кверцетин, цинк 50-75 мг/сут. и фамотидин.
Больным с симптомами COVID-19, которые лечатся дома (на время острой симптоматики) американские врачи рекомендуют принимать витамин C и кверцетин, цинк, мелатонин, витамин D3, при отсутствии противопоказаний — ацетилсалициловую кислоту — как противовоспалительное, антитромботическое и противовирусное. Дополнительно рекомендуются этилэйкозапентаеновая и докозагексаеновая кислота и интерферон (назальный спрей или ингаляции). Пациентам на дому также рекомендуют мониторинг с помощью домашней пульсоксиметрии (измерять уровень той самой сатурации).

Фото: Геннадий Черкасов
Легких пациентов в стационарах лечат повышенными дозами витамина C, кверцетином, цинком, мелатонином, витамином D3, кальцифедиолом. Кроме того, им обязательно дают тромболитик эноксапарин, стероидные гормоны (метилпреднизолон) и интерферон. Подчеркивается, что назначение противовирусных средств при этом не обязательно: эффективность ни одного из них не установлена.
На случай цитокинового шторма рекомендованы ударные дозы метилпреднизолона, внутривенное введение витамина С, антикоагулянты, все вышеперечисленные витамины, а также тиамин, магний и статины. Популярный у нас антибиотик азитромицин американцы при COVID назначать строго не рекомендуют: по последней информации, таким больным он не приносит пользы.
Что самое главное в лечении любого заболевания? Конечно, когда человеку становится легче! Ну, то есть, проглотил таблетку и через какое-то время поправился — значит, хорошая таблетка была, эффективная. Даже если в препарате ничего кроме сахара не было.
Сезон заболеваний ОРВИ продолжается и в аптеках выстраиваются длинные очереди за якобы эффективными препаратами.
Давайте посмотрим, что же нам рекомендуют при ОРВИ разные компетентные источники, вроде рекламы и Минздрава.
АРБИДОЛ: спаситель нации, любимый препарат от гриппа. Любят дети, любят взрослые, старики и фармацевты.

Грамотные специалисты его не любят, поскольку до сих пор неизвестна реальная эффективность. “ВОЗ считает клинические испытания препарата не отвечающими минимальным требованиям”; хотя включил его в классификатор АТХ по слёзной просьбе одного министра здравоохранения, но к применению не рекомендует. В январе 2017 года у препарата обнаружился какой-то механизм действия, но эффективность это всё равно не доказывает.
АМИКСИН (он же лавомакс/тилорон/тилаксин): противовирусный препарат и индуктор интерферона, нигде в мире не применяется, поскольку исследования были остановлены из-за развития нежелательных эффектов. Проще говоря, его безопасность не доказана.

Тем не менее, отлично устроился в ЖНВЛП.
Может, потому что это действительно барахло, а не лекарства?
Ну, что это мы всё о науке? Давайте к высшим силам обратимся; вот, к примеру, гомеопатия есть:
Агри, анаферон, афлубин, грипп-хеель, инфлюцид, эргоферон и, конечно же, “бриллиант” оциллококцинум — просто гомеопатия. Просто сахарные шарики. Отлично подходят, чтобы подслащивать чай, на этом действие заканчивается.

БРОНХО-МУНАЛ: лизаты разных стрептококков, клебсиелл, стафиллокока и гемофильной палочки, по заявлению производителя должны накапливаться в пейеровых бляшках кишечника и оттуда стимулировать иммунитет на борьбу с острыми респираторными инфекциями. Доказательств этому фантастическому действию не существует.

ДЕРИНАТ: коктейль из остатков ДНК, которые почему-то вдруг должны стимулировать иммунитет для борьбы с вирусами. Можно подумать, организм мало сталкивается с чужими ДНК. Качественные исследования отсутствуют.
ИМУДОН: ещё один препарат с лизатами бактерий (энтеробактерии и фузобактерии) и внезапно грибков (два вида кандиды), должен загадочным образом стимулировать иммунитет: по заявлению производителя активирует иммунные клетки горла, устраняет причину симптомов и сокращает длительность заболевания в 2 раза. Задумка отдалённо напоминает вакцинацию, только какая связь у кандида, энтеробактерий и ОРВИ? На этот вопрос, а так же на вопрос о механизме действия, должны бы ответить рандомизированные контролируемые исследования, но их, конечно же, нет.
ИРС-19: третий популярный препарат с лизатами бактерий (стрептококки, гемофильная палочка), всё аналогично имудону и бронхо-муналу, только введение назальное.


ЭХИНАЦЕЯ (+ созданные на её основе иммунал, иммунорм, эсберитокс и пр.): исследования есть, значимой эффективности для профилактики ОРВИ/гриппа не найдено.

Возможно, мы впереди планеты всей и меньше всех болеем ОРВИ/гриппом, но это не точно. Точно то, что выше была ирония: на самом деле, вы болеете простудой, потому что для человека нормально простужаться пару-тройку раз в год: не умеем мы эффективно бороться с респираторными вирусами и предупреждать вызываемые ими болезни. Просто не умеем, надо понять и простить.
Вы можете быть с этим несогласны, но, принимая указанные препараты, вы будете болеть столько же, сколько и люди, которые их не принимают, только у вас ещё и денег не будет. Не надо пытаться чем-то укреплять иммунитет, просто потому что его нельзя ничем укрепить.
Иммунная система это не штукатурка, которая периодически отваливается от стены и её чем-то надо обратно прилепить да укрепить, чтобы не падала.
Более того: фуфломицины преподают в медицинских ВУЗах и пропихивают в клинические рекомендации, благодаря чему огромное множество врачей по инерции продолжает считать всё это эффективным.
Конечно, проблема не только в системе образования и чиновниках здравоохранения, сами врачи мало интересуются свежей информацией, но с нашими условиями это вполне закономерно. Ближайшие лет 20 ничего не изменится, поэтому надо учиться критически воспринимать информацию хотя бы в таких банальных вопросах, как ОРВИ, а не попусту винить врачей.
Простуда требует куда меньше суеты, чем нам кажется, поскольку единственное имеющееся адекватное лечение чисто симптоматическое: парацетамол, ибупрофен, а также средства от насморка и против боли в горле. Всё!
Не существует способов сократить или вылечить гриппоподобные заболевания, надо это понимать и не вестись на рекламу и советы соседей.
Анализ основан на информации, представленной в базах данных PubMed, Cochrane и UpToDate.
Это одни из наиболее обширных источников получения научно-обоснованной информации, которыми пользуются врачи по всему миру.
*примечание: статья является личным мнением автора, основанном на его личном клиническом опыте, а также изучении международных сервисов оценки эффективности лекарственных препаратов.
Лекарства от малярии и ВИЧ-инфекции, от лихорадки Эбола, экспериментальные противовирусные препараты, разрешенные для применения только в условиях чрезвычайных ситуаций. Чем только не потчевали больных коронавирусом весь прошлый год! Каждый новый препарат преподносился как революция в фармакологии, панацея, гениальное изобретение, которое наконец спасет мир от COVID-19.
Фото: Наталья Мущинкина
Да, с одной стороны способ лечения коронавируса нужно было найти в кратчайшие сроки, так как на кону стояли человеческие жизни. С другой стороны, каждый имеет право знать, чем его лечат и какие последствия могут ждать в будущем.
Медработник честно предупредила, что препарат экспериментальный, не изученный, и от него может быть расстройство желудка. «Через 30 минут начались тошнота, слабость, понос. Мой язык покрылся какой-то белой дрянью, стал как изъеденная картошка. Я подходила к врачам, спрашивала, что это, но те брезгливо отворачивались.
Как рассказала моя собеседница, в больнице ей прописали лекарство от ВИЧ-инфекции – калидавир (лопинавир). В начале 2020 года на основе компьютерного моделирования предположили, что антиретровтрусная терапия для больных ВИЧ подходит и для лечения COVID-19. Однако уже летом 2020-го все подобные препараты были исключены из списка рекомендованных Минздравом для лечения. Но сколько людей успело от них пострадать?
Пиар от Трампа
В течение последних 12 месяцев Минздрав 10 раз обновлял список рекомендуемых лекарств против ковида. Мы поинтересовались у ведомства: по каким критериям определяется эффективность антиковидных лекарственных препаратов в РФ? А заодно – кто принимает решения, по которым одни препараты исчезают из списка рекомендованных, а другие, напротив, в него попадают впервые? К сожалению, пресс-служба Минздрава в течение нескольких недель нас кормила обещаниями, так и не ответив на поставленные вопросы.
В последней редакции рекомендаций Минздрава осталось 5 лекарств, используемых в разных схемах лечения: фавипиравир, ремдесивир, умифеновир, интерферон-альфа и гидроксихлорохин. Пожалуй, самый известный и распиаренный в этом плане – противомалярийный препарат гидроксихлорохин (ГКХ). Своей популярностью он обязан бывшему президенту США Трампу, который весной прошлого года заявил, что пьет его просто так, для. профилактики.
«Это было в апреле прошлого года – пришедшая на вызов врач достала коробочку и бумагу: подпишите! Я начинаю читать и понимаю, что мне предлагают взять на себя всю ответственность за последствия приема аналога гидроксихлорохина, – рассказывает 47-летняя москвичка Ирина. – Через пять дней я просто не смогла встать с кровати. Голова и сердце болели так, что не было сил дышать.
Польза ГКХ в терапии COVID-19 изначально была доказана только in vitro, то есть он убивал вирус, но лишь в идеальных условиях, в пробирке. Выводы ученых содержались в статье, опубликованной в авторитетном медицинском журнале Lancet. По мнению авторов, в большинстве случаев ГКХ может вызывать нарушения сердечной деятельности – в частности, у Ирины, с которой мы беседовали, на фоне его приема развился миокардит.
Остался в разрешительном списке и ремдесивир, применяемый для лечения лихорадки Эбола. ВОЗ рекомендовал не применять терапию ремдесивиром для лечения больных, госпитализированных с COVID-19, независимо от тяжести заболевания. Почему Минздрав махнул рукой на авторитетный мировой опыт? К сожалению, этот вопрос в пресс-службе ведомства несколько раз проигнорировали. Мы продолжим расследование и считаем, что регулятор обязан разъяснить обществу свою позицию. Это касается здоровья нации.
Химическое наименование фавипиравира – 6-фтор-3-гидрокси-2-пиразинкарбоксамид. Изобретен был лет 15 назад от гриппа штаммов А и В. Причем для стадии, когда уже все равно – пить или не пить, в качестве последней соломинки. Противовирусная активность препарата также была определена только in vitro, в условиях лаборатории.
Кроме того, остаются открытыми вопросы про влияние данного противовирусного средства на работу сердца, кроветворение, а также на его возможную связь с развитием онкологии. Скорее всего, фавипиравир можно назначать только для кратковременного применения под строгим наблюдением в стационаре.
Из-за всех этих особенностей фавипиравир оказался совершенно не востребован где бы то ни было во время сезонных эпидемий гриппа. Его отложили уж совсем на чёрный день, если вдруг мир накроет внезапная смертоносная зараза. Поэтому, как только действие патента в Поднебесной истекло, формула тут же стала бесплатна для всех желающих.
Предполагалось, что использовать все эти препараты будут только в условиях стационаров, а также все это время параллельно станут проводить клинические испытания, которые из-за форс-мажорных обстоятельств значительно упростят. Фактически препарат прямо сразу применили на больных. А через небольшой промежуток времени он поступил и в амбулаторное обращение. Его, так же бесплатно, в ряде городов предоставляют больным на дом. Но можно купить и в обычной аптеке: цена достаточно высока (примерно 5 тыс. руб.), но отнюдь не заоблачна. Первоначально его стоимость в розницу была вообще порядка 12 тыс., но после скандала стоимость снизили вдвое – при том, как говорят эксперты, что реальная себестоимость ниже на несколько порядков.
Больше всего не повезло тем, кто заболел в самом начале пандемии, так как на них, самых первых, проверяли все препараты подряд, буквально методом тыка.
Безусловно, есть и те, кому фавипиравир помог или по крайней мере не навредил. Но и стопроцентно утверждать, что выздороветь помог японский дженерик, никто не рискнул.
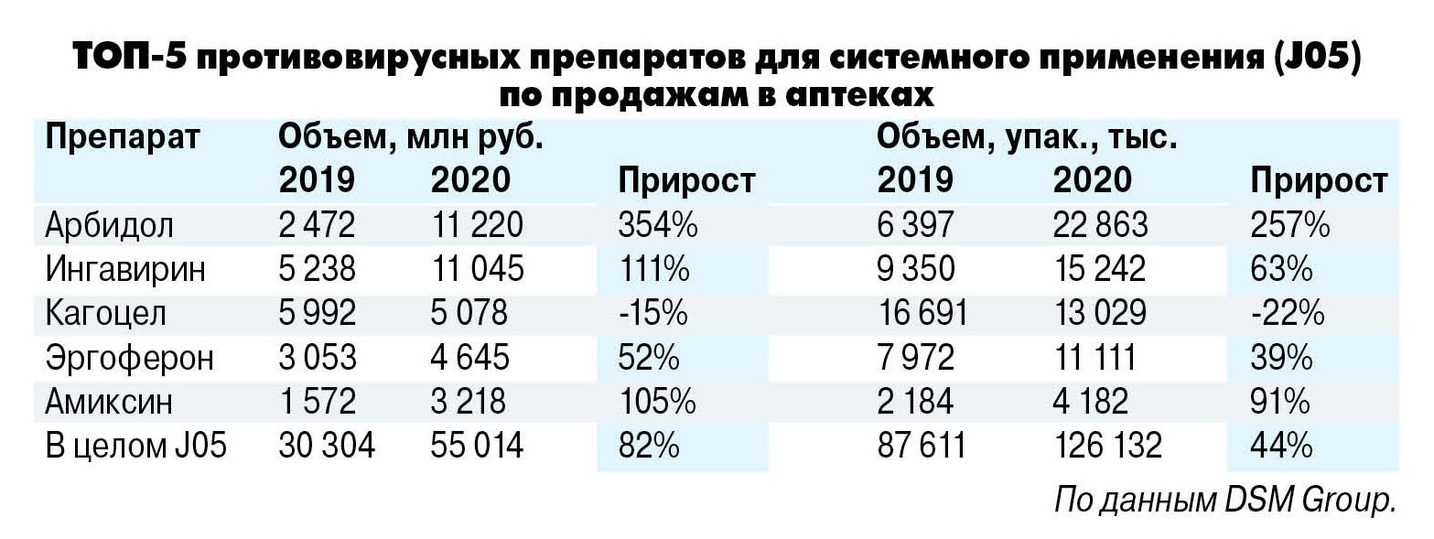
Споры у специалистов вызывает и включение в список Минздрава вещества умифеновир (торговое название – арбидол), применяемого для лечения гриппа. Не секрет, что медики активно прописывают его пациентам с симптомами COVID-19. В 2020 году наши аптеки продали Арбидол на общую сумму 11,2 млрд руб.; еще на 270,3 млн руб. закупили противовирусный препарат бюджеты. Но стоила ли овчинка выделки?
Опытным путем наши врачи нашли несколько эффективных схем терапии, которые сегодня чаще всего и назначают. Если честно, то кое в чем они отличаются от официальных протоколов Минздрава, где до сих пор есть гидроксихлорохин.
Никакие конкретные названия я, естественно, упоминать не могу. Все препараты принимаются только под наблюдением врача и при наличии лабораторных анализов. Есть очень хорошие лекарства, но их можно колоть только в стационаре, чтобы не спровоцировать внутреннее кровотечение в кишечнике, в желудке или в легком. Никакие иммуномодулирующие средства, которые так любит наш народ для подстегивания иммунитета, в случае с коронавирусом лично я бы не рекомендовал, так как в этом случае, наоборот, чрезмерная активность иммунной системы вредна. Ну а вообще для оптимизации работы иммунной системы полезны витамины С, Д3, Zn, но только после того, как проверите их содержание именно в вашем организме.
Как считают эксперты, делать выводы об отдаленных последствиях применения противовирусных лекарств против ковида рано. Слишком мало времени прошло с начала пандемии. Ученые не собрали для анализа значительную статистику по действию конкретных лекарств на разные формы плохо изученного заболевания и на разные группы населения (дети, взрослые, пожилые, с хроническими заболеваниями, без патологий и т.д.). К тому же в России пока не создан единый центр, куда будет стекаться эта полезная информация. Пока разворачиваются лишь локальные элементы по аналитике эффективности противоковидных препаратов.
Кого же озолотил коронавирус?
Очевидно, что владельцы отечественных компаний двумя руками поддерживают курс Минздрава и Минпромторга на импортозамещение в сфере здравоохранения. Мы тоже поддерживаем. Своим пустеющими кошельками.
Читайте также:

