Сколько длится кашель у ребенка при гриппе
Обновлено: 25.04.2024
Острый кашель
Острым называют кашель, который длится менее 3 недель. Наиболее распространенными причинами острого кашля являются острые респираторные вирусные инфекции верхних дыхательных путей (ОРВИ), грипп, риносинуситы, ларингиты и острый бронхит. Эти болезни имеют преимущественно вирусную природу. К их возбудителям относятся аденовирусы, риновирусы, грипп, парагрипп, коронавирусы, респираторно-синцитиальный вирус, вирус Коксаки. Кашель, обусловленный респираторными инфекциями, является важным механизмом трансмиссии вируса.
Острый кашель, связанный с патологией вирусной природы, как правило, сухой. Ряд экспертов полагает, что при остром кашле разделение на сухой и влажный нерационально, так как количество слизи при вирусных инфекциях дыхательных путей ничтожно мало. В 2/3 случаев кашель длится не более двух недель и проходит спонтанно. Если этого не происходит, требуется применение противокашлевой терапии.
Одной из частых причин острого кашля является острый бронхит. Это острое инфекционное заболевание нижних отделов дыхательных путей характеризуется кашлем (продуктивным или непродуктивным), а также другими жалобами и респираторными симптомами (одышка, хрипы в легких, боли в грудной клетке). Этиология острого бронхита чаще всего вирусная. Гораздо реже бронхит связан с бактериальной инфекцией, которую рекомендуют подтверждать с помощью определения уровня лейкоцитов или с-реактивного белка (СРБ).
Главный клинический признак острого бронхита – персистирующий кашель, который может провоцироваться любыми ингаляционными раздражающими воздействиями. В первые дни заболевания кашель может быть сухим, надсадным, болезненным, затем становится более мягким с очень небольшим количеством мокроты.
| - Характер и продолжительность кашля - Лихорадка - Отхаркивание (количество, консистенция, кровохарканье) - Проблемы с дыханием (одышка, стридор) - Анамнез курения - Предшествующие инфекции дыхательных путей, хронический бронхит / синусит - Аллергия, бронхиальная астма, ХОБЛ | - Охриплость - Боль (грудная клетка, голова, уши, горло, конечности) - Ринит, недомогание - Лечение - Сопутствующие заболевания - Воздействие ингаляционных агентов - Заболевания органов дыхания в семье |
Табл. 1. Особенности, важные при диагностике острого кашля.
Острый кашель также может сигнализировать о наличии более тяжелого и даже жизнеугрожающего состояния, такого как пневмония, ТЭЛА, отек легких, аспирация, плеврит или пневмоторакс. Поэтому в более тяжелых случаях для дифференциальной диагностики рекомендуется проведение рентгенографии. Основаниями для ее назначения могут служить:
- число сердечных сокращений >100 ударов/мин,
- число дыхательных движений >24 /мин,
- лихорадка >38° C,
- определение признаков локальной консолидации при физикальном обследовании легких.
Кроме того, острый кашель возможен и при обострении уже имеющихся у больного хронических заболеваний, таких как бронхиальная астма, бронхоэктатическая болезнь, хроническая обструктивная болезнь легких, идиопатический легочный фиброз (ИЛФ) и др.
Назначение антибактериальных препаратов для лечения острого бронхита не рекомендуется. При тяжелом течении вирусных инфекций, у пожилых пациентов и при иммунодефицитах является оправданным применение противовирусных препаратов. Рекомендуется отказ от курения, поскольку у курильщиков дольше сохраняется кашель и другие респираторные симптомы. Применение паровых ингаляций также не рекомендуется из-за их ирритативного эффекта. Кроме того, больным с острым кашлем очень часто назначают отхаркивающие средства, хотя их эффективность в этих случаях не доказана.
Необходимо помнить, что при остром бронхите возможно развитие бронхообструктивного синдрома. В клинике это служит обоснованием для проведением спирографии. При явлениях бронхиальной обструкции показано симтоматическое лечение противокашлевыми препаратамии, β2-агонистами.
Симптоматику острого ринита, часто сопровождающего респираторные заболевания, облегчают деконгестанты (сосудосуживающие лекарственные средства). Впрочем, нужно помнить, что их длительное применение (более 7 дней) может привести к атрофии слизистой. Анальгетики, такие как ацетаминофен и ибупрофен, также рекомендуются при ОРВИ для симптоматического лечения головной и мышечной боли.
Подострый кашель
В развитии подострого кашля участвует несколько патогенетических факторов: поствирусное воспаление дыхательных путей сопровождается развитием бронхиальной гиперреактивности, гиперсекрецией слизи и нарушением легочного клиренса.
Рис.1. Механизмы развития постинфекционного кашля.
К возможным причинам подострого кашля у взрослых относят коклюш и паракоклюш. По некоторым данным, при таком кашле около 20% пациентов имеют серологические доказательства коклюшной инфекции.
Поскольку кашель развивается ночью и нарушает сон, у взрослых он часто осложняется бессонницей и потерей веса. К другим возможным осложнениям относятся недержание мочи, синкопальные состояния и переломы ребер. Со временем эпизоды кашля становятся менее частыми, но полное выздоровление происходит медленно. Температура тела остается нормальной на всем протяжении заболевания.
Для подтверждения диагноза коклюша используют бактериологический и серологический методы. Однако культурально Bordetella pertussis можно выделить из носовой слизи лишь в первые 2 недели заболевания.
| Симптом | Частота симптома (%) | |
| Младенцы и дети | Подростки и взрослые | |
| Приступы кашля | 89–93 | 70–99 |
| Коклюшный реприз | 69–92 | 8–82 |
| Ночной кашель | 41 | 61–87 |
| Послекашлевая рвота | 48–60 | 17–65 |
| Отсутствие лихорадки | 87–96 | 13 |
| Острый ринит | NA | 58 |
| Фарингит | NA | 31 |
Табл. 2. Клинические проявления коклюша у детей и взрослых
При лечении пациентов с коклюшем преимущественно применяются макролидные антибиотики (эритромицин, кларитромицин, азитромицин). При лечении подострого кашля может быть задействован весь комплекс медикаментозной и немедикаментозной противокашлевой терапии.
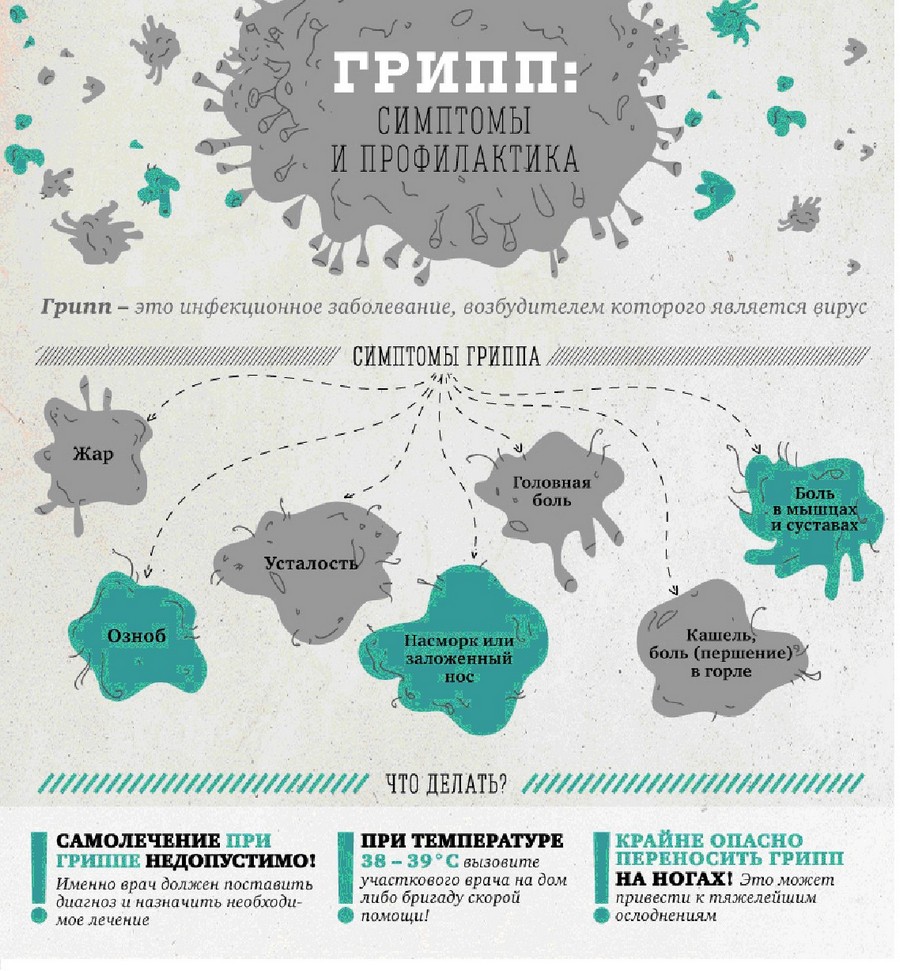
Грипп - инфекционное заболевание с поражением дыхательных путей вирусной природы. Симптомы возникают остро, человек часто может указать час, когда почувствовал себя плохо: резко поднимается температура, возникает озноб, боли в суставах и мышцах, кашель. Диагноз: грипп подтвердить можно методом ПЦР диагностики.
Пути передачи инфекции
В передаче инфекции основную роль играет воздушно-капельный путь: при кашле, чихании мелкие капли слюны или мокроты попадают в воздух и распространяются на расстояние до 1,5 метров. В помещении капельки распадаются на более мелкие фрагменты и остаются во взвешенном состоянии. А сам вирус сохраняет свою жизнеспособность до нескольких часов. Заражение происходит при вдыхании этой аэрозоли.
Вторым по значению называют контактный путь распространения: больной человек, чихая, прикрывает лицо рукой и затем разносит вирусы, прикасаясь к предметам, окружающей среды. Поэтому использование носового платка и мытье рук; действительно снижают риск распространения инфекции.
Средняя продолжительность инкубационного периода составляет до 2 дней.
Диагностика гриппа
- респираторный синцитиальный вирус (или РСВ);
- аденовирус;
- парагрипп;
- риновирус.
Обнаружить вирус гриппа помогает лабораторная диагностика. Самым быстрым методом считают полимеразную цепную реакцию (ПЦР). Метод позволяет обнаружить не только грипп, но и вирусы с похожей клинической картиной.
Согласно инструкции Министерства здравоохранения РФ, диагноз: грипп подтверждается на основании 2 критериев:
- клинические признаки;
- положительный результат ПЦР.
Общий анализ крови при гриппе не помогает установить диагноз. Он отражает лишь наличие воспалительных изменений вирусной природы: относительный лимфоцитоз и нейтропению.

Грипп и группы риска
- лица с хроническими заболеваниями печени, почек, обмена веществ;
- люди со сниженным иммунитетом (в том числе, получающие иммуносупрессивную терапию);
- лица старше 60 лет;
- люди, проживающие в домах-интернатах;
- дети в возрасте от 6 месяцев до 17 лет включительно;
- беременные женщины;
- медицинские работники;
- работники отраслевых учреждений, транспорта, коммунальная сфера и т.д
Признаки гриппа и других вирусных инфекций
Человек не всегда может разобраться, какой вирус вызвал ухудшение состояния и потерю работоспособности. На какие же проявления болезни стоит обратить внимание?
Типичные симптомы гриппа
При осмотре такого человека терапевт выявить выявить такие признаки инфекции, как:
Осложнения гриппа: чем опасны и как их распознать
К самым уязвимым группам населения относят детей в возрасте до 6 лет, пожилых людей, беременных женщин и лиц с хроническими заболеваниями (сахарный диабет, сердечно-сосудистые и дыхательные системой). Именно у них чаще грипп протекает с осложнениями.
К самым частым осложнениям относят пневмонию. Также возможны такие осложнения как: вирусный энцефалит, менингит, миокардит.
При обнаружении одного из указанных симптомов следует немедленно обратиться к врачу:
- нарушение дыхания (частое, шумное, человек может дышать только в одном положении тела);
- боли в области ребер, усиливающиеся или появляющиеся при кашле;
- головные боли с тошнотой, потерей сознания, нарушениями поведения;
- температура не опускается после приема различных жаропонижающих препаратов (по схеме);
- судороги на фоне высокой температуры.
Кроме того, следует вызвать врача на дом, если температура тела остается высокой на 4 день болезни или наблюдается ее снижение до 37−37.5℃ с последующим подъемом до 38℃.
- Вызвать врача на дом.
- Следовать рекомендациям врача, не заниматься самолечением.
Профилактика гриппа и ОРВИ
С наступлением осенне-зимнего периода люди все больше времени проводят в закрытых помещениях: дома, в учебных учреждениях, поликлиниках, развлекательных, торговых центрах. Эффективная профилактика ОРВИ должна быть работать в разных направлениях:
- ограничение посещения мест большого скопления людей, особенно при первых признаках нездоровья;
- мытье рук после мест, использование носовых платков при кашле и чихании;
- регулярное проветривание помещений, увлажнение воздуха;
- забота о своем здоровье: полноценное питание, защита от переохлаждения, избегание стрессов.
Самым эффективным способом профилактики считают своевременную ежегодную вакцинацию. Специфическая профилактика разработана для борьбы с сезонным гриппом. Вакцинация в первую очередь важна для незащищенных групп населения: детей-дошкольников, пенсионеров и лиц с хроническими заболеваниями, течение которых может ухудшиться после перенесенной инфекции.
К методам неспецифической профилактики относят:
- регулярное мытье рук;
- избегание мест скопления людей во время сезонных эпидемий;
- поддержание ЗОЖ;
- закаливание;
- занятие спортом;
- длительное пребывание на свежем воздухе;
- правильное питание;
- полноценный сон.
Чем принято лечить острые респираторные заболевания?
Назначать терапию имеет право врач или фельдшер после осмотра пациента. Самолечение может принести вред здоровью. Народные средства (мед, лимон, лук, чеснок, пряности) для лечения и профилактики малоэффективны.
Чтобы организм лучше справлялся с инфекцией, врач назначает противовирусные препараты, интерфероны. Выявление бактериальной инфекции требует подбора современного антибиотика.
Важную роль в лечении ОРВИ или гриппа играет симптоматическая терапия. Препараты направлены на облегчение основных признаков болезни:
- Жаропонижающие – на снижение температуры (парацетамол, ибупрофен). Для детей раннего возраста предпочтительны средства в форме свечей.
- Сосудосуживающие - для облегчения дыхания. антигистаминные препараты. Назначают для снижения отека слизистой носа, нередко средство уже входит в состав комплексных препаратов для лечения ОРВИ отхаркивающие препараты. Рекомендуют при поражении бронхов для облегчения отхождения мокроты.
- При необходимости врач назначает и витаминотерапию.
Эффективность народных средств при ОРВИ не доказана. А вот выполнение простых рекомендаций поможет снять интоксикацию и облегчить симптомы болезни:
- Постельный режим.
- Поддержание температуры воздуха в интервале от 18 до 20°С.
- Проветривания и увлажнение воздуха.
- Обтирания полотенцем, смоченным теплой водой при высокой температуре.
- Частое, обильное питье.
- Прием пищи в полужидком виде. Рекомендованы продукты, богатые белком: отварное мясо, бульон, молоко.
Высокая распространенность возбудителей ОРЗ не оставляет ни малейшего шанса избежать заражения. Но зная, чем грипп отличается от ОРВИ, что указывает на развитие осложнений, как уберечь себя или детей от простуды, взрослый человек не растеряется в сезон простуд.
В холодное время года дети и взрослые больше подвержены простудным заболеваниям. Замечая первые признаки ухудшения: кашель, насморк, температуру родители нередко теряются, не зная, как помочь малышу и опасаясь возможных осложнений. Что же делать, если ребенок заболел гриппом: как распознать болезнь, куда обратиться за помощью, какие средства можно применять для облегчения состояния.
Почему дети часто болеют гриппом?
Причина болезни – мелкий оболочечный вирус. Он попадает в окружающую среду при кашле, чихании, осаждается на поверхностях. Возбудитель проникает в организм через дыхательные пути. Это происходит 2 способами:
- воздушно-капельный – вдыхание воздуха, содержащего вирионы;
- контактный – во время прикосновения к носу, лицу грязными руками.
Вирус гриппа распространяется с воздухом на расстояние 1-2 метра и может сохраняться в комнате до нескольких дней. Еще до появления первых симптомов заразившийся человек становится источником инфекции. Это происходит вне зависимости от того, заболеет он впоследствии или нет. Это объясняет, почему вспышки заболевания нередко происходят в детских учреждениях.
- торгово-развлекательные центры;
- секции и кружки;
- кино, театры, выставки;
- общественный транспорт;
- медицинские учреждения.
Симптомы гриппа у детей
Первые проявления гриппа нередко путают с дебютом других респираторных инфекций. Симптомы, выраженность проявлений зависят от степени тяжести болезни, возраста и состояния иммунитета ребенка.
Первые признаки болезни
Инкубационный период составляет от нескольких часов до 3 суток. В отличие от большинства вирусных заболеваний, грипп дебютирует остро: родители или сам ребенок четко называют тот момент, когда произошло ухудшение. На передний план выходит лихорадка и клиника интоксикации.
Педиатры перечисляют первые симптомы гриппа:
- резкое повышение температуры;
- ребенок мерзнет, жалуется на озноб;
- пациент отказывается от пищи.
Кроме того, быстро меняется психическое состояние ребенка: родители могут заметить вялость, апатию или наоборот – раздражение, повышенную возбудимость.
Течение болезни
При детском гриппе ситуация с высокой температурой чаще развивается так же, как у взрослых пациентов: уже в течение нескольких часов столбик термометра уже подходит к отметке 39-40 ℃. Предупреждая о такой особенности болезни, педиатры замечают, что чаще все-таки встречаются легкая и среднетяжелая формы, при которых лихорадка достигает 37,5-39,5 ℃.
Грипп вызывает сильную интоксикацию, которая тяжело переносится маленькими пациентами. Она связана с циркуляцией в крови фрагментов вируса и разрушенных клеток хозяина. К характерным симптомам гриппа относятся:
При тяжелой форме гриппа температура тела превышает 400С. Ребенок тяжело переносит это состояние, возможны эпизоды помрачения сознания, галлюцинации, фебрильные судороги.
Перенесенный грипп гарантирует формирование иммунитета от определенного штамма вируса. Если ребенок заболел повторно, скорее всего, причиной будет другой возбудитель – парагрипп, РС-вирус, аденовирус.
Грипп у детей раннего возраста
Говоря о малышах до 3 лет, педиатры отмечают, что возрастные особенности иммунитета накладывают отпечаток на развитие болезни. Неяркая, нетипичная клиника может стать причиной того, что родители оценят заболевание как банальное ОРВИ и пропустят развитие осложнений. Для гриппа у детей младшего возраста характерно:
Осложнения гриппа у детей
На втором месте по частоте находятся другие инфекционно-воспалительные заболевания:
- гнойный ринит;
- гнойный синусит;
- ангина;
- гнойный менингит;
- пиелонефрит.
Эти осложнения развиваются с течением времени, но существуют и состояния, которые могут угрожать ребенку в первые дни болезни. Они связаны с действием вирусных токсинов на нервную и сердечно-сосудистую систему. В учебниках по педиатрии перечислены следующие варианты осложнений:
- отек мозга;
- отек легких;
- синдром диссеминированного внутрисосудистого свертывания (или ДВС);
- интерстициальная пневмония (воспаление соединительной ткани легких);
- отит;
- энцефалит;
- синдром Рея (острая печеночная недостаточность с поражением головного мозга);
- синдром Уотерхауза–Фридериксена (недостаточность надпочечников).
Антигены вируса в организме ребенка могут привести к аллергизации и аутоиммунному воспалению. Среди наиболее распространенных состояний – миокардит, менингоэнцефалит, синдром острой коронарной недостаточности, гемолитико-уремический синдром.
Лечение гриппа у детей
Помощь при заболевании оказывается в амбулаторных или стационарных условиях. В первом случае ребенка посещает и осматривает участковый педиатр, назначения выполняют родители. Амбулаторная помощь рекомендована при легком и среднетяжелом течении болезни.
Если состояние ребенка ухудшается или лечение в домашних условиях невозможно, требуется госпитализация в стационар. Критерии направления в больницу таковы:
- выраженная интоксикация (судороги, возбуждение, нарушение сознания на фоне лихорадки);
- геморрагический синдром (склонность к кровотечениям) с ДВС-синдромом, поражением почек;
- нарушения кровообращения – нестабильное давление, коллаптоидные состояния, кома, цианоз и мраморность кожи на фоне высокой температуры;
- тяжелые нарушения дыхания с общей бледностью, кашель с мокротой, подозрение на развитие пневмонии, плеврита, со снижением артериального давления.
Кроме того, лечение гриппа у детей до 1 года даже при среднетяжелом течении требует госпитализации. Для таких маленьких пациентов показания к направлению в стационар гораздо шире. Не стоит отказываться от госпитализации, если врач подозревает развитие осложнений или видит, что амбулаторное лечение не дает результата.
Как помочь ребенку в домашних условиях
При подозрении на респираторную инфекцию не следует заниматься самолечением. Если у ребенка нет лихорадки, он посещает поликлинику и осматривается дежурным врачом в специальном боксе. Когда температура пересекает отметку в 37 ℃, можно вызвать педиатра на дом. Рекомендации: чем лечить, до каких значений сбивать температуру, на что обращать внимание находятся в компетенции врача. Ниже приведены общие назначения и предостережения.
Советы доктора Комаровского
Е. О. Комаровский рассказывает, что можно сделать в домашних условиях, чтобы облегчить состояние ребенка:
Борьба с температурой при гриппе
Исключение составляют дети с поражениями головного мозга, наклонностью к эписиндрому, фебрильными судорогами в анамнезе, плохой переносимостью лихорадки. Они получают препарат, не дожидаясь, пока температура тела повысится до 38,5 ℃. Если парацетамол не облегчает состояние пациента, к терапии добавляют второе жаропонижающее средство (анальгин).
Когда следует немедленно обратиться к врачу
При наблюдении и лечении ребенка в домашних условиях следует в первую очередь обратить внимание на симптомы осложнений, перечисленные в клинических рекомендациях по ведению пациентов:
- цианоз (синеватый оттенок) кожных покровов, одышка в покое или при движении;
- кашель с прожилками крови, ощущение боли, тяжести в груди;
- нарушения сознания, ребенок заторможен или возбужден;
- судороги;
- неоднократная рвота;
- снижение давления и прекращение мочеиспускания;
- у детей до года – частое дыхание, низкая активность, сложности с пробуждением.
При возникновении у ребенка симптомов респираторной вирусной инфекции необходимо обратиться к педиатру. Особое внимание следует уделять самочувствию детей раннего возраста или страдающих хроническими заболеваниями.
Высокая температура при гриппе, как и при других инфекционных заболеваниях, выполняет защитную функцию: поддерживает и усиливает иммунный ответ, одновременно ограничивает размножение вирусов и бактерий. Однако некоторые пациенты переносят лихорадку очень тяжело. Высокая температура может вызвать угрожающие жизни состояния или сигнализировать о развитии осложнений.
Грипп и лихорадка
Лихорадка – это естественная реакция организма в ответ на действие инфекционных (бактерии, вирусы) или неинфекционных причин. Механизм гипертермии связан с повышением продукции тепла, ограничением теплоотдачи. В регуляции температуры тела важную роль играют гипоталамус, надпочечники, щитовидная железа. Ее повышение на фоне инфекционных заболеваний происходит за счет действия веществ-пирогенов, в качестве которых выступают продукты распада вирусов или бактерий, белки организма.
В основе классификации лихорадок лежит степень повышения температуры тела:
- субфебрильная - температура до 38 °C;
- фебрильная - температура от 38 °C до 39 °C;
- пиретическая — температура от 39 °C - 41 °C,
- гиперпиретическая — температура преодолевает отметку в 41 °C.
Лихорадка при гриппе переносится субъективно тяжело, однако она ускоряет основной обмен веществ в 1,5 раза, активирует защитные силы организма:
- стимулирует синтез антител;
- угнетает размножение и распространение вируса;
- усиливает бактерицидные свойства крови;
- ускоряет обезвреживание токсинов печенью;
- активизирует работу почек.
Повышение температуры до 39 °C и более градусов уже может причинить вред организму – страдают нервная, дыхательная, сердечно-сосудистая системы.
Как поднимается и сколько держится температура при гриппе
На 2-4 день присоединяется кашель, который сигнализирует о поражении вирусом трахеи. Если иммунитет слаб, может присоединиться вторичная инфекция. В таком случае температура будет держаться дольше.
Колебания температуры при гриппе
После появления первых клинических симптомов пациенты отмечают, что лихорадка продолжается до 4-5 дней. На фоне приема препаратов температура падает до субфебрильных цифр, не достигая нормальных значений. Эпизоды относительного повышения связаны с дальнейшим распространением вируса. Гибель клеток эпителия дыхательных путей приводит к образованию очагов некроза – так разрушается защитный барьер.
Кроме того, грипп подавляет иммунитет, снижая количество лейкоцитов. Поврежденный эпителий, слабая местная защита создают благоприятные условия для массивного размножения условно-патогенной флоры – присоединяется вторичная бактериальная инфекция. В ее развитии виноваты такие инфекционные агенты, как:
- гемофильная палочка (или Haemophilus influenzae);
- золотистый стафилококк (или Staphylococcus aureus);
- стрептококк пневмонии (или Streptococcus pneumoniae).
Поэтому самым распространенным осложнением гриппа считают микробную пневмонию. О ней следует подумать, если температура у пациента держится дольше 5 дней. Иногда бактериальная пневмония развивается раньше – через 3-4 дня от начала болезни.
Когда лихорадка становится опасной
Повышение температуры само по себе может представлять опасность для здоровья при наличии индивидуальных особенностей. Так пациенты любого возраста с органическими поражениями центральной нервной системы (травмы, опухоли, сосудистые изменения, последствия перинатальной патологии) могут быть очень чувствительны к неблагоприятному действию гипертермии.
Повышение температуры усиливает обмен веществ во всех тканях, в том числе и в головном мозге. Нервные клетки нуждаются в большем объеме кислорода, а пораженные вирусом или суженные сосуды не могут обеспечить их потребности. К тому же на фоне лихорадки может повышаться продукция спинномозговой жидкости, а отток - затрудняться.
Гипоксия и сдавление мозга становится причиной сильных головных болей, нарушения сознания, появления судорожного синдрома. Дети раннего возраста, имеющие наследственную склонность к эпилепсии или перинатальную патологию в анамнезе, предрасположены к развитию так называемых фебрильных судорог – приступы возникают на фоне повышения температуры и часто сопровождаются потерей сознания.
Для будущих мам высокая или сохраняющаяся в течение нескольких дней температура также представляет опасность. Заболевание гриппом на ранних сроках может спровоцировать самопроизвольное прекращение беременности, в первом триместре становится причиной аномалий развития и уродств, позже – токсического поражения органов плода, нарушения маточно-плацентарного кровотока. Среди самых распространенных болезней ребенка:
- пороки сердца;
- поражение органов слуха и зрения;
- умственная отсталость;
- аномалии развития скелета, черепа, передней брюшной стенки.
Отвечая на вопрос, можно ли сбивать температуру при гриппе, инфекционисты рассказывают о пациентах, для которых лихорадка особенно опасна:
- беременные женщины с лихорадкой от 38,5 °C;
- дети с жалобами на вялость, слабость, судорожным синдромом в анамнезе при температуре от 38 °C;
- взрослые люди с плохой переносимостью температуры тела выше 38 °C (субъективно ощущают значительное ухудшение состояния, страдают от сильных мышечно-суставных, головных болей).
Как и когда следует снижать температуру
Вступая в борьбу с лихорадкой, следует разделить пациентов на 2 категории:
- те, для кого повышение температуры представляет опасность для жизни и здоровья;
- все остальные больные.
Лечение гриппа чаще начинается в амбулаторных условиях: человек приходит на прием или вызывает врача на дом. Осмотр специалиста позволяет оценить тяжесть состояния больного и возможность дальнейшего прогрессирования болезни. Если терапевт (или педиатр) решает, что пациент лечится дома, он объясняет, на что стоит обращать внимания, как часто следует измерять температуру и какие препараты, немедикаментозные средства можно использовать для ее снижения. При подозрении на тяжелое состояние, молниеносно развивающееся ухудшение здоровья врач предложит госпитализацию в инфекционное отделение.
Препараты для снижения температуры
Согласно протоколу ведения пациента с гриппом, лекарства для борьбы с температурой назначаются вместе с противовирусными средствами. Подбор препарата зависит от возраста, индивидуальных особенностей.
Для взрослых пациентов в первую очередь рекомендованы:
- ацетилсалициловая кислота;
- ибупрофен;
- напроксен.
При их недостаточной эффективности, нарастании неврологической симптоматики (сильные головные боли, головокружение), нарушениях работы сердечно-сосудистой системы подключают второй препарат с жаропонижающим эффектом – парацетамол или анальгин. Вопросы о кратности приема, суточной дозировке необходимо обсудить с врачом. Он объяснит, можно и нужно ли сбивать температуру при гриппе (или ОРВИ) до 36 °C. Соматически здоровым взрослым пациентам рекомендован прием препаратов при гипертермии выше 38,5 °C.
Беременные женщины получают лечение только под контролем врача. Следует немедленно обратиться к специалисту при таких симптомах, как:
- плохая переносимость лихорадки;
- колебания артериального давления;
- боли в животе, повышение тонуса матки;
- прекращение или усиление шевелений плода.
Состояние детей следует оценивать более внимательно, так как они могут хуже переносить лихорадку, даже при отсутствии явных неврологических проблем у них чаще возникают эпизоды нарушения сознания, судорожный синдром. Кроме того, соотношение площади тела к массе у детей больше, чем у взрослых: на фоне высокой температуры раньше начинается обезвоживание. Еще одним критерием применения жаропонижающих средств в педиатрической практике считают снижение или прекращение потоотделения у малыша на фоне лихорадки.
Немедикаментозные средства при повышении температуры
Справляться с гипертермией помогают и физические средства. К ним относят: питьевой, температурный режим. Вот основные правила:
- Температура воздуха в помещении не должна превышать 22 °C, комнату следует регулярно проветривать. Для борьбы с сухостью применяют распрыскивание воды в воздухе, увлажнители.
- Больного не следует кутать, при снижении температуры и обильном потоотделении одежду меняют.
- При высокой лихорадке допустимо обтирание полотенцем, смоченном в теплой воде. Для детей советуют теплый душ. Влага испаряется с кожи и снижает температуру. Применение водки, уксуса, растирание сухим полотенцем недопустимы.
- Пациент с гриппом теряет много жидкости, что приводит к усилению интоксикации и ухудшению состояния. Для выведения продуктов распада важно пить не менее 2 литров/сутки. Необходимо отдавать предпочтение простой воде, морсу, компоту.
Повышение температуры при гриппе помогает организму локализовать и уничтожить вирус. При сильной лихорадке, плохой переносимости состояния пациент нуждается в назначении медикаментозной терапии. Следует немедленно обратиться к врачу, если даже на фоне лечения состояние продолжает ухудшаться.
Несмотря на огромное количество лекарственных препаратов для лечения кашля, проблема адекватной терапии кашля у детей остается невероятно актуальной. Неважно какой кашель у ребенка, сухой или влажный, это всегда сигнал о неблагополучии, что требует постоянного контроля со стороны педиатра. Причина кашля не всегда лежит на поверхности, и, прежде чем, назначить микстуру или сироп от кашля для детей, доктору зачастую приходится собрать и сопоставить большое количество информации. Для лечения маленьких пациентов с острым и хроническим кашлем, практикующий врач должен обладать обширными знаниями. Хотя более чем в 90% случаев, причиной кашля являются острые респираторные вирусные инфекции (ОРВИ), нельзя оставлять без внимания и более редкие причины его появления. К возможным причинам длительного кашля у детей дошкольного и школьного возраста относят: астму, муковисцидоз, аспирацию инородного тела, особые инфекции (в том числе микоплазменные), некоторые аллергические заболевания. Также следует помнить о том, что кашель у детей бывает психогенным (его еще называют нервным).
Оставленный без внимания и вовремя не диагностированный кашель может перейти в хроническую форму, что, в конечном счете, приведет не только к физическим, но и к социальным, психологическим проблемам у ребенка.
Роль кашля при острых респираторных инфекциях верхних и нижних дыхательных путей очень важна. Кашель – это один из наиболее важных и эффективных компонентов легочного клиренса.
Кашель определяется как толчкообразный форсированный звучный выдох через рот при котором голосовая щель резко раскрывается непосредственно в момент выхода воздуха. Основная его задача состоит в очищении дыхательных путей от мокроты, частиц пыли, инфекционных агентов и т.п. Раздражение рецепторов блуждающего нерва в кашлевых рефлексогенных зонах вызывает появление кашля. Наиболее чувствительными рефлексогенными зонами являются слизистая оболочка гортани, голосовые связки, трахея и места деления крупных бронхов. Кашель у детей и взрослых провоцируется не только мокротой и воспалением в области дыхательных путей. Также раздражителями кашлевых рецепторов являются назальная слизь, аллергены, поллютанты (химические вещества раздражающе слизистые оболочки дыхательных путей), механические воздействия, колебания температуры и влажности воздуха и некоторые другие причины.
Кашель принято подразделять по продолжительности на острый (длительностью до 3-х недель), подострый или затяжной (длительностью 3-6 недель) и хронический (длительностью более 6 недель). По характеру кашель у ребенка может быть сухим (без отделения секрета) и продуктивным (с мокротой). Характер кашля зависит от особенностей патоморфологических изменений в бронхах, определяется функциональным состоянием рецепторного аппарата, дыхательных мышц, количеством и качеством слизи [1]. Эффективность кашлевого рефлекса зависит от нормального функционирования кашлевого центра головного мозга блуждающего нервов и соответствующих сегментов спинного и головного мозга, а также от наличия хорошего мышечного тонуса мышц живота и дыхательной мускулатуры. У маленьких детей активная моторика бронхов недостаточна из-за слабого развития мышц и незрелости мерцательного эпителия. У них слабо развит кашлевой рефлекс: незаконченная миелинизация блуждающего нерва и неразвитость дыхательной мускулатуры обуславливают слабость кашлевого толчка.Кроме того, бронхиальный секрет часто имеет повышенную вязкость. Поэтому для облегчения самочувствия, ребенок должен получать достаточное количество жидкости. А в некоторых случаях необходимы лекарственные средства, разжижающие слизь и способствующие отхождению мокроты.
У детей физиологический кашлевой рефлекс формируется к концу 3-го месяца жизни. В то время как слизистое отделяемое трахеи и бронхов образуется в нормальном количестве уже с момента рождения.
Патологический кашель может быть сильным, навязчивым, беспокоить днем и ночью. Кроме того, у ребенка в раннем возрасте, кашель может быть опасен. Так грубый лающий кашель является отличительной чертой крупа, тяжелые случаи которого сопровождаются затрудненным дыханием у детей. Как у ребенка, так и взрослого человека при первых признаках развития кашля желательно принять меры, ведущие к его купированию уже на начальной стадии.
Возникновение кашля у детей чаще всего связано с инфекционной-воспалительным процессом в верхних или нижних отделах дыхательных путей. Особенным значением для понимания возможных причин кашля является его вербальная характеристика. Так лающий кашель у ребенка, отрывистый и громкий, возникает при патологических состояниях в области гортани. Спазматический кашель, упорный и сухой, сопровождающийся спазмом гортани; наблюдается при раздражении нижнего гортанного нерва. Конвульсивный (судорожный, репризный) кашель характеризуется повторяющимися приступами, прерывающимися шумным вдохом. В некоторых случаях ребенок кашляет до возникновения рвотного рефлекса. Особенности патологического кашля напрямую зависят от основного заболевания, что важно учитывать, устанавливая клинический диагноз и подбирая рациональную терапию.
Часто родители замечают, что кашель у ребенка обостряется в определенное время суток. Например, заподозрить психогенный кашель можно, если он исчезает ночью, когда ребенок спит. Хотя в течение дня грубый непродуктивный кашель может возникать каждые 10-15 минут. Сухой кашель, связанный с воспалением в носоглотке, преимущественно проявляется у ребенка ночью и утром после сна, что обусловлено затеканием назального секрета в глотку.
В основе возникновения кашля у детей при острых респираторных инфекциях (ОРИ) лежат заболевания верхних и нижних дыхательных путей. К заболеваниям верхних дыхательных путей, сопровождающихся кашлем, относят: ОРВИ, острый ларингит, эпиглоттит, синусит, аллергический ринит, ринит, трахеит. Бронхит, бронхиолит, коклюш, пневмония, плеврит, муковисцидоз –относятся к заболеваниям нижних дыхательных путей.
Иногда затянувшееся течение ОРИ приводит к осложнениям. К наиболее частым осложнениям относят: пневмонию, бронхит, гнойные процессы в пазухах носа, отит. К особенно опасным последствиямОРИ , особенно у детей раннего возраста, следует отнести острый стеноз гортани (ложный круп). Осложнения при ОРИмогут возникнут на любом сроке заболевания.
В первые дни ОРИ кашель у детей, как правило, сухой и нередко болезненный. Развитие воспалительного процесса в дыхательных путях провоцирует увеличение образования трахеобронхиального секрета и ухудшение его реологических свойств. Это приводит к нарушению мукоцилиарного клиренса, вследствие чего нарушается санация трахеобронхиального дерева и компенсаторной активности кашлевого рефлекса. Затруднения в отхождении мокроты приводят к ухудшению самочувствия детей, нарушению сна и аппетита. Ребенку важно обеспечить питьевой режим, чтобы естественным образом уменьшить вязкость мокроты. Также, в некоторых случаях, если мокрота плохо отходит при кашле у ребенка, рекомендуется проводить курс перкуссионного (дренажного) массажа. Для детей постарше такой массаж от кашля можно сочетать с дыхательной гимнастикой.
Отхождение мокроты не всегда очевидно у детей. Маленькие дети могут не сплевывать ее, а просто проглатывать. На это следует обратить особое внимание, при определении характера кашля.
При остром бронхите кашель у ребенка является главным клиническим признаком. Воспаленные бронхи становятся очень чувствительными к различным раздражителям. Не только воспаление, но и температура, влажность, задымленность воздуха – могут вызывать у ребенка надсадный, мучительный кашель. В некоторых случаях после перенесенного бронхита, кашель сохраняется на период от 2 до 6 недель. Это так называемый остаточный кашель у ребенка.
Подход к лечению острого и хронического кашля у детей может сильно отличаться. В некоторых случаях кашлевой рефлекс настолько обостряется, что доставляет ребенку значительные неудобства. Приступы кашля могут быть настолько сильные и частые, что доводят ребенка до рвоты, нарушают сон, питание. Тогда возникает необходимость чем-то облегчить сухой кашель у ребенка, подавить кашлевой рефлекс. В других случаях кашель продуктивен, маленький пациент идет на поправку, и нужно лишь оптимизировать процесс отхождения мокроты. Если у ребенка появились даже негромкое покашливание, не стоит оставлять симптом без внимания. Необходимо выяснить причины сухого и влажного кашля у ребенка.
Лечение кашля у детей целесообразно совмещать с профилактическими мерами. Родителям следует создать благоприятную атмосферу для болеющих детей. Чистый увлажненный воздух, комфортная температура в помещении, в котором находится ребенок, отсутствие аллергенов будут положительно сказываться на его самочувствии.
Для лечения кашля у детей в дебюте заболевания хорошо себя зарекомендовал сироп Стодаль. Стодаль купирует кашель на фоне острой респираторной инфекции (ОРИ) в течение недели и обладает высоким профилем безопасности. В 2019 г. было проведено масштабное клиническое исследование с участием 1000 детей с кашлем на фоне ОРИ. Стодаль обеспечил статистически достоверное снижение выраженности кашля к 7 дню исследования, которое оценивалось по балльной системе. На 7-й день терапии 98% детей излечились от кашля: у 35% симптом кашля купировался полностью (выраженность кашля 0 баллов), у 63% симптом кашля стал клинически незначим (выраженность кашля 1 балл). Эти дети выздоровели.
Сироп Стодаль следует начать принимать в первые дни возникновения кашля при ОРИ .Известно, что у 32% детей кашель при ОРИ длится 3 недели и более. При раннем старте лечения Стодаль позволяет сократить сроки лечения кашля с 3-х до 1 недели [2].
Действие Стодаля положительно сказывается и на ночном сне ребенка, так как он обладает противокашлевым действием [3,4]. Сироп от кашля Стодаль хорошо переносится детьми. Результаты исследования продемонстрировали эффективность и безопасность препарата Стодаль в лечении кашля у детей при острой респираторной инфекции легкой и средней степени тяжести, что позволяет рекомендовать его для включения в схемы лечения с первых дней заболевания.
Кашель у детей был и остается одной из самых актуальных тем клинической педиатрии. Диагностика и лечение кашля требует от врача глубоких знаний и комплексного подхода.
Литература:
1. Чучалин А.Г., Кашель [Электронный ресурс] / А.Г. Чучалин, В.Н.Абросимов.- 4-е изд., перераб. и доп. – М.: ГЭОТАР-Медиа, 2016. – 160 с., с.16.
2. Результаты клинического исследования проведенного с ЛПУ Москвы и Московской области в период с 23.10. по 29.12. 2019г. с участием 1000 пациентов в возрасте от 2 до 7 лет. Данные находятся в процессе публикации
3. A.Zanasi a, M. Mazzolini a, F. Tursi b, A. M. Morselli-Labate c, A. Paccapelo c, M. Lecchi. Homeopathic medicine for acute cough in upper respiratory tract infections and acute bronchitis: A randomized, double-blind, placebo-controlled trial. Pulmonary Pharmacology & Therapeutics, 27 (2014) 102 – 108
4. Локшина Э., Зайцева О. и др. Опыт применения натуропатического препарата Стодаль у детей с ОРЗ. Педиатрия 2016, 95(3).
Читайте также:

