Вирус эпштейна-барр 6 типа у взрослых
Обновлено: 26.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Инфекционный мононуклеоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Инфекционный мононуклеоз – заболевание вирусной природы, при котором развивается лихорадка, увеличиваются печень и селезенка, лимфатические узлы, поражаются гортань, глотка. В крови регистрируются свойственные только этой патологии изменения (появление атипичных мононуклеаров, лимфоцитоз). В ряде случаев инфекционный мононуклеоз имеет хроническое течение, при некоторых состояниях клиническая картина стерта, что существенно затрудняет диагностику и постановку верного диагноза.
Причины появления инфекционного мононуклеоза
Заболевание вызывают вирусы семейства герпесвирусов, самым частым возбудителем считается вирус Эпштейна–Барр (ВЭБ, или вирус герпеса человека 4-го типа). Большинство людей переносят его в стертой клинической форме в детстве и юношестве, что подтверждается анализами крови на содержание иммуноглобулинов, которые вырабатываются в ответ на попадание вирусов в организм человека: по статистике у 9 из 10 взрослых положительные анализы крови на ДНК этого вируса.
Пути передачи вируса, вызывающего инфекционный мононуклеоз:
- Воздушно-капельный.
- Контактно-бытовой (в том числе половой).
- Парентеральный – во время переливания крови, пересадки органов и тканей в течение 6 предшествующих заболеванию месяцев.
К предрасполагающим факторам развития болезни относятся такие состояния, как снижение иммунитета, длительно текущие заболевания или обострение хронических патологий, неблагоприятная психоэмоциональная и экологическая обстановка.
Классификация заболевания
Единой общепринятой классификации инфекционного мононуклеоза нет. Для удобства формулировки диагноза используются следующие разделения патологии на группы:
По возбудителю:
- Вирус Эпштейна–Барр (ВЭБ).
- Цитомегаловирус.
- Вирус герпеса 6-го и 7-го типов (HV6, HV7).
- Аденовирус.
- Вирус иммунодефицита.
- Toxoplasma gondii (токсоплазма).
- Типичный – свойственная мононуклеозу клиническая картина и патогномоничные (характерные только для этого заболевания) изменения в анализах крови.
- Атипичный – стертая клиника, бессимптомное течение.
- Острый инфекционный мононуклеоз – проявления заболевания регистрируются в течение не более 3 месяцев.
- Затяжное течение (3–6 месяцев).
- Рецидивирующее течение – симптомы патологии возникают вновь через 1 месяц и менее после перенесенного заболевания.
- Хроническое – симптомы беспокоят более 6 месяцев.
Симптомы инфекционного мононуклеоза
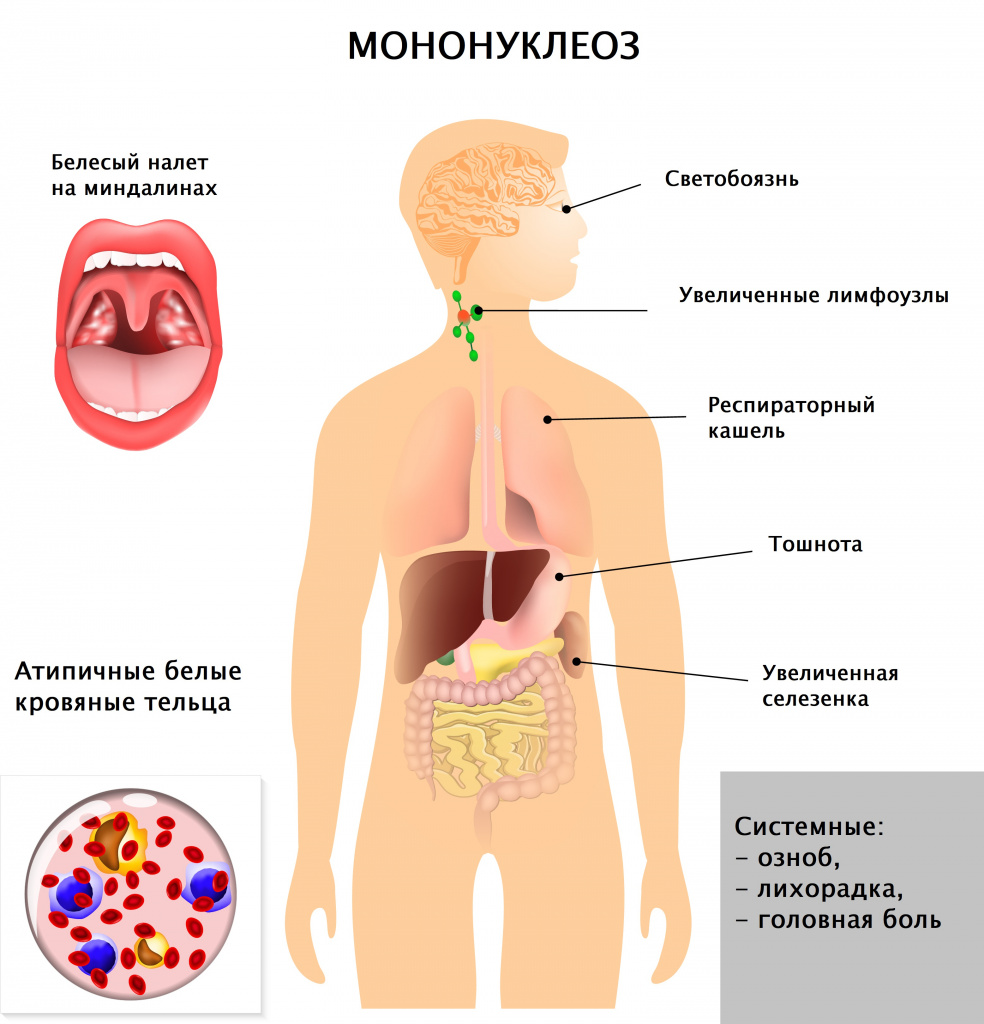
Диагностика инфекционного мононуклеоза
Врач в первую очередь собирает анамнез и проводит визуальный осмотр пациента. При осмотре обращают на себя внимание увеличенные группы лимфатических узлов (в тяжелых случаях не только шейной группы, но даже внутренние лимфатические узлы), гиперемия (краснота) зева, увеличение селезенки и печени, которое врач выявляет при пальпации и перкуссии живота.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус Эпштейна–Барр: причины появления, симптомы, диагностика и способы лечения.
Вирус Эпштейна–Барр может инфицировать различные типы клеток, включая B-клетки иммунной системы (разновидность лейкоцитов – белых кровяных телец) и эпителиальные клетки слизистых оболочек.
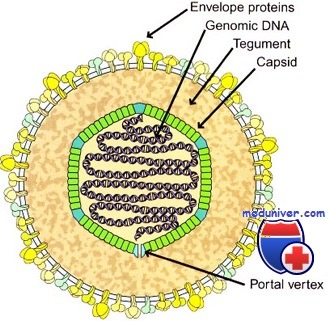
ВЭБ является представителем ДНК-содержащих вирусов из семейства Herpesviridae (герпесвирусы), подсемейства гамма-герпесвирусов и рода лимфокриптовирусов. В процессе репликации (самокопирования) вируса экспрессируется свыше 70 различных вирусспецифических белков. В настоящее время выделены группы иммуногенных белков, определение антител к которым дает возможность дифференцировать стадию инфекции (ЕА – ранний антиген, ЕВNА-1 — ядерный антиген, VCA — капсидный антиген, LMP — латентный мембранный белок).
Другой способ заражения – контактно-бытовой (вирус передается через зубные щетки, столовые приборы, полотенца и т.д.). ВЭБ также может распространяться через кровь и сперму.
ВЭБ размножается в В-лимфоцитах и эпителиальных клетках, в связи с чем характерно многообразие клинических проявлений данной патологии. Важной отличительной чертой вируса является то, что он не тормозит и не нарушает размножение В-лимфоцитов, а, наоборот, стимулирует его. В этом заключается особенность возбудителя - он размножается в клетках иммунной системы, заставляя их клонировать свою, вирусную, ДНК.
Хронический воспалительный процесс, вызванный ВЭБ, приводит к структурным и метаболическим нарушениям пораженных тканей, что является причиной возникновения разнообразной соматической патологии.
Классификация вируса Эпштейна-Барр
Единой классификации вирусной инфекции Эпштейна-Барр (ВИЭБ) не существует, к использованию в практической медицине предлагается следующая:
- по времени инфицирования – врожденная и приобретенная;
- по форме заболевания – типичная (инфекционный мононуклеоз) и атипичная: стертая, асимптомная, с поражением внутренних органов;
- по тяжести течения – легкая, средней степени и тяжелая;
- по продолжительности течения – острая, затяжная, хроническая;
- по фазе активности – активная и неактивная;
- смешанная инфекция – чаще всего наблюдается в сочетании с цитомегаловирусом.
- Инфекционный мононуклеоз (железистая лихорадка, болезнь Филатова) – распространенное инфекционное заболевание, основными проявлениями которого является подъем температуры до высоких значений, увеличение лимфатических узлов, воспаление слизистой оболочки глотки, увеличение печени и селезенки. ВЭБ в данном случае проникает через эпителий слизистых оболочек верхних дыхательных путей.
- Лимфогранулематоз (болезнь Ходжкина) и некоторые виды неходжкинских лимфом – группа заболеваний, объединенных злокачественной моноклональной пролиферацией лимфоидных клеток в лимфоузлах, костном мозге, селезенке, печени и желудочно-кишечном тракте.
- Синдром хронической усталости – состояние, характеризующееся длительным чувством усталости, которое не проходит после продолжительного отдыха.
- Синдром Алисы в стране чудес – состояние, клиническим проявлением которого является нарушение ощущения своего тела и отдельных его частей. Человек ощущает себя или части своего тела очень большими или очень маленькими по сравнению с действительностью.
- Гепатит, спровоцированный ВЭБ, часто является осложнением инфекционного мононуклеоза. Появляется слабость, тошнота, желтушность кожи и слизистых, увеличивается печень.
- Герпетическая инфекция в виде генитального или лабиального (на губах) поражения. Также возможен стоматит, вызванный ВЭБ. При активации инфекции появляется чувство жжения и боль, а затем множество маленьких пузырьков.
- Посттрансплантационная лимфопролиферативная болезнь – вторичное злокачественное заболевание, развивающееся после трансплантации гемопоэтических стволовых клеток (метод лечения, применяемый при онкологии, заболеваниях крови и др.), ассоциированное с ВЭБ-инфекцией.
- Рассеянный склероз – хроническое аутоиммунное заболевание, при котором поражается миелиновая оболочка нервных волокон головного и спинного мозга. Характеризуется большим количеством симптомов и зависит от уровня поражения: часто снижается мышечная сила, угасают рефлексы, появляются параличи (обездвиженность) различных локализаций.
- Волосатая лейкоплакия – на слизистой оболочке языка по бокам, на спинке либо на его нижней части появляются белые участки с шероховатой поверхностью. Они безболезненны и не причиняют существенного дискомфорта. Основная опасность заключается в возможности озлокачествления измененных клеток слизистой.
- Назофарингеальная карцинома – злокачественное образование глотки. Среди его симптомов часто встречаются заложенность носа, потеря слуха, частые отиты, появление крови в слюне, кровянистые выделения из носа, увеличение лимфоузлов, головные боли.
- Аутоиммунный тиреоидит – хроническое заболевание щитовидной железы, при котором в организме образуются антитела к тканям щитовидной железы. При данном заболевании возможно появление зоба (увеличение щитовидной железы), развитие симптомов гипотиреоза: отеки, повышенная утомляемость, сонливость, запоры, сухость кожи, выпадение волос.
Лабораторное обследование включает:
-
вирус Эпштейна–Барр, определение ДНК в крови (Epstein Barr virus, DNA);
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус Эпштейна–Барр: причины появления, симптомы, диагностика и способы лечения.
Вирус Эпштейна–Барр может инфицировать различные типы клеток, включая B-клетки иммунной системы (разновидность лейкоцитов – белых кровяных телец) и эпителиальные клетки слизистых оболочек.
ВЭБ является представителем ДНК-содержащих вирусов из семейства Herpesviridae (герпесвирусы), подсемейства гамма-герпесвирусов и рода лимфокриптовирусов. В процессе репликации (самокопирования) вируса экспрессируется свыше 70 различных вирусспецифических белков. В настоящее время выделены группы иммуногенных белков, определение антител к которым дает возможность дифференцировать стадию инфекции (ЕА – ранний антиген, ЕВNА-1 — ядерный антиген, VCA — капсидный антиген, LMP — латентный мембранный белок).
Другой способ заражения – контактно-бытовой (вирус передается через зубные щетки, столовые приборы, полотенца и т.д.). ВЭБ также может распространяться через кровь и сперму.
ВЭБ размножается в В-лимфоцитах и эпителиальных клетках, в связи с чем характерно многообразие клинических проявлений данной патологии. Важной отличительной чертой вируса является то, что он не тормозит и не нарушает размножение В-лимфоцитов, а, наоборот, стимулирует его. В этом заключается особенность возбудителя - он размножается в клетках иммунной системы, заставляя их клонировать свою, вирусную, ДНК.
Хронический воспалительный процесс, вызванный ВЭБ, приводит к структурным и метаболическим нарушениям пораженных тканей, что является причиной возникновения разнообразной соматической патологии.
Классификация вируса Эпштейна-Барр
Единой классификации вирусной инфекции Эпштейна-Барр (ВИЭБ) не существует, к использованию в практической медицине предлагается следующая:
- по времени инфицирования – врожденная и приобретенная;
- по форме заболевания – типичная (инфекционный мононуклеоз) и атипичная: стертая, асимптомная, с поражением внутренних органов;
- по тяжести течения – легкая, средней степени и тяжелая;
- по продолжительности течения – острая, затяжная, хроническая;
- по фазе активности – активная и неактивная;
- смешанная инфекция – чаще всего наблюдается в сочетании с цитомегаловирусом.
- Инфекционный мононуклеоз (железистая лихорадка, болезнь Филатова) – распространенное инфекционное заболевание, основными проявлениями которого является подъем температуры до высоких значений, увеличение лимфатических узлов, воспаление слизистой оболочки глотки, увеличение печени и селезенки. ВЭБ в данном случае проникает через эпителий слизистых оболочек верхних дыхательных путей.
- Лимфогранулематоз (болезнь Ходжкина) и некоторые виды неходжкинских лимфом – группа заболеваний, объединенных злокачественной моноклональной пролиферацией лимфоидных клеток в лимфоузлах, костном мозге, селезенке, печени и желудочно-кишечном тракте.
- Синдром хронической усталости – состояние, характеризующееся длительным чувством усталости, которое не проходит после продолжительного отдыха.
- Синдром Алисы в стране чудес – состояние, клиническим проявлением которого является нарушение ощущения своего тела и отдельных его частей. Человек ощущает себя или части своего тела очень большими или очень маленькими по сравнению с действительностью.
- Гепатит, спровоцированный ВЭБ, часто является осложнением инфекционного мононуклеоза. Появляется слабость, тошнота, желтушность кожи и слизистых, увеличивается печень.
- Герпетическая инфекция в виде генитального или лабиального (на губах) поражения. Также возможен стоматит, вызванный ВЭБ. При активации инфекции появляется чувство жжения и боль, а затем множество маленьких пузырьков.
- Посттрансплантационная лимфопролиферативная болезнь – вторичное злокачественное заболевание, развивающееся после трансплантации гемопоэтических стволовых клеток (метод лечения, применяемый при онкологии, заболеваниях крови и др.), ассоциированное с ВЭБ-инфекцией.
- Рассеянный склероз – хроническое аутоиммунное заболевание, при котором поражается миелиновая оболочка нервных волокон головного и спинного мозга. Характеризуется большим количеством симптомов и зависит от уровня поражения: часто снижается мышечная сила, угасают рефлексы, появляются параличи (обездвиженность) различных локализаций.
- Волосатая лейкоплакия – на слизистой оболочке языка по бокам, на спинке либо на его нижней части появляются белые участки с шероховатой поверхностью. Они безболезненны и не причиняют существенного дискомфорта. Основная опасность заключается в возможности озлокачествления измененных клеток слизистой.
- Назофарингеальная карцинома – злокачественное образование глотки. Среди его симптомов часто встречаются заложенность носа, потеря слуха, частые отиты, появление крови в слюне, кровянистые выделения из носа, увеличение лимфоузлов, головные боли.
- Аутоиммунный тиреоидит – хроническое заболевание щитовидной железы, при котором в организме образуются антитела к тканям щитовидной железы. При данном заболевании возможно появление зоба (увеличение щитовидной железы), развитие симптомов гипотиреоза: отеки, повышенная утомляемость, сонливость, запоры, сухость кожи, выпадение волос.
Лабораторное обследование включает:
-
вирус Эпштейна–Барр, определение ДНК в крови (Epstein Barr virus, DNA);
Инфекции вызванные вирусом Эпштейна—Барр, вирусами герпеса типа 6,7,8: клиника, диагностика
Геном вируса Эпштейна—Барр кодирует характерный для него ядерный антигенный комплекс, латентный мембранный белок, терминальный протеин, мембранный антигенный комплекс, ранний и вирусный капсидный антигены.
Эпидемиология и патогенез инфекции вызванной вирусом Эпштейна—Барра. Как и цитомегаловирус, вирус Эпштейна—Барр широко распространён среди маленьких детей развивающихся стран и среди взрослого населения индустриальных стран. Попадая в организм человека через носоглотку, он поражает В-лимфоциты и распространяется по всему организму.
Вирус способен продлевать жизнь В-лимфоцитам, что приводит к развитию неоплазии, например лимфомы Беркитта (мелкоклеточная лимфома с нерассечёнными ядрами, которую регистрируют в Африке, ниже Сахары, в регионах с высокой заболеваемостью малярией), носоглоточной карциномы (распространена в Китае) и лимфомы (у пациентов со сниженным иммунитетом).
Кроме того, возбудитель может стать причиной лимфопролиферативных заболеваний у пациентов после трансплантации.
Клинические признаки инфекции вызванной вирусом Эпштейна—Барра. Основные признаки инфекции — повышение температуры, общее недомогание, боль в горле, лимфаденопатия и иногда гепатит. Длительность заболевания около 2 нед, но у некоторых пациентов наблюдают симптомы персистирующей инфекции. Эпштейна—Барр инфекция ассоциируется с возникновением опухолей.
Диагностика инфекции вызванной вирусом Эпштейна—Барра. Методы: быстрая реакция агглютинации на предметном стекле. Для подтверждения диагноза применяют ИФА (определение специфического IgM к вирусному капсидному антигену) и молекулярно-генетический метод.
Инфекции вызванные вирусами герпеса человека типа 6 и 7
Впервые выделенные в 1980-х годах, эти бета-герпес-вирусы — единственные представители рода Roseolovirus. Выделяют два подтипа ВГЧ-6, поражающих Т-лимфоциты человека, — А и В. Заражение происходит при контакте со слюной инфицированных лиц.
К концу второго года жизни вирус присутствует в организме практически всех людей. Отмечают внезапное возникновение экзантемы (шестая болезнь), лихорадки (в течение 3—5 дней).
Описано течение болезни без возникновения высыпаний. ВГЧ-6 играет большую роль в развитии фебрильных судорог и энцефалита у детей. Последний, наряду с молниеносным гепатитом, — достаточно редкое осложнение. Диагностические мероприятия включают обнаружение IgG с помощью ИФА и молекулярно-генетический метод.
Практически все дети в возрасте до пяти лет заражены ВГЧ-7. До настоящего времени клинические признаки чётко не описаны, но существуют доказательства связи заболевания с развитием энцефалита.
В основе диагностики — определение специфических антител в ИФА (исследование парных сывороток).
Инфекция вызванная вирусом герпеса человека типа 8 - саркомавирусом Капоши
ВГЧ-8 относят к у-герпес-вирусам. Он имеет много общего с вирусом герпеса обезьян. Механизм передачи — вертикальный и контактный. На начальной стадии заболевание протекает в виде мононуклеозоподобного синдрома. Позже у пациентов со сниженным иммунитетом (особенно у ВИЧ-инфицированных) развивается саркома Капоши.
Диагностика: молекулярно-генетический метод (в образцах поражённых тканей), ИФА, реакция непрямой флюоресценции.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Поражения вирусом Эпштейна-Барр гематологических больных - диагностика, лечение
Вирусом Эпштейна — Барр (ЭБВ) инфицировано не менее 95 % взрослого населения во всех странах. У большинства людей первичная ЭБВ-инфекция протекает субклинически, а у меньшинства в виде инфекционного мононуклеоза. Случаи летального фульминантного мононуклеоза очень редки и чаще встречаются в группе больных одной из форм врожденного иммунодефицита — Х-сцепленным лимфопролиферативным синдромом (Х-ЛПС, или синдром Пуртильо). Главная особенность при это синдроме — отсутствие способности ограничивать пролиферацию ЭБВ-инфицированных В-лимфоцитов.
Второе по частоте проявление первичной ЭБВ-инфекции у больных с этим синдромом — лимфома Беркитта и, реже, лимфома Ходжкина. Соответственно у всех мальчиков с фульминантным мононуклеозом и семейными случаями лимфом Беркитта и Ходжкина необходимо заподозрить Х-ЛПС.
Резервуаром вируса Эпштейна — Барр (ЭБВ) являются В-лимфоциты и эпителиальные клетки слизистой оболочки носоглотки. Пожизненное латентное состояние вируса поддерживается цитотоксическими ЭБВ-специфическими Т-лимфоцитами, которые составляют около 1 % от всех циркулирующих лимфоцитов крови. При развитии длительного и глубокого дефицита Т-лимфоцитов возможна пролиферация ЭБВ-инфицированных В-лимфоцитов. Это состояние, описанное в конце 70-х годов XX в. у больных реципиентов донорской почки, названо В-клеточным лимфопролиферативным синдромом (В-ЛПС). Любая аллогенная трансплантация (почки, печени, сердца, легких, ГСК) может осложниться В-ЛПС.
Среди гематологических больных наивысший риск развития В-ЛПС отмечается у реципиентов аллогенного костного мозга, хотя отдельные случаи описаны после аутологичных трансплантаций и у реципиентов иммуносупрессивной терапии.
Риск развития В-ЛПС у реципиентов ТГСК оценивается как 1 % в течение 10 лет. В течение 1-го года он составляет 120 случаев на 10 000 пересадок и лишь 5 на 10 000 в последующие годы. Факторами риска развития В-ЛПС являются причины, способствующие возникновению или поддержанию Т-иммунодефицита.
Для клинической картины В-ЛПС характерны увеличение лимфатических узлов, печени, селезенки, высокая лихорадка и инфильтрация нелимфоидных органов. Вовлечение серозных оболочек приводит к развитию полисерозитов с массивными плевральными, перикардиальными выпотами и асцитом. При поражении лимфатических узлов средостения на первый план выступает синдром компрессии: нарушение притока крови к правому предсердию, сдавление трахеи. Нередко, как и при других В-клеточных пролиферациях у больных с Т-клеточным иммунодефицитом, при ЭБВ-ЛПС поражается ЦНС. Известны случаи развития тяжелого гемофагоцитарного синдрома в финальной стадии В-ЛПС.
Для лабораторной картины характерны наличие высокого моноклонального пика иммуноглобулинов класса М или G в сыворотке крови и подъем ЛДГ. Дискордантное восстановление репертуара В-лимфоцитов после аллотрансплантации иногда и в норме приводит к появлению высоких моноклональных пиков иммуноглобулинов, не связанных с В-ЛПС. Другие лабораторные признаки еще менее специфичны.

Патологическим субстратом при В-ЛПС являются ЭБВ-трансформированные В-лимфоциты, которые в подавляющем большинстве случаев имеют донорское происхождение. В связи с этим для профилактики В-ЛПС донорского происхождения на ранних стадиях после трансплантации гемопоэтических стволовых клеток (ТГСК) достаточно высокодозного миелоаблативного кондиционирования перед ТКМ, вызывающего глубокое истощение пула В-клеток донора.
Морфологически в отличие от реципиентов солидных органов, В-ЛПС которых имеют морфологию полиморфных крупноклеточных лимфом, В-ЛПС у реципиентов ТГСК примерно в половине случаев имеют морфологию иммунобластных лимфом. Еще одним отличием является олиго- или моноклональность В-ЛПС у реципиентов аллогенной ТКМ, хотя иногда удается проследить становление истинной моноклональной опухоли через стадии поликлональной и олигоклональной лимфопролиферации.
Интересно, что на стадии полиморфной лимфомы моноклональность обнаруживается менее чем в половине случаев, а при иммунобластных лимфомах — практически в 100 %.
Основными факторами риска развития В-ЛПС являются следующие: Т-деплеция трансплантата, лечение или профилактика РТПХ анти-CD3-моноклональными антителами, лечение или профилактика РТПХ антитимоцитарным глобулином, неродственный или родственный неполностью совместимый донор.
Самый высокий риск развития В-ЛПС, составляющий 64,8 ± 17,7 % через 4 года после трансплантации, присущ детям с тяжелыми комбинированными иммунодефицитными синдромами, получивших Т-деплетированный трансплантат от гаплоидентичного донора, тогда как у больных ТКИН, получивших HLA гено- или феноидентичный трансплантат без Т-деплеции, риск составляет 0,9 ± 0,2 %. Среди реципиентов неродственных трансплантаций с Т-деплецией частота посттрансплантационных В-ЛПС равна 5 %, без Т-деплеции — 1 %. Метод Т-деплеции значительно влияет на вероятность развития В-ЛПС.
В прошлом диагностика В-ЛПС основывалась на характерной патоморфологической картине биоптатов лимфатических узлов и пораженных органов и демонстрации наличия ДНК Эпштейна-Барр вируса (ЭБВ) в клетках опухоли. Важным лабораторным ориентиром служит появление моноклонального пика в глобулиновой фракции. Все эти данные являются, однако, поздними маркерами, которые констатируют заболевание на этапе, когда любая терапия малоэффективна. В настоящее время разработаны полуколичественные и количественные методы мониторинга ДНК Эпштейна-Барр вируса (ЭБВ) в крови, которые позволяют на ранних стадиях оценить риск развития В-ЛПС и назначить упреждающее лечение.
При исследовании частоты реактивации Эпштейна-Барр вируса (ЭБВ) в течение 180 дней после аллогенной ТГСК методом измерения количества копий ДНК Эпштейна-Барр вируса (ЭБВ) в крови выяснилось, что частота реактивации (количество копий генома в 1 мл крови более 50) составляет 39 % после трансплантации нативных ГСК и 65 % после Т-деплетированных трансплантаций. Среди больных, у которых количество копий генома Эпштейна-Барр вируса (ЭБВ) оказалось более 1000 в 1 мл, частота В-ЛПС составила 39 %, в то время как ни у кого из больных с показателем менее 1000 копий в 1 мл не развивался В-ЛПС. Таким образом, количественный мониторинг концентрации вирусной ДНК позволяет выявить популяцию высокого риска развития В-ЛПС. Возможно, что мониторинг вирусной ДНК не в цельной крови, а в плазме является еще более эффективным и специфичным методом ранней диагностики В-ЛПС.
Лечение уже развившегося В-ЛПС представляет сложную задачу. Химиотерапия и а-интерферон не показали воспроизводимой эффективности после ТГСК, хотя после трансплантации солидных органов их эффективность может быть выше, чем после ТГСК. Эпштейна-Барр вирус (ЭБВ) нечувствителен к ингибиторам тимидинкиназы типа ганцикловира и ацикловира, в то время как сидофовир может быть эффективен. Редукция иммуносупрессии, которая может быть предпринята после трансплантации солидных органов, чаще всего невозможна у реципиентов аллогенных ТГСК, поскольку может привести к вспышке РТПХ, которая, помимо того, что сама по себе может вызвать смерть пациента, способствует резкому усугублению иммунодефицита.
Несомненно, что в настоящее время мониторинг реактивации Эпштейна-Барр вируса в популяциях высокого риска и упреждающее лечение ритуксимабом являются методами выбора контроля В-ЛПС. Другой эффективный метод лечения В-ЛПС — клеточная терапия. Инфузии нативных донорских лимфоцитов в дозе более 1 * 106/кг высокоэффективны, однако чреваты высокой частотой развития тяжелой РТПХ. В некоторых самых передовых центрах используется введение ЭБВ-специфических Т-лимфоцитов донора, генерированных in vitro. Эффективность данного метода приближается к 80—90 %. Понятно, что клеточные технологии требуют высокого технологического уровня и доступны далеко не везде.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

