Вирусы в жизни подростка
Обновлено: 25.04.2024
Проведя тщательный анализ этого образца, группа ученых во главе с Майклом Уороби (Michael Worobey) из университета Аризоны показала, что этот мужчина был инфицирован ВИЧ — вирусом, вызывающим синдром приобретенного иммунодефицита.
При жизни ни сам мужчина, ни его лечащие врачи об этом не знали. Формально вирус будет открыт лишь 17 лет спустя.
Извлекая крошечные генетические фрагменты из образца ткани, команда Уороби практически полностью реконструировала геном ВИЧ в том виде, в котором он существовал в те годы. А сама работа ученого помогла пролить свет на возникновение того, что станет причиной одной из самых важных пандемий в истории человечества.
В погоне за образцами
Вирус иммунодефицита человека был выявлен в 1980-х, после того как таинственный новый синдром затронул жителей США, и, как казалось, тогда он появился из ниоткуда. На самом деле эпидемия зародилась за несколько десятилетий до этого, просто на совсем другом континенте. В Африке.
Теперь мы можем с уверенностью утверждать, что по мере распространения геном вируса претерпевал постоянные изменения: сравнивая накопившиеся мутации и оценивая время, за которое они произошли, ученые могут проследить историю эволюции вируса вплоть до самого момента возникновения.
по теме

Общество
Наиболее вероятное место его появления — южный Камерун. А приблизительное время — 1920-е годы. Именно там и тогда вирус от шимпанзе перешел к человеку, перед тем как вскоре перебраться в город, известный в наше время как Киншаса.
В густонаселенном и быстрорастущем регионе с множеством потенциальных реципиентов вирус и обосновался, чтобы затем распространиться по всему миру.
Очевидно, что огромное количество людей тогда было инфицировано ВИЧ еще прежде, чем кто-то узнал о его существовании. Образцы тканей некоторых из погибших сохранились до наших дней: они рутинно собирались для исследований патологоанатомами, обрабатывались химическим фиксатором, располагались на восковых подложках, изучались под микроскопом (скорее всего, безрезультатно), а затем отправлялись в хранилище.
Но поскольку вирус до своего появления на Западе не был идентифицирован, определить заранее, какой именно образец ткани, взятый в то время, может содержать его следы, невозможно. Искать следы вируса в таких условиях — все равно что искать иголку в тысяче стогов сена.
Более того, процесс обработки химическим фиксатором и условия хранения образцов, дошедших до нашего времени, были таковы, что негативно влияли на содержащиеся в них РНК — молекулы, составляющие геном ВИЧ.
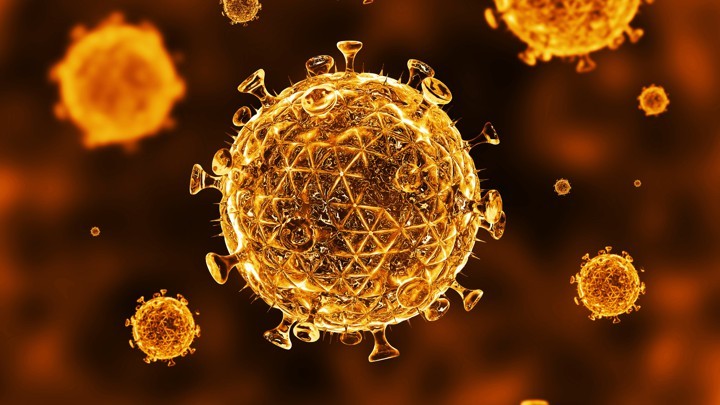
Вирус ВИЧ под микроскопом. Компьютерная Модель.
Однако нет ничего странного в том, что за два десятилетия поисков ученым удалось найти лишь два образца со следами вируса, собранных в Киншасе в период до его открытия.
Дэвид Хо (David Ho) из университета Рокфеллера (Rockefeller University) нашел следы вируса в образце крови, взятой в 1959 году; Уороби обнаружил их в кусочке лимфатического узла из 1960 года.
В обоих случаях от молекул РНК в целом сохранилось около одного процента. Но даже этих крошечных кусочков оказалось достаточно, чтобы доказать: именно ВИЧ блуждал по Киншасе за десятилетия до его открытия, а также чтобы наметить основные вехи истории его эволюции.
В то же время, ввиду ненадежности фрагментарных свидетельств, Уороби хотел собрать геном полностью. Целиком.
Его коллеги Софи Грисилс и Том Уоттс (Sophie Gryseels and Tom Watts) для этого разработали более точную технологию извлечения РНК и применили ее к более чем 1600 образцам тканей из Университета Киншасы (University of Kinshasa). И один из них, как оказалось, действительно содержал следы вируса.
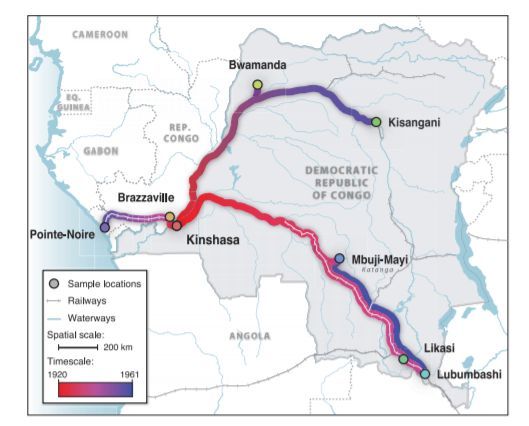
Скрытая эпидемия. Пути распространения ВИЧ в Африке до того, как вирус попал в США.
Место и время
Извлеченные образцы оказались больше всего похожи на подтип С, наиболее распространенный тип ВИЧ в Африке. Тот, что и сейчас доминирует в южной части континента.
На поверку генетический материал, попавший в руки ученых, является лишь малой частью того разнообразия, которое существовало в Киншасе в 1960-е.
А стало быть, из всех подтипов вируса лишь некоторые из тех, что в то время можно было обнаружить в городе, вырвались наружу, дабы стать общемировой проблемой.
История ВИЧ в датах
1930-е
Исследователи полагают, что приблизительно в 1930-х некая форма вируса иммунодефицита обезьян (SIV) перебралась к людям во время разделки или поедания мяса шимпанзе в Демократической Республике Конго. Этот вирус стали называть ВИЧ-1, и это самый распространенный тип вируса на сегодняшний день.
1959
Первый известный случай заболевания СПИДом выявлен при исследовании образцов плазмы крови мужчины, умершего в Демократической Республике Конго в 1959 году.
1960-е
ВИЧ-2, ареал распространения которого ограничен западной частью Африки, перешел к людям от обезьян вида дымчатый мангобей в Гвинее-Бисау в 1960-х.
Генетический анализ вируса, проведенный в 2003 году, говорит, что именно этот тип, вероятно, впервые перебрался в Соединенные Штаты примерно в 1968 году.
1970-е
На протяжении 1970-х вирус, оставаясь незамеченным, продолжает распространяться по США и остальному миру, начинается эпидемия.
1981
Высокая распространенность двух редких заболеваний — саркомы Капоши и пневмонии — отмечена среди молодых гомосексуальных мужчин в Нью-Йорке и Калифорнии в США. Это первый задокументированный случаи СПИДа. К концу года уже 121 человек умер от таинственного заболевания.
1982
Ученые центра по контролю и профилактике заболеваний (Centers for Disease Control and Prevention, CDC) в Атланте, США, предположили, что нарушение работы иммунной системы среди гей-сообщества вызвано инфекционным заболеванием. Они ввели термин Синдром приобретенного иммунодефицита (СПИД) и установили, что помимо геев в группу риска входят потребители инъекционных наркотиков, люди гаитянского происхождения и больные гемофилией. К концу 1982 года СПИД был обнаружен на пяти континентах.
1983
Эпидемия СПИДа бурно развивается в Европе: в первую очередь среди гей-сообщества, а также среди людей, имеющих тесные связи с центральной Африкой.
Начинается расследование случаев СПИДа в Руанде, Заире и других африканских странах.
1984
Используя недавно разработанные техники, в ходе нескольких исследований независимо друг от друга Люк Монтанье (Luc Montagnier) из Института Пастера в Париже (the Pasteur Institute in Paris), Франция, и Роберт Галло (Robert Gallo) из Национального института раковых заболеваний (the National Cancer Institute) в Вашингтоне, округ Колумбия, США, обнаруживают ретровирус, ответственный за развитие заболевания, известного как СПИД. Позднее он будет назван вирусом иммунодефицита человека (ВИЧ).
Случаи заболевания СПИДом все чаще начинают появляться в среде гетеросексуалов.
1985
В Атланте, США, проведена первая конференция, посвященная проблемам СПИДа.
Вслед за прошлогодним открытием вируса на рынке появляется первый метод тестирования на ВИЧ, одобренный Управлением по контролю за продуктами и лекарствами США (US Food and Drug Administration, FDA).
В США начинается тестирование крови в донорских пунктах.
1987
Азидотимидин (AZT), также известный как Зидовудин, первый противовирусный препарат, становится доступным для лечения ВИЧ после клинических испытаний. Препарат работает, блокируя действие обратной транскриптазы фермента ВИЧ, не давая вирусу размножаться в клетках. AZT замедляет развитие СПИДа, отдаляя смерть.
К 1987 году 16908 человек умерли от СПИДа в США. Всего Всемирная организация здравоохранения (ВОЗ) сообщила о 71571 случае заболевания СПИДом, из которых 47022 — в США.
По оценкам Всемирной организации здравоохранения, по всему миру носителями ВИЧ являются от 5 до 10 миллионов человек, ВОЗ запускает глобальную программу по борьбе со СПИДом.
1988
ВОЗ объявила 1 декабря всемирным днем борьбы с ВИЧ/СПИДом.
1991
Красная лента стала международным символом борьбы с ВИЧ/СПИДом.
1992
В США СПИД вышел на первое место среди причин смертности мужчин в возрасте от 24 до 44 лет.
Первые комбинированные лекарственные препараты для лечения ВИЧ появляются на рынке, после того как FDA наряду с AZT одобрило использование Zalcitabine (ddC), который также блокирует обратную транскриптазу.
Комбинированные препараты против ВИЧ оказываются более эффективными, а комплексное лечение замедляет развитие лекарственной резистентности.
1994
Использование AZT для предотвращения передачи ВИЧ от матери ребенку во время беременности рекомендовано в США. Исследование показало, что подобная терапия снижает шанс передачи вируса во время беременности до 8 %, в контрольной группе вероятность передачи составляла 25 %.
Через 12 лет после открытия вируса правительство США впервые запускает кампанию в медиа по пропаганде использования барьерных контрацептивов.
1995
ВОЗ объявила о достижении количеством зараженных миллионной отметки, всего же с начала эпидемии ВИЧ вирусом заразились более 19,5 миллиона человек.
1996
Международная инициатива по вакцинации против СПИДа (IAVI) — некоммерческая организация, базирующаяся в Нью-Йорке, — создана для ускорения поиска вакцины против ВИЧ.
90 % всех заболевших теперь проживают в развивающихся и развитых странах.
1997
Впервые благодаря появлению ВААРТ отмечено резкое падение смертности от СПИДа.
ООН объявляет, что к 2010 году 40 миллионов детей могут потерять одного или обоих родителей из-за СПИДа.
1998
Первые полномасштабные испытания вакцины против ВИЧ начинаются в США.
Две команды исследователей начинают разработку вакцин против штаммов ВИЧ, распространенных в странах Африки к югу от Сахары
В Сан-Франциско обнаружен штамм ВИЧ, устойчивый ко всем лекарственным средствам, подавляющим протеазу, которые в то время существовали на рынке. У некоторых пациентов, использующих для лечения ингибиторы протеазы, встречаются необычные побочные эффекты, такие как рост жировых отложений и проблемы с сердцем.
1999
33 миллиона человек инфицированы ВИЧ, а 14 миллионов умерли от СПИДа по всему миру.
СПИД становится одним из четырех самых массовых убийц современности.
2001
Индийская компания начинает продавать копии дорогих запатентованных лекарств против СПИДа через медицинскую благотворительную организацию в Африке. Этот шаг заставляет некоторые фармацевтические компании снижать цены.
2003
5 миллионов новых случаев СПИДа выявлены на протяжении 2003 года — самое большое количество с начала эпидемии. 3 миллиона человек умерли от СПИДа в этом же году.
2005
Около 40 миллионов человек инфицированы ВИЧ по всему миру.
Высокорезистивный штамм вируса, вызывающий быстрое развитие СПИДа, обнаружен в Нью-Йорке, США.
По оценкам ученых, сам ВИЧ возник где-то между 1896 и 1905 годом. Далеко не все вирусы так молоды. Когда ученые впервые обнаружили следы гепатита B времен Бронзового века, они подсчитали, что вирус менялся в 100 раз медленнее, чем предполагалось до этого. Открытие кардинально изменило предполагаемый период его возникновения. Даже ВИО (вирусы иммунодефицита обезьян), ближайшие родственники ВИЧ, поражающие шимпанзе, эволюционировали с разной скоростью в далеком прошлом и в новейшей истории, что делает оценку времени возникновения очень сложной.
В целом именно благодаря этому факту статистическими методами ученым удалось достаточно точно локализовать время и место начала пандемии. Установить, что с 1920-х годов именно Киншаса, ныне столица Демократической Республики Конго, стала центром первого очага эпидемии ВИЧ, а также положила начало эпидемии 1960-х годов в других частях континента.
Отсюда, из Киншасы, вирус прибыл на Гаити примерно в 1964 году. Причиной тому стало возвращение на родину жителей этого островного государства. До середины 60-х многие жители Гаити работали в только что получившем свою независимость Конго в качестве специалистов. И значительная часть гаитянских работников проживала именно в Киншасе.

Миграция из Гаити в США. Вторая половина 60-х тут наблюдается резкий рост. ВИЧ попадет в США именно в этот период.
Уже с Гаити вирус вместе с мигрантами перебрался на материк — в Соединенные Штаты Америки. Где очень быстро распространился среди гомосексуалов, воспользовавшись относительной уязвимостью перед ВИЧ именно этой группы.
Первые смерти от симптомов, крайне похожих на СПИД, будут зафиксированы здесь (преимущественно среди афроамериканских геев) уже в конце 60-х. Накануне знаменитых Стоунвольских бунтов, органично связанных с борьбой за права черного населения Америки и ставших отправной точкой эмансипации ЛГБТ-движения, завершившегося нынешней либерализаций законодательства относительной однополых браков и партнерств практически во всех западных странах.
Работа Уороби подтвердила эти и некоторые другие тезисы. Не на моделях, а на реальном генетическом материале.

Чем чаще всего болеют подростки? Закончился ли у них период возникновения детских болезней, или же они все же болеют такими болезнями, как корь, краснуха, паротит? А может, у подростков есть особая склонность к каким-то другим заболеваниям?
Детские болезни у подростков
Всемирная организация здравоохранения (ВОЗ) определила период подросткового возраста. Подростками считаются дети от 10 лет и вплоть до 20 лет.
В подростковом возрасте дети, которые не переболели определенными детскими болезнями, такими как корь, краснуха или паротит, заболевают ими при контакте с больным. В то же время известно, что подростки значительно реже, чем дети дошкольного возраста, болеют бронхитом, однако, если есть бронхиальная астма, она все так же мешает подростку активно и полноценно жить. Кроме астмы, у подростков зачастую обостряется течение хронических заболеваний, которыми они страдают с детства.
Подростки, как и младенцы, часто страдают от анемии, а иногда появляются признаки рахита (обеднение костей солями кальция). Это происходит из-за недостаточного потреблении животных жиров и витамина О (его еще называют антиорахитическим. Именно этот витамин принимает участие в обмене кальция и фосфора в организме).
Нервная система подростков
В подростковом возрасте у детей проявляются психосоматические заболевания, они жалуются на боль в животе, повышенную температуру, головную боль. Обычно таким образом реагирует организм подростков на непростые взаимоотношения с педагогами, родителями, сверстниками.
Нервная система подростков функционирует несколько по-другому, чем у детей и взрослых. У подростков возбуждение нервных процессов преобладает над торможением, и такая неустойчивость нервной системы провоцирует изменения в функционировании жизненно важных органов и систем. Симптомами такого состояния обычно бывает повышенная возбудимость, потливость, ярко выраженные эмоциональные реакции на минимальные стрессовые ситуации.
Перестройка организма подростка, влекущая проблемы со здоровьем
У подростков происходит активная перестройка нервной и эндокринной систем, что влечет за собой возникновение проблем с сердцем и сосудами.
Особенностью перестройки эндокринной системы является изменение гормонального статуса подростка.
Иммунная система также претерпевает изменения, что обусловливает понижение адаптационных, приспособительных реакций, а также устойчивости организма к внешним воздействиям. Существует пять критических периодов развития иммунной системы, которые совпадают с подростковым периодом. Гормональная перестройка, которая способствует понижению защитных функций иммунной системы подростка, может стать причиной развития хронических заболеваний.
Половое созревание провоцирует возникновение сердечно-сосудистых заболеваний
В период полового созревания сердце быстро увеличивается в размере, а диаметры крупных сосудов остаются достаточно узкими. Это негативно отражаться на сердечно-сосудистой системе и создает дополнительную нагрузку на сердце, которая связана с обеспечением кровообращения. Поэтому у подростков часто возникает боль в области сердца. В таком случае необходимо сделать электрокардиограмму, которая может обнаружить признаки изменений, происходящих в сердечной мышце и могущих привести к нарушению сердечного ритма.
Такие особенности сердечно-сосудистой системы у подростков являются провоцирующим фактором возникновения аритмии (нарушения ритма сердечных сокращений).
Коронавирусная инфекция опасна для всех возрастов. Дети от 12 до 18 лет имеют такой же шанс заразиться, как и взрослые. Несмотря на то что подростки переносят заболевание легче, у некоторых ковид протекает в тяжелой форме. В Китае известны случаи летальных исходов среди пациентов данной возрастной категории. По официальной статистике в 2020 году уровень смертности детей от 10 до 19 лет составлял 0,2%.

Программы реабилитации после коронавирусной инфекции

Включает 30 исследований

Включает 29 исследований

Включает 3 исследования
Консультации: ведущего врача превентивной медицины

Включает 32 исследования
Консультации: Смольянинова Е.И.
Важно вовремя диагностировать коронавирус, чтобы не допустить осложнений и дальнейшего распространения инфекции. Родителям следует знать основные симптомы коронавируса у подростка и относиться к каждому с осторожностью. Даже если они напоминают ОРВИ или грипп. В последнем случае проявления могут быть нетипичными.
Особенности коронавируса у детей 12–18 лет
Протекание заболевания у подростков имеет свою специфику. Связанна она с тем, что детский организм находится еще в процессе развития.
| Возраст, лет | Особенности |
|---|---|
| 12 | Иммунная система почти сформирована и соответствует возрасту. Она способна сопротивляться коронавирусной инфекции. Существует высокий риск появления осложнений |
| 13-14 | Увеличивается риск распространения ковида и развития осложнений. Появляются атипичные симптомы коронавируса – воспаление гланд |
| 15-16 | Растущий организм уязвим для инфекций. Но осложнений практически не возникает. Это главные распространители ковида, которые собираются большими компаниями с друзьями. Может появляться головная боль, характерная для взрослых. Дети часто теряют нюх |
| 17-18 | Организм практически сформировался. Дети в таком возрасте менее подвержены коронавирусной инфекции, но может быть больше осложнений. Часто развивается конъюнктивит, температура подскакивает до 39 градусов. Симптомы ковида нередко проявляются в полной мере |
Онлайн консультация по лечению COVID
Терапевт - 950 рублей
Педиатр - 1 500 рублей

Вероятность заражения подростка коронавирусом в случае встречи с носителем инфекции практически такая же высокая, как и у взрослых. Последние могут иметь латентную форму КОВИД-19. Например, родители способны принести coronavirus с работы или аптеки.
Также дети от 12 до 18 лет, которые ведут активную социальную жизнь заражаются, посещая места скопления людей:
- кафе и магазины;
- стадионы и спортивные площадки;
- кинотеатры и выставки;
- митинги.
Кроме того, подростки практически не выпускают из рук свои смартфоны. Мобильный телефон содержит большое количество вирусов. Он используется дома, в школе, метро и других общественных местах. Не всегда есть возможность вымыть руки, прежде чем взять в них гаджет. Часто именно грязные ладони и способствуют заражению ковидом.
Наиболее подвержены действию SARS-CoV-2 те подростки, у которых есть сопутствующие заболевания. Коронавирус поражает вначале дыхательную систему, после чего атакует ослабленный орган. В группе риска находятся дети с:
- Патологией легких и почек. Развивается общая интоксикация организма, с которой выделительная система не справляется.
- Сердечно-сосудистыми заболеваниями.
- Иммунодефицитом.
Инкубационный период заражения коронавирусом в среднем составляет 2 недели. Если концентрация SARS-CoV-2 в организме высокая, срок способен сократиться до двух дней. И, наоборот, при низкой – он может растянуться до 27.
Как правило, у подростков симптомы коронавируса наблюдаются в течение 3-4 суток после окончания латентного периода. Далее наступает улучшение состояния. Особенность covid в том, что он часто переносится детьми 12–18 лет легче, чем простуда или грипп. Вместе с инкубационным периодом средняя длительность заболевания составляет 1-2 недели.
Симптомы КОВИД-19 у подростка
Чаще всего коронавирус проявляется у детей 12–18 лет не так ярко, как у взрослых. Признаки, как правило, слабо выражены. Среди распространенных симптомов ковида у подростков такие: першение в горле, незначительное повышение температуры и другие.
Болевые ощущения и усталость
На начальном этапе патологии дети от 12 до 18 лет испытывают дискомфорт. Неприятное чувство может возникать в:
- Мышцах. Из-за инфекции в организме накапливается большое количество токсинов. Они и провоцируют болевые ощущения.
- Животе. Вызывать их может метеоризм и расстройство желудочно-кишечного тракта. Боль не зависит от приема пищи и беспокоит ребенка внезапно. Понос возникает из-за схваткообразных приступов. Они наступают с периодичностью 10–15 минут.
- Голове. Подростки ощущают боль разной интенсивности и природы. Она может быть как ноющей, так и пульсирующей. В основном беспокоит в области висков, лба и затылка. В редких случаях пронизывающая боль локализуется в шее.
Потеря обоняния и вкуса
Иногда это единственный симптом заражения подростка коронавирусом. Более 50% инфицированных детей не ощущают никаких других признаков заболевания. Поскольку COVID-19 в большинстве случаев попадает в организм через дыхательные пути, он закрепляется в полости носа. Быстроразвивающийся воспалительный процесс затрагивает обонятельные нейроны. В результате они не передают импульсы в мозг. Ребенок способен потерять нюх частично (гипосмия) или полностью (аносмия).
Отсутствие обоняния у детей 12–18 лет может сопровождаться:
- зудом или сухостью в носовых пазухах;
- нехваткой кислорода при дыхательных движениях;
- появлением микротрещин, что становится благоприятной средой для размножения бактерий;
- выделениями слизи или гноя из носа;
- заложенностью.
В некоторых случаях вместе с ощущениями запахов пропадает и вкус. Происходит нарушение в работе центральной нервной системы. Рецепторы, которые расположены на языке, не передают импульсы в головной мозг. В зависимости от того, насколько большая доза вируса получена, расстройство вкуса может принимать разные формы:
- агевзия – полная потеря ощущений;
- гипогевзия – частичная. Например, подросток способен почувствовать только сладкое и горькое, а соленое и кислое – нет;
- парагевзия – неправильное восприятие вкусов.
Утрата способности их различать сильно влияет на аппетит ребенка. Еда перестает приносить удовольствие. При недостаточном питании выздоровление замедляется.
Важно понимать, что потеря обоняния, которая часто влечет за собой искажение вкусов, может возникать вследствие заложенности носа при ОРВИ. Чтобы точно определить причину аносмии, следует обратиться к врачу.
Першение и боли в горле
Эти признаки часто возникают при ОРВИ. Поэтому коронавирус легко с ней спутать. Из-за того, что слизистая сильно отекает, возникает интенсивная боль в горле. Она может сопровождаться ощущением:
- сухости;
- частым желанием кашлять;
- кома в горле.
Даже когда у подростка крепкая иммунная система, она, при попадании SARS-CoV-2 в организм, ослабевает. Вирус атакует сначала верхние дыхательные пути. Поэтому першение и боли в горле возникают практически сразу после завершения инкубационного периода.
В первые дни болезни першение можно уменьшить, если выпить жидкость или сглотнув слюну. Такой признак наблюдается преимущественно у пациентов старше тринадцати лет.
При коронавирусе боль в горле держится около 2-3 дней. Если она долго не проходит, причина может быть в проникновении в организм патогенных грибков или бактерий. Поэтому следует обратиться в клинику для диагностики заболевания.

Высыпания на коже
У подростков данный симптом встречается намного чаще, чем у взрослых. Проявляется в большей степени у детей от 16-17 лет. Кожные высыпания, как правило, зудят. При этом болезненные ощущения не возникают.
Виды возможных дерматологических проблем:
- Пузыри. Они наполнены прозрачной жидкостью, которая спустя время мутнеет.
- Везикулы. Появляются на теле в хаотичном порядке. Это красные небольшие пятна, которые преобразуются в мелкие пузырьки.
- Папулы. Розовые бугорки на коже, которые не зудят и не болят.
- Петехии. Пятна разной величины и окраса (бледные или синеватые). Проявляются и как одиночные, и как множественные образования.
Рвота и диарея
Часто эти симптомы сопровождаются снижением аппетита. Могут наблюдаться даже тогда, когда нет респираторных признаков (кашля, одышки). Расстройство желудочно-кишечного тракта – серьезный повод пройти обследование в клинике. Особенно это касается двенадцатилетних детей, у которых может развиться обезвоживание.

Кашель
Наиболее распространенный признак ковида у детей 15 лет. Появляется приблизительно на третий день после завершения инкубационного периода. Как правило, кашель непродуктивный. Но в редких случаях способен перетекать во влажный. Такая реакция организма помогает очистить дыхательные пути от мокроты.
Если у подростка наблюдается нехватка кислорода, кашель сопровождается головокружением и одышкой. На этом этапе заболевания он приобретает приступообразную природу. Сначала ощущается, что симптом стихает, но вскоре возвращается с новой силой.
У многих детей до 14 лет кашель из сухого быстро превращается в продуктивный.
Хронические заболевания усложняют течение коронавируса. Например, труднее унять приступы. В таком случае подросткам необходимо принять положение сидя и наклониться вперед. Упор следует сделать на вытянутые руки. Иногда только этот способ помогает снять приступ кашля.
Температура
Большая часть пациентов переносят заболевание с отметкой термометра в пределах 37,1–38 градусов. У некоторых она и вовсе не поднимается. Если субфебрильная температура держится до 5 дней, то инфекция протекает легко, а прием медикаментов не требуется.
В случае когда ситуация сохраняется больше недели, врачи назначают противовирусные препараты и лекарства для поддержания и укрепления иммунной системы. Даже если градусник показывает не выше 37,4, может развиться целый список осложнений.
Дети от 16 и старше часто переносят ковид с фебрильными отметками термометра (> 38°). Если при такой температуре начинаются судороги, озноб, необходимо принимать жаропонижающие средства.
Гипертермию у двенадцатилетних подростков следует сбивать, поскольку она вызывает быстрое обезвоживание организма.
Онлайн консультация по лечению COVID
Терапевт - 950 рублей
Педиатр - 1 500 рублей
Одышка
У детей от 12 до 17 лет такая проблема с дыханием – редкость. В случае ее возникновения необходимо знать основные этапы проявления признака:
- День 1–5. Становится трудно дышать. Вдох и выдох сопровождаются болями в мышцах. Может подняться температура.
- День 6-7. Симптом усиливается. В основном из-за приступов сухого кашля.
- День 8. SARS-CoV-2 из верхних дыхательных путей спускается в нижние отделы легких. Возможно подсоединение бактериальной инфекции.
Ребенка, страдающего от одышки, нужно госпитализировать, если у него наблюдается один из следующих симптомов:
- бледность покрова;
- посинение в области носогубного треугольника;
- лихорадка и озноб;
- сильная потливость;
- нехватка кислорода при вдохе.
Другие редкие симптомы
Среди менее распространенных признаков ковида у подростков возникают такие:
- отит – происходит воспаление среднего уха. Поражение слухового аппарата сопровождается болевыми ощущениями и посторонними шумами;
- налет на языке. Есть несколько причин его появления: высокая активность возбудителей коронавирусной инфекции, обезвоживание организма. Иногда на возникновение желтоватого образования влияет длительное лечение с приемом медикаментов. Часто такой симптом, как налет, провоцирует рвотные позывы и тошноту ребенка за столом;
- конъюнктивит – воспаление проявляется в случае проникновения коронавируса в организм через слизистую глаз;
- запор – бывает редко;
- апатия;
- воспаление гланд.

Особенности симптомов у детей 12–18 лет по дням
Сразу после окончания инкубационного периода у подростков часто отмечается повышение температуры. В первый день также дети жалуются на боль в горле.
На вторые сутки появляется заложенность носа, кашель становится сильнее. Дышать все труднее.
Как правило, на третий день у подростков начинается расстройство желудка, которое сопровождается дискомфортом в животе. В большинстве случаев развивается общая слабость и недомогание, возможна мигрирующая миалгия.
На четвертые сутки у многих зараженных наступает улучшение самочувствия. По этой схеме дети могут переболеть даже без приема каких-либо лекарств. Если состояние ребенка ухудшается, необходима госпитализация. Подросток должен находиться под наблюдением врачей, особенно когда у него есть хронические заболевания.
При тяжелом течении коронавируса на 8 день пациенту может понадобиться кислородная поддержка. Через несколько суток возвращается утраченное обоняние и подросток начинает выздоравливать. К концу второй недели заболевания нормализуется температура.
Диагностика ковида
Выявление в домашних условиях признаков коронавируса у детей 12 лет затруднено. Чем старше ребенок, тем проще это сделать. Необходимо обратиться к врачу в случае, если:
- подросток контактировал с человеком, у которого положительный тест на covid19;
- проявляются симптомы, похожие на грипп и другие вирусные заболевания.
Российская статистика показывает, что приблизительно 10% несовершеннолетних нуждаются в госпитализации.
Чтобы не допустить такой ситуации, важно вовремя диагностировать коронавирусную инфекцию. Для этого следует пройти в клинике тест на выявление антител или РНК COVID-19. Квалифицированные специалисты сделают забор крови или мазок и в короткие сроки дадут ответ.

Заключение
Как и взрослые, подростки подвержены заражению SARS-CoV-2. Выявить ковид у них в домашних условиях сложно. Причина в том, что инфекция в детском организме может протекать без признаков. Часто симптоматика коронавируса напоминает заражение гриппом.
Для назначения правильного лечения и избежания осложнений нужно своевременно обращаться к врачу и проходить обследование в клинике.
Задайте вопрос специалистам
Клиники La Salute
Если Вас беспокоит состояние здоровья, и Вы не уверены стоит ли обращаться
в клинику или не знаете к какому врачу записаться - напишите нам!
Специалисты клиники ответят Вам на телефон, указанный при заполнении
формы-заявки.
А вот 49-летней Светлане, попавшей в больницу из-за двустороннего воспаления легких, пришлось столкнуться с другими последствиями. В течение трех месяцев после выписки ее мучили бессонница и тревожность, а в короткие промежутки, когда удавалось заснуть, — кошмары. В итоге женщине пришлось обратиться к психиатру за помощью.

Фото © Pixabay
Специалисты обратили внимание на такие последствия уже после первой волны пандемии. На сегодняшний день, по данным исследователей, более трети переболевших коронавирусом сталкиваются в той или иной степени с негативными последствиями для психики. Диапазон расстройств очень широкий: от апатии до затяжных депрессий, панических атак и проблем с памятью. Медики обнаружили и зависимость: чем тяжелее проходила болезнь, тем серьезнее были психологические последствия.
Психиатры обращают внимание на то, что проблема психического здоровья в связи с COVID-19 гораздо шире, чем просто влияние вируса на организм человека. Можно сказать, что его воздействие на человеческую психику начинается гораздо раньше, чем он попадает в организм.
Тревожные ожидания
Уже в первую волну пандемии в 2020 году психиатры обратили внимание на изменение психического здоровья населения. Локдауны, другие коронавирусные ограничения, удаленная работа, постоянное нахождение человека дома — все это уже провоцировало негативные психологические эффекты. Добавьте к этому тревожные ожидания — страх заболеть в тяжелой форме, боязнь за близких, возможность потерять работу — и вот он, набор, который ложится тяжелым грузом на психику человека.
При этом некоторые исследователи заговорили о росте суицидальных и депрессивных настроений среди вполне здоровых граждан в разных странах мира. Более того, стали появляться данные об участившихся случаях семейного насилия и разводов.

Фото © Pixabay
Когда человек заболевает, его тревожные ожидания усиливаются. Пациент начинает с опасением следить за своим состоянием, симптомами, температурой, дыханием. Никому не хочется оказаться в больнице, где действует строгий карантин. Еще больше страхов вызывает возможность развития тяжелых осложнений, применения аппаратов ИВЛ и других процедур. Сейчас врачи уже знают, что наиболее тяжелые психологические последствия возникают как раз у больных, прошедших через искусственную вентиляцию легких.
Как действует вирус?
Но причины постковидных психических расстройств — не только в страхах за свою жизнь. Здесь начинают играть роль и собственно факторы болезни. Недостаток кислорода в организме приводит в том числе и к плохому снабжению им мозга. Такой эффект может привести к самым разным последствиям для нервной системы.
По данным исследования итальянских медиков, опубликованного в журнале Brain, Behavior and Immunity, те или иные психические проблемы испытывали 55% переболевших ковидом пациентов. Ученые, опросившие 402 человека, связывают их с гормональными нарушениями, которые провоцирует иммунная система, сопротивляющаяся вирусу. Еще одна причина негативных психических последствий — сильный стресс, который переживает организм больного.
Последующее изучение психики пациентов, перенесших COVID-19, скорректировало данные итальянских специалистов. Так, группа исследователей из США и Великобритании получила менее пессимистические результаты. После масштабного изучения историй болезни более 230 тысяч человек ученые заявили, что всего 34% перенесших ковид в течение шести месяцев жаловались на тревожность и расстройство личности.
Ковид как травма
Специалисты Национального медицинского исследовательского центра им. В. М. Бехтерева считают, что после COVID-19 у пациентов отмечаются симптомы, характерные для так называемого посттравматического стрессового расстройства (ПТСР).
ПТСР хорошо известно психиатрам — это расстройство может возникать после любого травмирующего психику индивида события. И ковид вполне может стать одним из них.

Фото © Pixabay
Еще один фактор — это побочные действия лекарств, которые применяются при лечении COVID-19. Например, в современной антиковидной терапии широко используются глюкокортикостероиды (ГКС). Их нередко назначают высокими дозами и на достаточно длительный срок. Но при этом ГКС могут вызывать галлюцинации, бредовые состояния, депрессии и даже маниакально-депрессивные состояния и паранойю. К негативному воздействию на психику приводит и прием других лекарств, применяемых при лечении ковида, например, некоторые антивирусные препараты.
Постковидный синдром?
Так, еще в 2020 году в авторитетном медицинском журнале The Lancet появилась статья, в которой анализировались 72 исследования последствий эпидемий — предшественников COVID-19 — вирусов SARS-1 м MERS. Психические расстройства у переболевших этими инфекциями оказались идентичными: спутанность сознания, подавленное настроение, тревожность, нарушение памяти, бессонница и даже делирий. Таким образом, можно сделать предварительный вывод: вирус COVID-19 не обязательно обладает какими-то уникальными свойствами, поражающими психику.
Фото © Pixabay
Не нужно пытаться вырваться из постковидного синдрома резко. Скорее всего, это не получится, а организм, и без того обессиленный болезнью, получит дополнительный стресс.
Поэтому врачи не рекомендуют сильные эмоциональные встряски и большие физические нагрузки. Также вряд ли помогут стимуляторы, включая алкоголь.

Фото © Pixabay

Насколько в действительности опасен COVID-19 для подрастающего поколения и как часто дети заражают взрослых?

Международные данные показывают, что дети не являются основным источником распространения COVID-19.
В Москве и в других регионах школьникам старших классов рекомендовано учиться дистанционно и реже бывать в общественных местах. А вот на школьников младших классов и детей дошкольного возраста эти рекомендации не распространяются. На них даже маски надевать не требуют – во всяком случае, за вход в магазин с малолетним ребенком без защитной повязки, родителям претензий, как правило, не предъявляют. Насколько это оправдано с медицинской, эпидемиологической точек зрения?
ДЕТИ – ГЛАВНЫЕ РАСПРОСТРАНИТЕЛИ ИНФЕКЦИИ ИЛИ БЕЗОБИДНЫЕ НОСИТЕЛИ SARS-CoV-2?

Международные данные показывают, что дети не являются основным источником распространения COVID-19. При этом, если говорить о малышах, то как раз они сами чаще заражаются от родителей. А в коллективах – детских садах, школах - дети младшего возраста, как правило, не распространяют инфекцию, даже если возникают очаги заражения.
Могут ли вообще дети, которые зачастую болеют бессимптомно, заражать взрослых – учителей, членов семьи? Да, если речь идет о замкнутом пространстве и длительном контакте. Это условия, которые обеспечивают легкий перенос инфекции. Но всё-таки в большей степени распространителями COVID-19 становятся дети подросткового и старшего возраста. В этом плане их роль в эпидемиологическом процессе ближе к роли молодых людей, которые также болеют часто бессимптомно, но выделяют вирус в количестве, достаточном для заражения окружающих.
ОПРАВДАНА ЛИ ДИСТАНЦИОННАЯ УЧЕБА ТОЛЬКО ДЛЯ СТАРШЕКЛАССНИКОВ?

Очная учеба для младших школьников и дистанционное обучение для школьников старших классов с эпидемиологической точки зрения вполне оправдано.
Москва приняла такое решение не на пустом месте, а после наблюдения за развитием эпидемиологического процесса после 1 сентября. Аналогичная статистика есть и по другим странам, где эпидемией удалось довольно эффективно управлять – в Южной Корее, Японии. Там не вводились и не вводятся до сих пор ограничения на посещения учебных заведений для школьников младшего возраста. Появление очагов инфекции в школах, детских садах не обязывают полностью прерывать общение детей младшего возраста вне этих очагов.
А вот с подростками и студентами ситуация другая. Они ведут гораздо более активный образ жизни, собираются в компании, гуляют и ездят по разным местам. И тем самым создают отличные условия для распространения и заражения коронавирусной инфекцией большого количества людей.
ПРАВДА ЛИ, ЧТО РОСТ ЧИСЛА СЛУЧАЕВ ЗАРАЖЕНИЯ ДЕТЕЙ – СВИДЕТЕЛЬСТВО АДАПТАЦИИ ВИРУСА?
В Интернете можно встретить версию о том, что восприимчивость детей к коронавирусу повышается, и это даже хорошо, поскольку означает, что возбудитель инфекции адаптируется к человеку и все больше будет походить на обычную безобидную простуду. Так ли это на самом деле?

Чем большее количество людей, включая детей, перенесет коронавирусную инфекцию, в том числе, в бессимптомной форме, тем выше будет иммунная прослойка, способная хотя бы временно приостановить цепочку передачи инфекции. Именно благодаря такой прослойке, эпидемический процесс обычно замедляется и ограничивается определенным возрастом. В этом смысле можно найти некоторый условно положительный факт в росте заражений. Но нельзя забывать, что случаи тяжелых заболеваний есть не только среди пожилых людей, но и среди молодежи, подростков и детей, у которых отмечается такое нечастое, но тяжелое осложнение – мультисистемный воспалительный синдром.
ОПЕРАТИВНЫЙ ШТАБ ПО КОНТРОЛЮ И МОНИТОРИНГУ СИТУАЦИИ С COVID-19 В МОСКВЕ ПРИЗВАЛ СОКРАТИТЬ КОНТАКТЫ ДЕТЕЙ С ПОЖИЛЫМИ РОДСТВЕННИКАМИ

На основе аналитических данных, полученных в результате эпидемиологического расследования по каждому случаю, за период с 1 июня по 21 октября 2020 года зафиксировано 17% инфицированных коронавирусом детей, независимо от тяжести течения болезни, которые впоследствии заразили совместно с ними проживающих членов семьи. При этом среди заболевшего взрослого населения инфекцию передали лишь 11%. Масштабное исследование было проведено на основе изучения более 280 тысяч случаев.
В штабе напомнили, что дети чаще всего переносят болезнь в легкой форме или бессимптомно, но при этом представляют угрозу для взрослых, особенно пожилых людей. В связи с этим оперативный штаб попросил соблюдать меры безопасности и по возможности сократить контакты с пожилыми родственниками.
НУЖНО ЛИ НОСИТЬ МАСКИ ДЕТЯМ И С КАКОГО ВОЗРАСТА?

Ношение масок детям до 5-7 лет не рекомендуется. В таком возрасте ребенок не является активным распространителем вируса и источником инфекции для окружающих, коме семейного окружения. К тому же малолетние дети зачастую плохо или неправильно пользуются антисептиками, зачастую не соблюдают правила личной гигиены при чихании и кашле.
С другой стороны, сейчас кроме коронавируса наблюдается много случаев ОРВИ, активен сезон гриппа. В отличие от коронавируса, эти инфекции не щадят детей и могут протекать у них даже тяжелее, чем у взрослых. Поэтому в любом случае сегодня нужно стараться ограничивать посещения детьми общественных мест, не брать их с собой в магазины и реже ездить с ними в общественном транспорте. А также необходимо обязательно сделать прививку от гриппа, особенно детям до 5 лет.
СКОЛЬКО ДЕТЕЙ И ПОДРОСТКОВ БОЛЕЮТ КОРОНАВИРУСОМ В РОССИИ?

Специалисты ведомства объясняют этот факт конкуренцией вирусов, которые могут одновременно присутствовать на слизистой оболочке органов дыхания, а также тем, что у детей меньше рецепторов, к которым может прикрепиться вирус. Большинство заболевших детей переносят коронавирусную инфекцию с небольшим повышением температуры тела, першением в горле, умеренным сухим кашлем, реже – с потерей обоняния и вкуса. Тяжелую форму болезни регистрировали в 0,2% всех случаев, в основном у детей в возрасте до 1 года.
Читайте также:

