Бетаметазон от лишая отзывы
Обновлено: 13.05.2024
Вспомогательные вещества: хлоркрезол, натрия дигидрофосфат дигидрат, фосфорная кислота, масло минеральное, спирт цетостеариловый, макрогол цетостеариновий эфир, парафин белый мягкий, натрия гидроксид, вода очищенная.
Лекарственная форма
Основные физико-химические свойства: однородный крем белого цвета без посторонних включений.
Фармакологическая группа
Кортикостероиды для применения в дерматологии. Активные кортикостероиды (группа iii).
Фармакологические свойства
Бетаметазона валерат ˗ синтетический ГКС для наружного применения.
Бетаметазон проявляет высокую ГКС активность и только минимальный минералокортикоидний эффект.
Благодаря противовоспалительное, противоаллергическое и сосудосуживающее действие такие местные глюкокортикостероиды как бетаметазона валерат преимущественно следует применять для лечения дерматозов, чувствительных к действию кортикостероидов.
После проникновения в кожу профиль фармакокинетики местных кортикостероидов подобный такого системных кортикостероидов.
Кортикостероиды связываются с белками плазмы крови разной степени. В основном они метаболизируются в печени и выводятся с мочой.
Системное всасывание кортикостероидов местного применения ожидается только в неблагоприятных условиях (длительное лечение, окклюзионная повязка).
Некоторые топические кортикостероиды и их метаболиты выводятся с желчью.
Показания
Для уменьшения воспалительных проявлений дерматозов, чувствительных к ГКС терапии, таких как: экзема (атопическая, монетовидная), контактный дерматит, себорейный дерматит, нейродермит, солнечный дерматит, эксфолиативный дерматит, стаз-дерматит, радиационный дерматит, интертригинозной дерматит, псориаз, аногенитальной и старческий зуд.
Противопоказания
Целестодерм®-В крем противопоказан для пациентов с аллергическими реакциями на любой из компонентов препарата.
Целестодерм®-В крем противопоказан в следующих случаях:
- вирусные инфекции, в том числе поствакцинальные реакции и ветряная оспа;
- вирусные кожные инфекции (например, простой герпес, опоясывающий лишай, ветряная оспа);
- розовые угри;
- розацеаподибний (периоральный) дерматит
- бактериальные дерматозы, в том числе туберкулез и сифилис кожи;
- грибковые заболевания;
- офтальмологические заболевания (Целестодерм®-В крем не предназначена для офтальмологического применения)
Не рекомендуется применение крема Целестодерм®-В под окклюзионными повязками (гипс и т.д.).
Следует соблюдать особую осторожность при нанесении Целестодерм®-В крем на обрабатываемые части вблизи лица. Не допускать попадания препарата в глаза или на слизистые оболочки. Следует избегать длительного лечения и / или применения на большой поверхности кожи, так как возможно всасывание активного вещества.
Взаимодействие с другими лекарственными средствами и другие виды взаимодействий
В связи с присутствием парафина белого мягкого и масла минеральной лечения кремом Целестодерм-В ® в аногенитальной области может повредить структуру латексных презервативов и уменьшить их безопасность при использовании во время лечения.
Особенности применения
Целестодерм-В ® не предназначен для применения в офтальмологии.
Системное всасывание местных кортикостероидов, как правило, увеличивается с увеличением дозы ГКС, увеличением лечения и величине обрабатываемой поверхности тела.
Поэтому кортикостероиды с высокой активностью на больших участках кожи следует применять под тщательным и периодическим мониторингом, поскольку они могут вызвать угнетение гипоталамо-гипофизарно-надпочечниковой системы (ГГНЗ).
В случае развития угнетения лекарственный препарат следует отменить, частоту нанесения уменьшить или перевести пациента на ГКС препарат слабой действия.
Функция ГГНЗ, как правило, восстанавливается при отмене препарата.
В отдельных случаях могут развиваться симптомы отмены, которые требуют добавления системного ГКС.
Целестодерм-В ® крем переносится в основном хорошо. Однако лечение следует прекратить при возникновении раздражения или повышенной чувствительности.
Целестодерм-В ® крем содержит цетилстеариловый спирт и хлорокризол. Хлорокризол может привести к возникновению аллергических реакций. Цетилстеариловый спирт может привести к возникновению местных ограниченных кожных раздражений (например, контактного дерматита).
При возникновении раздражения кожи или появлении признаков повышенной чувствительности в связи с применением Целестодерму-В ® лечение следует прекратить и подобрать больному адекватную терапию. При наличии инфекции следует назначить противогрибковые или антибактериальные средства соответственно. Если при этом желаемый эффект не наступает быстро, применение кортикостероидов необходимо прекратить до ликвидации признаков инфекции.
Применение в период беременности или кормления грудью
Поскольку безопасность применения местных кортикостероидов беременным не установлена, не следует применять крем Целестодерм-В ® в I триместре беременности. Назначение этих препаратов возможно только в более поздние сроки беременности, если ожидаемая польза для будущей матери превышает потенциальную угрозу для плода. Препараты данной группы не следует применять беременным на больших участках в больших количествах или в течение длительных периодов, или под окклюзионной повязки.
До сих пор не выяснено, может препарат через местное применение кортикостероидов вследствие системной абсорбции проникать в грудное молоко, поэтому при принятии решения о прекращении грудного вскармливания или отмене препарата необходимо учитывать важность лечения, которое проводят для матери.
Способность влиять на скорость реакции при управлении автотранспортом или другими механизмами
Обычно препарат не влияет на скорость реакции пациента при управлении автотранспортом или работе с другими механизмами.
Способ применения и дозы
Целестодерм-В ® крем следует наносить тонким слоем на пораженные участки кожи 1-3 раза в сутки, в зависимости от состояния тяжести.
Нанести достаточное количество крема Целестодерм-В ® тонким слоем, чтобы полностью покрыть пораженные участки кожи, и осторожно втереть в кожу. При улучшении состояния частоту нанесений можно уменьшить.
Следует избегать длительного применения крема Целестодерм-В ® (более 3 месяцев) или на больших поверхностях (более 20% поверхности тела). Это относится и к лечению более 10% поверхности тела в течение более 1 недели.
После улучшения клинической картины часто рекомендуется применение слабого ГКС.
Может быть целесообразной и интервальная терапия, которая заключается в применении крема Целестодерм-В ® и местного препарата, не содержит активный компонент, поочередно в течение недели.
Рекомендуется тщательное наблюдение за развитием признаков и симптомов системного действия препарата.
Способ применения следует адаптировать к типу кожи и стадии заболевания.
Целестодерм-В ® крем является подавляющим лекарственной формой для жирной кожи, при повышенной активности сальных желез, намокании и при острой форме заболевания.
Пациенты с дерматозами грибкового происхождения требуют специального лечения.
Не применять под окклюзионные повязки, поскольку может усиливаться побочное действие препарата.
Нет клинических данных по применению препарата у детей, поэтому нежелательно применять его пациентам этой возрастной категории.
Поскольку у детей соотношение площади поверхности и массы тела больше, чем у взрослых, поэтому активнее поглощения препарата, дети более склонны к риску подавления функции гипоталамо-гипофизарно-надпочечниковой системы (ГГНЗ) со стороны кортикостероидов и развития экзогенных эффектов кортикостероидов.
Передозировка
Чрезмерное или длительное использование кортикостероидов для местного применения может вызвать угнетение гипофизарно-надпочечниковой функции, что приводит к вторичной недостаточности надпочечников и появления сиптоми гиперкортицизма, включая синдром Иценко-Кушинга. Острые симптомы гиперкортицизма зазичай обратно.
При передозировке показано соответствующее симптоматическое лечение. В случае необходимости следует проводить коррекцию электролитного баланса. В случае хронической токсического действия рекомендуется постепенная отмена ГКС.
Побочные реакции
Частота побочных эффектов основана на следующих категориях:
очень часто (≥1 / 10);
неизвестно (частоту невозможно установить на основании имеющихся данных).
| Побочные эффекты, связанные с лечением | |
| Со стороны кожи и подкожной клетчатки часто | Жжение, зуд, раздражение, сухость кожи, фолликулит, гипертрихоз, угревая сыпь, гипопигментация, акне на фоне применения стероидов, розацеаподибний (периоральный) дерматит аллергический контактный дерматит, |
| нечасто | особенно во окклюзионной повязки: мацерация кожи, атрофия кожи, стрии, потница |
| Инфекции и инвазии | |
| нечасто | особенно во окклюзионной повязки: вторичная инфекция |
Покалывание кожи, уплотнения кожи, растрескивание кожи, ощущение тепла, пластинчатое шелушение кожи, очаговое шелушение кожи, фолликулярный сыпь, эритема, телеангиэктазии.
Хлоркризол может вызвать аллергические реакции.
При применении препарата на больших поверхностях или окклюзионной повязкой, особенно в течение длительного периода, необходимо иметь в виду возможность развития системного действия препарата.
У лиц с индивидуальной непереносимостью к компонентам препарата возможны реакции гиперчувствительности.
Любые побочные явления, встречающиеся при системном применении глюкокортикоидов, включая супрессию коры надпочечников, могут возникать и при их местном применении.

Стригущий лишай — подхватить это заболевание гораздо легче, чем многие думают. Заполучить его можно после контакта с больным животным или человеком, а также воспользовавшись чужими предметами обихода, на которых оказались споры возбудителя болезни. Диагноз в данном случае будет звучать иначе: трихофития. Стригущий лишай — ненаучное название этой патологии.
Трихофития — одна из разновидностей дерматомикозов — грибковых кожных заболеваний. Его возбудители — микроскопические грибки рода Trichophyton. Они могут обосноваться как на волосистой части головы, так и на любом другом участке кожного покрова, реже — на ногтях.
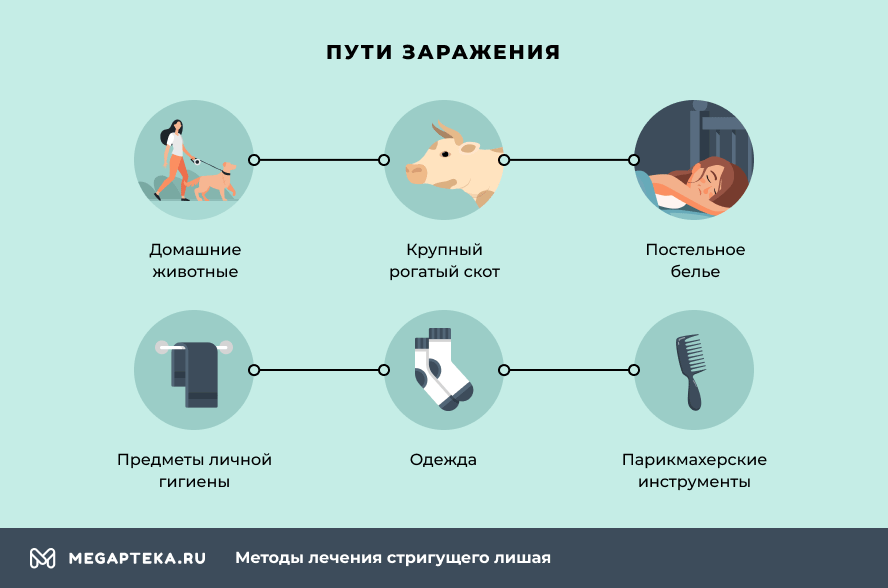
Как передается стригущий лишай
Трихофитией чаще болеют дети и подростки. В большинстве случаев заражение происходит в ходе контакта с больным животным, в первую очередь с кошками. У собак это заболевание встречается несколько реже. Источником заражения могут стать и сельскохозяйственные животные. Причем вспышки дерматомикозов у крупного рогатого скота чаще случаются в зимнее время.
Передается трихофития и от человека к человеку. Для этого достаточно воспользоваться расческой или полотенцем больного, прилечь на его подушку или же примерить шапку, на которой остались споры грибка. Определенный риск заражения есть и при посещении парикмахерской, если сотрудники не слишком внимательны к обработке своих инструментов.
При попадании на кожу или волосистую часть головы, патогенные грибки активно размножаются, формируют мицелий, поражая и кожу, и ее придатки. Наиболее подвержены заражению люди со слабым иммунитетом и эндокринными нарушениями.
Как проявляется стригущий лишай
Первые симптомы трихофитии появляются обычно не раньше чем через неделю. В ряде случаев инкубационный период затягивается на 1-1,5 месяца. Проявления могут быть разными, в зависимости от формы и локализации патологического процесса. Заболевание обычно более агрессивно в том случае, если заражение произошло от животного, а не от человека.
Наиболее легкая форма заболевания — поверхностная. Она может локализоваться на волосистой части головы и любых, как правило, открытых частях тела.
Если поверхностная трихофития появляется на гладкой коже, обнаруживаются четко очерченные красные пятна круглой или овальной формы. В самом центре заметно шелушение, при этом он несколько бледнее краев пораженного участка, на которых обнаруживаются узелки, пузырьки и корочки. При этом очаги трихофитии имеют склонность к слиянию.
Поверхностная антропонозная (передающаяся от человека к человеку) трихофития при отсутствии своевременного лечения может перейти в хроническую форму.
Если же пациент заразился от больного животного (зооантропонозная трихофития) поверхностная форма нередко переходит в более тяжелую инфильтративную, а вот хронический вариант в этом случае встречается довольно редко.
О переходе заболевания в инфильтративную форму говорят, когда на коже головы появляется болезненный выпуклый красновато-синюшный инфильтрат. При наличии нескольких таких очагов они могут сливаться. Их поверхность нередко изъязвляется, по периметру образуется валик из мелких пузырьков и корочек. В фолликулах волос в зоне поражения образуется гной. При инфильтративно-нагноительной форме страдают и пушковые волоски.
Еще более тяжелая форма — нагноительная. Нередко она сопровождается повышением температуры, головной болью и другими симптомами интоксикации, а также увеличением регионарных лимфоузлов. Осложнением такой формы трихофитии может стать абсцесс.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Диагностика трихофитии
Диагностикой и лечением трихофитии занимается дерматолог. Диагноз ставится на основании данных осмотра и результатов исследования соскоба с пораженных участков. Дифференцируют трихофитию с микроспорией, псориазом, себореей и рядом других заболеваний. В наиболее сложных случаях может быть рекомендована консультация миколога.
Как вылечить стригущий лишай
В легких случаях для избавления от трихофитии достаточно применения наружных противогрибковых препаратов по рекомендованной врачом схеме. Если очагов поражения много, в процесс вовлечены в том числе и пушковые волоски, а также при поражении грибками волосистой части головы необходим комплексный подход, включающий как наружные, так и системные противогрибковые средства.
При выраженных воспалительных явлениях назначаются комбинированные гормоносодержащие препараты. При инфильтративно—нагноительной форме в схему лечения включают также антисептики и противовоспалительные препараты, а на стадии разрешения — рассасывающие мази.
Лечение проводят до исчезновения симптомов болезни и получения отрицательного результата микроскопического исследования. Далее пациента берут под диспансерное наблюдение на 1 месяц при трихофитии гладкой кожи и на 3 — при поражении грибком волосистой части головы. Эти меры призваны не пропустить возможное возникновение рецидива.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Вспомогательные вещества: метилпарабен (метилпарагидроксибензоат) (Е 218) 2 мг имидомочевина 5 мг пропиленгликоль; глицерин масло минеральное; парафин белый мягкий; диметикон; спирт цетостеариловый; полиэтиленгликоля (макрогол) цетостеариловый эфир; натрия дигидрофосфат моногидрат, фосфорная кислота разведенная; вода очищенная.
* - бетаметазона дипропионата, в пересчете на 100% вещество.
Лекарственная форма
Основные физико-химические свойства: крем белого цвета.
Фармакологическая группа
Кортикостероиды, применяемых в дерматологии.
Код АТХ D07А С01.
Фармакологические свойства
Бетаметазон - синтетический ГКС для наружного применения.
Бетаметазон проявляет высокую ГКС активность и только минимальный минералокортикоидный эффект.
Благодаря противовоспалительное, противоаллергическое и сосудосуживающее действие такие местные глюкокортикостероиды как бетаметазон преимущественно следует применять для лечения дерматозов, чувствительных к действию кортикостероидов.
При местном применении бетаметазон может в меньшей степени абсорбироваться нормально, не поврежденной кожей, системное всасывание кортикостероидов ожидается только при неблагоприятных условиях (воспаление кожи, длительное лечение, окклюзионная повязка). После проникновения в кожу профиль фармакокинетики местных кортикостероидов подобный такого системных кортикостероидов.
Кортикостероиды связываются с белками плазмы крови разной степени, в основном они метаболизируются в печени и выводятся с мочой.
Некоторые топические кортикостероиды и их метаболиты выводятся с желчью.
Показания
Для уменьшения воспалительных проявлений дерматозов, чувствительных к ГКС терапии, таких как экзема и дерматит любых типов (включая атопической экземой и фотодерматит), красный плоский лишай, узелковое пруриго, дискоидная красная волчанка, липоидный некробиоз, претибиальна микседема и эритродермия. Также может быть эффективным при лечении псориаза волосистой части головы, бляшечного псориаза на участках кожи верхних и нижних конечностей, исключая распространенного бляшечного псориаза.
Противопоказания
Бетаметазон противопоказан для пациентов с аллергическими реакциями на любой из компонентов препарата.
Бетаметазон противопоказан в следующих случаях:
- вирусные инфекции, в том числе поствакцинальные реакции и ветряная оспа;
- вирусные кожные инфекции (например, простой герпес, опоясывающий лишай, ветряная оспа);
- розовые угри;
- розацеаподибний (периоральный) дерматит
- бактериальные дерматозы, в том числе туберкулез и сифилис кожи;
- грибковые заболевания;
- офтальмологические заболевания (Бетаметазон не предназначен для офтальмологического применения).
Не рекомендуется применение крема Бетаметазон под окклюзионными повязками (гипс и т.д.).
Следует соблюдать особую осторожность при нанесении Бетаметазона у лица. Не допускать попадания препарата в глаза или на слизистые оболочки. Следует избегать длительного лечения и / или применения на большой поверхности кожи, так как возможно всасывание активного вещества.
Взаимодействие с другими лекарственными средствами и другие виды взаимодействий
В связи с присутствием парафина белого мягкого и масла минеральной лечения кремом Бетаметазон в аногенитальной области может повредить структуру латексных презервативов и уменьшить их безопасность при использовании во время лечения.
Особенности применения
Бетаметазон не предназначен для применения в офтальмологии.
Системное всасывание местных кортикостероидов, как правило, повышается с увеличением дозы ГКС, длительности лечения и площади обрабатываемой поверхности тела. Поэтому кортикостероиды с высокой активностью на больших участках кожи следует применять под тщательным и периодическим мониторингом, поскольку они могут вызвать угнетение гипоталамо-гипофизарно-надпочечниковой системы (ГГНЗС). В случае развития угнетения лекарственный препарат следует отменить, частоту нанесения уменьшить или перевести пациента на ГКС препарат слабой действия.
Функция ГГНЗС, как правило, восстанавливается при отмене препарата.
В отдельных случаях могут развиваться симптомы отмены, которые требуют добавления системного ГКС.
Бетаметазон крем переносится в основном хорошо. Однако лечение следует прекратить при возникновении раздражения или повышенной чувствительности.
Бетаметазон крем содержит цетостеариловый спирт. Цетостеариловый спирт может привести к возникновению местных ограниченных кожных раздражений (например, контактного дерматита).
При возникновении раздражения кожи или появлении признаков повышенной чувствительности в связи с применением препарата Бетаметазон лечение следует прекратить и подобрать больному адекватную терапию. При наличии инфекции следует назначить противогрибковые или антибактериальные средства соответственно. Если при этом желаемый эффект не наступает быстро, применение кортикостероидов необходимо прекратить до ликвидации признаков инфекции.
Применение в период беременности или кормления грудью
Поскольку безопасность применения местных кортикостероидов беременным не установлена, не следует применять крем Бетаметазон в I триместре беременности. Назначение этих препаратов возможно только в более поздние сроки беременности, если ожидаемая польза для будущей матери превышает потенциальную угрозу для плода. Препараты данной группы не следует применять беременным на больших участках в больших количествах или в течение длительных периодов, или под окклюзионными повязками.
До сих пор не выяснено, может препарат после местного применения кортикостероидов вследствие системной абсорбции проникать в грудное молоко, поэтому при принятии решения о прекращении грудного вскармливания или отмене препарата необходимо учитывать важность лечения, которое проводят для матери.
Способность влиять на скорость реакции при управлении автотранспортом или другими механизмами
Обычно препарат не влияет на скорость реакции пациента при управлении автотранспортом или работе с другими механизмами.
Способ применения и дозы
Бетаметазон крем следует наносить тонким слоем на пораженные участки кожи 1-2 раза в сутки, в зависимости от состояния тяжести.
Нанести достаточное количество крема Бетаметазон тонким слоем, чтобы полностью покрыть пораженные участки кожи, и осторожно втереть в кожу. При улучшении состояния частоту нанесений можно уменьшить.
Следует избегать длительного применения крема Бетаметазон или нанесения крема на обширные участки (более 20% поверхности тела). Это относится и к лечению более 10% поверхности тела в течение более 1 недели.
После улучшения клинической картины часто рекомендуется применение слабого ГКС.
Рекомендуется тщательное наблюдение за развитием признаков и симптомов системного действия препарата.
Способ применения следует адаптировать к типу кожи и стадии заболевания.
Не применять во окклюзионные повязки, поскольку может усиливаться побочное действие препарата.
Нет клинических данных по применению препарата у детей, поэтому нежелательно применять его пациентам этой возрастной категории.
Поскольку у детей соотношение площади поверхности и массы тела больше, чем у взрослых, происходит более активное поглощение препарата. Дети более подвержены риску угнетения функции гипоталамо-гипофизарно-надпочечниковой системы (ГГНЗС) при применении кортикостероидов и развития экзогенных эффектов кортикостероидов.
Передозировка
Чрезмерное или длительное использование кортикостероидов для местного применения может вызвать угнетение гипофизарно-надпочечниковой функции, что приводит к вторичной недостаточности надпочечников и появления сиптоми гиперкортицизма, включая синдром Иценко-Кушинга. Острые симптомы гиперкортицизма обычно обратимы.
При передозировке показано соответствующее симптоматическое лечение. В случае необходимости следует проводить коррекцию электролитного баланса. В случае хронической токсического действия рекомендуется постепенная отмена ГКС.
Побочные реакции
Частота побочных эффектов основана на следующих категориях:
очень часто (≥1 / 10);
неизвестно (частоту невозможно установить на основании имеющихся данных).
Жжение, зуд, раздражение, сухость кожи, фолликулит, гипертрихоз, угревая сыпь, гипопигментация, акне на фоне применения стероидов, розацеаподибний (периоральный) дерматит, аллергический контактный дерматит
Покалывание кожи, уплотнения кожи, растрескивание кожи, ощущение тепла, пластинчатое шелушение кожи, очаговое шелушение кожи, фолликулярная сыпь, эритема, телеангиэктазии.
При применении препарата на больших поверхностях или окклюзионной повязкой, особенно в течение длительного периода, необходимо иметь в виду возможность развития системного действия препарата.
У лиц с индивидуальной непереносимостью к компонентам препарата возможны реакции гиперчувствительности.
Любые побочные явления, встречающиеся при системном применении глюкокортикоидов, включая супрессию коры надпочечников, могут возникать и при их местном применении.

Лишай(микоз) — инфекционное заболевание кожного покрова человека. Появляется в результате попадания на кожу микроспор разнообразных видов грибков. Ошибочно считать, что плоский лишай — это исключительно детское заболевание. Взрослые подвержены ему не меньше, чем дети.
Основные факторы, которые влияют на появление лишая — посещение мест массового скопления людей со средой повышенной влажности, например, бассейны, сауны, бани, спортивные залы. Также часто переносчиками инфекций являются домашние и уличные животные. Нередко к заражению кожи у человека лишаем могут способствовать патологии щитовидной железы, сахарный диабет, гормональные сбои в организме.
Симптомы лишая
Какие симптомы свидетельствуют о том, что вы заразились плоским лишаем? Следует отметить, что лишай поражает не только кожу тела, но и слизистые оболочки, ногти и даже волосы человека. Как правило, любой вид этого заболевания начинается с появления следующих симптомов:
- минимальное повышение температуры тела;
- появление озноба, легкой головной боли, иногда возможна тошнота;
- позже температура повышается, а в определенных местах появляется зуд (лицо и тело, реже — конечности);
- спустя несколько часов на месте покраснения появятся пузырьки, которые вскоре лопаются и остается лишь корочка.
Виды красного плоского лишая
Данное заболевание в зависимости от степени проявления может быть выражено в нескольких формах:
- Пузырчатая;
- Бородавчатая;
- Кольцевая;
- Атрофическая;
- Остроконечная;
- Опоясывающая.
Лечение лишая у взрослых
Диагноз о наличии плоского лишая ставит дерматолог, лишь в некоторых случаях необходимо проведение дополнительных анализов. Если диагноз поставлен неправильно, то лечение может принести и негативный результат, который может привести и к переходу заболевания в хроническую стадию.
Обзор эффективных мазей для лечения лишая
Любая мазь — это медикаментозный препарат, оказывающий местное увлажняющее и отшелушивающее действие, который наносится на поверхность кожи. Для лечения заболевания применяются антимикотические мази:
- Миконазол
- Микосептин
- Экзодерил
- Залаин
- Ацикловир
- Теброфеновая мазь
В комплексе с мазями также применяется обтирание спиртом пораженных участков кожи. Мазь для лечения красного плоского лишая применяется с целью разрушения отдельных красных узлов, проявляющихся в виде прыщиков и покраснений.
В комплексе с противогрибковыми мазями для лечения лишая на поздних и запущенных стадиях назначаются и другие препараты, например, кортикостероидные препараты. Длительность лечения составляет 1-2 недели с повторяющейся периодичностью.
Красный плоский лишай лечится по стандартной комплексной схеме. Наряду со спиртовыми компрессами и примочками используются противогрибковые медикаменты локального и общего действия — Пенициллин, Тетрациклин, Флостерон, Димексид, Гидрокортизон. Мазь для лечения плоского лишая должна обладать противомикробными действиями, предотвращать аллергические реакции.
Синофлановая мазь от плоского лишая у человека является действующим аналогом многих противомикробных и антисептических препаратов. При правильном применении она легко справляется с грибковыми инфекциями на теле человека и всех видов плоского лишая, который проявляется на кожном покрове.

Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
- Первичная консультация - 3500
- Повторная консультация - 2300
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр - 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.
Читайте также:

