Физиологические проблемы пациента при вторичном туберкулезе
Обновлено: 11.05.2024
Исход первичного туберкулеза. Варианты исхода первичного туберкулеза.
Исход всех вариантов первичного туберкулеза в большой степени зависит от своевременно начатого и рационально проводимого лечения. В основе его лежит применение различных туберкулостатических препаратов, выбор и сочетание которых определяются характером процесса, лекарственной чувствительностью микобактерий и переносимостью химио-препаратов больными. Следует иметь в виду, что при повышенной чувствительности организма у больных первичным туберкулезом сравнительно часто возникают побочные реакции. В связи с этим у них приходится одновременно назначать различные десенсибилизирующие, противовоспалительные, стимулирующие препараты, витамины и проводить такое лечение в условиях длительного санаторно-гигиенического и диетического режима. С целью десенсибилизации у части больных может быть использована туберкулинотерапия. В последнее время мы наблюдали успех от присоединения к химиопрепаратам преднизолона. Тонизирующий эффект на организм больных оказывают повторные гемотрансфузии (по 100— 150 мл крови).
В настоящее время при применении такой комплексной терапии можно во многих случаях не только предупредить прогрессирование и летальный исход болезни, но и достигнуть полного ее излеБольшие затруднения возникают при лечении больных Хроническими формами процесса, при которых даже с помощью всех указанных лечебных мероприятий далеко не всегда удается получить непосредственный лечебный эффект и предупредить прогрессирование болезни. Тогда может встать вопрос об оперативном удалении крупных и изолированных не только периферических, но и внутригрудных лимфатических узлов, особенно если они вызывают сдавление нервов, сосудов, ателектаз легкого, пенетрируют в крупные бронхи, сопровождаются свищами, флегмонами, вызывают образование массивного ограниченного пневмосклероза. В таких случаях хирургическое вмешательство в сочетании с этиотропной и патогенетической терапией часто дает благоприятные результаты. Об этом свидетельствует накопившийся за последнее время опыт оперативного удаления крупных наружных и внутригрудных лимфатических узлов. Иногда в таких случаях ганглиоэктомию приходится сочетать с одновременной резекцией части или даже всего легкого, пораженного в результате рубцового стеноза крупных бронхов или хронических бронхонодулярных свищей.
Накопленные в нашей клинике наблюдения подтверждают целесообразность и эффективность такого метода лечения, который был применен за последние 3 года у 30 больных (24 женщины и 6 мужчин); 6 из них были в возрасте до 20 лет, 12 — от 20 до 29 лет и столько же — от 30 лет и старше. У подавляющего большинства больных начало процесса относилось к детскому и подростковому возрасту, и болезнь протекала у них хронически, не уступая действию туберкулостатических препаратов. Большей частью бронхоаденит был изолированным, реже при этом обнаруживались те или иные изменения в легких.
Больной С. в 1951 г. в возрасте 10 лет перенес правосторонний экссудативный плеврит, после чего длительно отмечался сухой кашель. В 1966 г. больной, которому в то время исполнилось 25 лет, стал жаловаться на одышку, кашель, периодические приступы удушья. Эти симптомы наблюдались и при поступлении в клинику туберкулеза ЦОЛИУ врачей в 1969 г. В мокроте микобактерии не были обнаружены, гемограмма и РОЭ — в пределах нормы. При бронхоскопии патологических изменений не выявлено. Рентгенологически в верхней доле правого легкого определялись очаг Гона, небольшой обызвествленный очажок, а также крупные казеозные паратрахеальные и бифуркационные лимфатические узлы с элементами кальцинации. Произведена ганглиоэктомия с полной резекцией капсулы лимфатических узлов. При их гистологическом исследовании обнаружены обызвествленные казеозные массы, а в капсуле — скопление лейкоцитов и гигантских клеток типа инородных тел.
При массивном адгезионном плеврите приходится прибегать к декортикации, а при слипчивом перикардите — к кардиолизу. При обширных спаечных процессах в брюшной полости на почве слипчивого перитонита развивается нередко кишечная непроходимость, по поводу которой приходится прибегать к лапаротомии и рассечению сращений. При рецидивах пластического перитонита иногда повторно осуществляют эта операции, но, к сожалению, они не всегда приводят к излечению.
Большая роль в профилактике возникновения и развития прогрессирующих, распространенных и инвалидизирующих форм первичного туберкулеза у взрослых принадлежит вакцинации и ревакцинации БЦЖ. Значение этого мероприятия подтверждается многочисленными наблюдениями, согласно которым вакцинация БЦЖ на 75—80% снижает риск заболевания туберкулезом. При длительном наблюдении за воспитанниками нахимовских и суворовских училищ установлено, что вакцинированные БЦЖ заболевают туберкулезом в 5—6 раз реже, чем непривитые. Подобную закономерность установил Е. Б. Меве (1959) у лиц в возрасте 20—22 лет, уроженцев одних и тех же районов страны. Среди неинфицированных и невакцинированных различные формы первичного туберкулеза в течение года развились у 5%, а среди привитых — только у 1 %. О высокой эффективности профилактической вакцинации свидетельствуют материалы И. Е. Кочновой и соавт. (1972), отражающие наблюдения над большой группой студентов в Москве. Демонстративны в этом отношении и данные, касающиеся более 200 млн. привитых во всех странах мира за период 1956—1959 гг.
Смертность от туберкулеза среди них оказалась на 80% ниже, чем среди непривитых, а частота туберкулезного менингита — соответственно на 93%.
Важное значение имеет химиопрофилактика первичного туберкулеза. С этой целью длительно (до 2—3 лет) в виде периодических циклов сроком 2—3 мес назначают обычно тубазид лицам с недавно наступившим виражом туберкулиновых реакций даже без клинически выраженных общих и местных признаков заболевания. С успехом пользуются этим методом и у неинфицированных, имеющих тесный контакт с бацилловы-делителями. Так, Е. Г. Мазина (1967) установила, что при вираже туберкулиновых реакций у детей и подростков, леченных фтивазидом и ПАСК, в 5,5 раз реже, чем у нелеченых, развивается хроническая туберкулезная интоксикация, а в условиях контакта с бацилловыделителями в 5—6 раз реже возникают локальные формы процесса.
По данным Lotte, Rouillon (1960), среди лиц, перенесших первичную инфекцию в возрасте 10—24 лет и не подвергавшихся химиопрофилактике, заболеваемость туберкулезом в течение 4—5 лет составила 13%, а среди пользовавшихся ею — 2%. Ю. Л. Гамперис (1973) установил, что в Литовской ССР за 1961—1971 гг. заболеваемость контактов, подвергшихся химиопрофилактике, уменьшилась более чем в 20 раз и в настоящее время не превышает уровня заболеваемости туберкулезом всего населения республики.
Как показали материалы Французского национального института медицинских и гигиенических исследований, полученные в 5 крупных центрах страны на протяжении 1959—1969 гг., защитное действие изониазида, примененного у 2970 человек с туберкулиновым виражом, составило в среднем 64%. У детей 5—9 лет оно равнялось 57%, в 10—14 лет— 59%, а в возрасте 15—24 лет — 68%.
Однако химиопрофилактика в современной эпидемиологической ситуации не может заменить вакцинацию БЦЖ. И то, и другое мероприятие следует сочетать в определенной последовательности: сначала у неинфицированного должен быть достигнут нестерильный иммунитет посредством вакцинации БЦЖ, а затем, но не ранее чем через 2 мес после аллергической перестройки организма, при соответствующих показаниях следует приступить к химиопрофилактике. Ее характер и длительность должны быть индивидуализированы в каждом отдельном случае.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Туберкулез легких – это инфекционная патология, вызываемая бациллой Коха, характеризующаяся различными в клинико-морфологическом отношении вариантами поражения легочной ткани. Многообразие форм туберкулеза легких обусловливает вариабельность симптоматики. Наиболее типичны для туберкулеза легких респираторные нарушения (кашель, кровохарканье, одышка) и симптомы интоксикации (длительный субфебрилитет, потливость, слабость). Для подтверждения диагноза используются лучевые, лабораторные исследования, туберкулинодиагностика. Химиотерапия туберкулеза легких проводится специальными туберкулостатическими препаратами; при деструктивных формах показано хирургическое лечение.
МКБ-10


Общие сведения
На сегодняшний день туберкулез легких представляет не только медико-биологическую, но и серьезную социально-экономическую проблему. По данным ВОЗ, туберкулезом инфицирован каждый третий житель планеты, смертность от инфекции превышает 3 млн. человек в год. Легочный туберкулез является самой частой формой туберкулезной инфекции. Удельный вес туберкулеза других локализаций (суставов, костей и позвоночника, гениталий, кишечника, серозных оболочек, ЦНС, глаз, кожи) в структуре заболеваемости значительно ниже.

Причины
Характеристика возбудителя
Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Пути заражения
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем.
Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Факторы риска
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются:
- неблагоприятные социально-бытовые условия
- курение и другие химические зависимости
- недостаточное питание
- иммуносупрессия (ВИЧ-инфекция, прием глюкокортикоидов, состояние после трансплантации органов)
- онкологические заболевания и др.
В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
Патогенез
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин - вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Классификация
Первичный туберкулез легких - это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму:
- первичного туберкулезного комплекса (ПТК)
- туберкулеза внутригрудных лимфоузлов (ВГЛУ)
- хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные вторичные клинические формы представлены:
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит. При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития:
- 1) инфильтративной
- 2) распада и обсеменения
- 3) рассасывания очага
- 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография).
Чаще возникает подостро: больного беспокоит сухой кашель, субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель, боль в груди, одышка). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Туберкулез внутригрудных лимфоузлов
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов, сегментарными или долевыми ателектазами легких, хронической пневмонией, экссудативным плевритом. При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Очаговый туберкулез легких
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Инфильтративный туберкулез легких
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония, ателектаз легкого, легочное кровотечение и др.
Диссеминированный туберкулез легких
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии. При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность. Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса, тяжелых легочных кровотечений, амилоидоза внутренних органов.
Кавернозный и фиброзно-кавернозный туберкулез легких
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье. Часто присоединяется туберкулез бронхов и неспецифический бронхит.
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит. Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек, туберкулезным менингитом, сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Цирротический туберкулез легких
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких, обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце. Цирротические изменения в легких необратимы.
Туберкулома легкого
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагностика
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза. Для подтверждения диагноза проводится:
- Лучевая диагностика.Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких.
- Анализы. Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. Современные иммунологические тесты позволяют выявить туберкулезную инфекцию почти со 100%-ной вероятностью. К ним относятся QuantiFERON и Т-спот. ТБ.
- Туберкулинодиагностика. К методам туберкулинодиагностики относятся диаскин-тест, пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты. Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких, периферическим раком легкого, доброкачественными и метастатическими опухолями, пневмомикозами, кистами легких, абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию, плевральную пункцию, биопсию легкого.

Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости - хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно. Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя.
- Противотуберкулезная терапия. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
- Патогенетическая терапия. При туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия.
- Хирургическое лечение. При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию, торакопластику, плеврэктомию, резекцию легких.
Профилактика
Профилактика туберкулеза легких является важнейшей социальной проблемой и приоритетной государственной задачей. Первым шагом на этом пути является обязательная вакцинация новорожденных, детей и подростков. При массовых обследованиях в дошкольных и школьных учреждениях используется постановка внутрикожных туберкулиновых проб Манту. Скрининг взрослого населения осуществляется путем проведения профилактической флюорографии.
Вторичный туберкулез легких. Реактивация туберкулеза лимфатических узлов.
Вторичный туберкулез легких у взрослых, патогенез которого был изложен ранее, иногда развивается в результате обострения перенесенного в прошлом первичного процесса. По нашим наблюдениям, такая форма болезни возникает обычно спустя длительный срок после перенесенной туберкулезной инфекции. При этом лишь у меньшинства больных наблюдаются признаки гиперсенсибилизации организма и обычно нет выраженной наклонности к гематогенной диссеминации инфекции, а также к поражению новых групп лимфатических узлов и серозных оболочек.
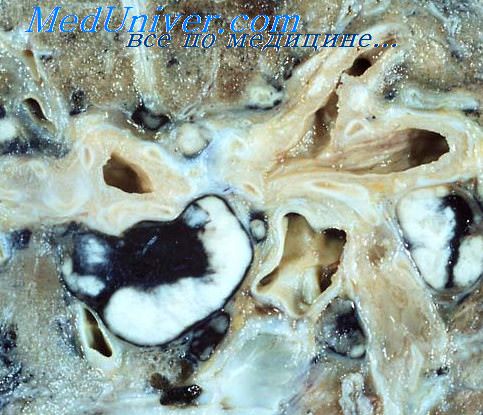
При рентгенотомографическом исследовании таких больных часто выявляются обызвествленные внутригрудные лимфатические узлы. В легких могут определяться свежие очаговые и инфильтративные изменения наряду с очагами Гона или Симона и участками прикорневого склероза. Эти признаки позволяют относить такие формы процесса в группу вторичного туберкулеза, хотя генетически они связаны с обострением элементов первичного комплекса. Крайне редко наблюдается реактивация его легочного фокуса; у 0,15—0,2% взрослых больных активным туберкулезом легких.
При этом в капсуле, в участках обызвествленного казеозного некроза, а иногда даже в костной ткани очага Гона появляются участки лимфоидной инфильтрации и эпителиоидные бугорки, а в так называемом костном мозге находят зоны геморрагии. Одновременно известь рассасывается и кольца Лизеганга теряют свое характерное строение.
Иногда наступает реактивация специфического процесса в зоне прикорневого склероза, образовавшегося в результате инволюции туберкулезных очагов и лимфангитов, которые в свое время образовались в период первичной инфекции. Но значительно чаще обостряются очаги во внутригрудных лимфатических узлах. В их капсуле скапливаются лейкоциты и формируются туберкулезные бугорки. По мере прогрессирования болезни казеозные массы в лимфатических узлах разжижаются, элементы извести в них частично или полностью резорбируются, одновременно в процесс вовлекаются прилежащие бронхи.
В их стенке образуется туберкулезная грануляционная ткань, а в дальнейшем происходит изъязвление подслизистой и слизистой оболочки. Через свищевой ход казеозные массы и микобактерии туберкулеза из лимфатических узлов проникают по бронхиальным путям и в легочную ткань. При этом в средней и нижней и реже в верхних долях преимущественно правого легкого образуются очаговые, инфильтративные и деструктивные изменения. Иногда поражается также костальная, междолевая и медиастинальная плевра. Если в результате прогрессирующего лимфангита в процесс вовлекаются кровеносные сосуды, то может развиться гематогенный туберкулез легких или генерализованный процесс.

Наиболее важную роль в развитии этой формы процесса играет специфическое поражение бронхов, в которых образуются грануляции, язвы, фистулы, рубцы и стенозы. Это обстоятельство уже давно послужило основанием рассматривать механизмы развития такой формы вторичного туберкулеза как результат лимфожелезистой реинфекции и экзацербации или автоматической эндогенной лимфаденобронхогенной реинфекции. Такой процесс называют также бронхонодулярным, лимфо- или нодуло-бронхиальным, а в последнее время — аденогенным бронхо-легочным туберкулезом.
Удельный вес его среди всех форм вторичного туберкулеза, по наблюдениям ряда авторов, колеблется в пределах от 0,56 до 17,6%. Но, по утверждению Brecklinghaus (1955), а в особености Schwartz (1956), он встречается значительно чаще. Процессы такого происхождения выявляют у больных всех возрастов, причем чаще у пожилых. По данным секционных исследований, патоморфологические признаки реактивации процесса во внутригрудных лимфатических узлах обнаруживаются у 8,6—35% лиц старше 50 лет, умерших от различных причин, чаще у женщин.
В зависимости от характера обострения туберкулеза во внутригрудных лимфатических узлах, поражения бронхиальной системы, путей распространения инфекции, частоты возникновения неспецифических осложнений, течения болезни наблюдаются различные ее клинико-рентгенологические проявления.
Порой бронхит принимает астмоидный характер с экспираторной одышкой. В таких случаях у больных выслушиваются локализованные, а чаще рассеянные сухие хрипы. При этом гемограмма, РОЭ, протеинограмма большей частью остаются в пределах нормы или характеризуются нередко выраженными патологическими сдвигами. Рентгенологически выявляется уплотнение корней, в бронхопульмональных лимфатических узлах определяются отдельные или множественные различной величины кальцинаты без выраженных изменений в паренхиме легких.
Специфический характер такого процесса подтверждается выявлением при эндоскопии туберкулезных изменений в бронхах, а в части случаев обнаружением микобактерий в мокроте или в промывных водах бронхов. Но возможно выделение микобактерий в мокроте и при отсутствии явной патологии бронхов. В таких случаях нельзя исключить наличия в их стенке микроперфораций, которые невозможно обнаружить визуально при трахеобронхоскопии.
В результате туберкулостатической терапии (общей и местной) и значительно реже спонтанно наступает более или менее стойкое излечение таких больных.
При рентгенотомографическом исследовании в нижней доле левого легкого определялся очаг Гона, а в корнях обоих легких — массивные конгломераты кальцинированных главным образом бронхопульмональных лимфатических узлов. После длительного курса туберкулостатической терапии, проведенной в клинических и санаторных условиях, исчезли симптомы интоксикации, прекратился кашель, не выслушивались хрипы в легких, а на слизистой оболочке главного бронха у основания шпоры выявлен рубец. При последующем систематическом наблюдении в течение 17 лет Р. остается клинически здоровой.
Иногда после опорожнения расплавившихся казеозных масс в лимфатическом узле формируются парабронхиальные каверны. Образование такой каверны клинически протекает иногда остро, под видом пневмонии, со значительно выраженной интоксикацией и последующим прогрессированием процесса в легких в результате аспирации большой дозы инфекционного материала. Чаще заболевание протекает хронически и волнообразно, с периодическими вспышками, с признаками затянувшегося трахеобронхита. При бронхоскопии находят большую кратерообразной формы язву, дно которой переходит в образовавшуюся полость распада. Стенка последней состоит из не полностью отторгшейся казеозно перерожденной лимфаденоидной ткани и окружающей капсулы.
В мокроте обнаруживают микобактерии туберкулеза, а при рентгенотомографическом исследовании в увеличенных внутригрудных лимфатических узлах выявляют больших или меньших размеров деструкцию, которую иногда удается заполнить контрастным веществом при селективной бронхографии (фистуло-графии).
Однако наиболее часто вторичный аденобронхогенный туберкулез проявляется образованием специфических изменений в легких. Они могут быть различными: долевыми или многосегментарными инфильтратами, рассеянными на ограниченном участке или более распространенными очагами, туберкуломами с нередким участием междолевой, костальной или медиастинальной плевры. Процесс локализуется часто в нижней доле, главным образом в ее пирамиде и в 6-м сегменте, в средней и реже в верхних долях. В подавляющем большинстве случаев при этом определяются рубцовые изменения в корнях легких с наличием кальцинированных лимфатических узлов различных групп. Клинические проявления болезни зависят от ее формы.
Инфильтративный туберкулез нередко начинается остро, с выраженными симптомами интоксикации, болями в груди, сильным кашлем с выделением обычно в небольшом количестве мокроты, а иногда кровохарканьем или легочным кровотечением.
Туберкулез кишечника – хроническое инфекционное заболевание, вызванное микобактериями; характеризующееся формированием в кишечной стенке специфических гранулем с дальнейшим расплавлением очага, образованием полости и фиброзированием при санации. Клиническая картина характеризуется отсутствием специфических симптомов; типичен болевой синдром, диспепсические явления, интоксикация. Для диагностики проводится рентгенологическое исследование кишечника, эндоскопия с биопсией, туберкулиновые пробы, УЗИ органов брюшной полости, КТ. Терапия включает использование туберкулостатических препаратов, при наличии осложнений – лечение хирургическое.
МКБ-10
Общие сведения
Туберкулез кишечника - относительно редкий вид внелегочной локализации туберкулеза. В настоящее время распространенность данной патологии составляет около 45 случаев на 100 тысяч населения. Несмотря на достижения современной фтизиатрии, рост заболеваемости как легочным, так и абдоминальным туберкулезом продолжается. Актуальность проблемы заключается и в том, что отсутствуют методики скринингового обследования и ранние клинические симптомы туберкулеза кишечника. Малосимптомность данной формы, ее протекание под маской других заболеваний приводит к неуклонному росту выявления уже запущенных форм. Изучением туберкулеза кишечника занимаются специалисты в области гастроэнтерологии, фтизиатрии, хирургии.

Причины
Причиной развития данной патологии является попадание микобактерий туберкулеза непосредственно в слизистую оболочку кишечника. В зависимости от пути проникновения микроорганизмов выделяют первичный и вторичный туберкулез кишечника. Крайне редко регистрируется первый тип, который характеризуется формированием первичного очага специфического воспаления в слизистой как результата попадания микроорганизмов в ЖКТ извне (например, при употреблении инфицированного молока).
Реализация инфицирования при вторичном туберкулезе кишечника возможна тремя путями: гематогенным, лимфогенным и деглютационным. Деглютационный механизм инфицирования заключается в заглатывании содержащей большое количество бактерий мокроты при наличии легочного туберкулеза с очагами распада. Ранее данный путь развития патологии считался основным, и туберкулез кишечника рассматривался как завершающий этап общего заболевания. В настоящее время важная роль в формировании туберкулеза кишечника отводится гематогенному и лимфогенному путям (очаги поражения в кишечнике диагностируются у пациентов с туберкулезом мочеполовой, костно-суставной систем).
Для формирования очага специфического туберкулезного воспаления в кишечнике недостаточно только попадания микроорганизмов. Патология развивается при нарушении местной и общей сопротивляемости (риск повышается при неспецифических заболеваниях слизистой желудочно-кишечного тракта, воспалительно-дегенеративных изменениях нервного аппарата стенки кишечника).
Симптомы туберкулеза кишечника
Особенностью клинической картины туберкулеза кишечника является отсутствие специфических симптомов. Возможно и бессимптомное течение, когда диагноз устанавливается по результатам аутопсии. Первые признаки патологии могут проявляться спустя длительное время после инфицирования (от года до 10-15 лет). Симптоматика определяется стадией процесса, распространенностью и локализацией поражения.
На первом этапе развития заболевания под эпителием слизистой оболочки формируются гранулемы. В этот период клиническая картина характеризуется болями в животе слабой интенсивности, не имеющими четкой локализации. Возможны диспепсические явления: тошнота, нарушения стула (запоры, сменяющиеся поносами). Дальнейшее развитие патологического процесса сопровождается казеозным распадом очагов; болевой синдром становится более выраженным, боль постоянная, чаще всего локализуется в правой подвздошной области (туберкулез кишечника в большинстве случаев поражает илеоцекальную область), не связана с приемом пищи.
Присоединяются признаки интоксикации: пациент отмечает выраженную общую слабость, недомогание, температура повышается до субфебрильных цифр, снижается вес. Клиническая картина туберкулеза кишечника характеризуется сменой фаз обострения и затихания: периодически возникают эпизоды гипертермии, усиления диспепсических явлений.
Осложнения
При отсутствии адекватного лечения и прогрессировании специфического процесса возможна перфорация пораженного участка кишечника, развитие ограниченного или разлитого перитонита. При поражении червеобразного отростка возникает симптоматика острого аппендицита. При прорыве очага в полость кишечника отмечается обильная диарея с примесью крови, не поддающаяся противовоспалительному и антидиарейному лечению. Если в патологический процесс вовлекаются мезентериальные лимфоузлы, пациент отмечает появление постоянных интенсивных тупых болей в области пупка, которые усиливаются при смене положения тела, физической нагрузке. Симптомы интоксикации нарастают.
Диагностика
В выявлении данной патологии важную роль играет настороженность специалистов в отношении туберкулеза кишечника, детальное обследование пациентов с неопределенной симптоматикой поражения кишечника, болями в правой подвздошной области. Консультация гастроэнтеролога позволяет предположить наличие специфического воспаления. В начале заболевания диагностика затруднительна, поскольку нет специфических исследований, позволяющих верифицировать туберкулез кишечника. В то же время, скудность симптоматики приводит к тому, что пациенты обращаются уже на поздних этапах, когда имеет место казеозный некроз.
Для уточнения диагноза и локализации процесса могут проводиться КТ, УЗИ органов брюшной полости, но данные методы самостоятельного значения не имеют. Дифференциальная диагностика туберкулеза кишечника проводится с неспецифическим язвенным колитом, болезнью Крона, аппендицитом, злокачественными новообразованиями, амилоидозом кишечника.
Лечение туберкулеза кишечника
Лечение пациентов с верифицированным туберкулезом кишечника проводится в специализированных отделениях противотуберкулезных диспансеров. Применяются препараты: изониазид, рифампицин, ПАСК, фтивазид. В связи с распространенностью устойчивых форм микобактерий целесообразно одновременное назначение двух препаратов. При отсутствии эффективности назначаются препараты второго ряда: циклосерин, этамбутол, этионамид. Лечение туберкулостатическими препаратами проводится в течение полутора-двух лет до полного исчезновения клинической симптоматики.
Лечение туберкулеза кишечника также включает диетотерапию. Назначается питание с достаточным количеством белков, углеводов, жиров, высокой питательной ценностью. Дополнительно проводится витаминотерапия. При развитии осложнений (перфорация кишечника, кровотечение, формирование свищей, кишечная непроходимость, перитонит) проводится хирургическое лечение.
Прогноз и профилактика
Прогноз при данном заболевании неблагоприятный. Это связано с преимущественным выявлением запущенных форм туберкулеза кишечника, высоким процентом пациентов, которые самостоятельно прекращают лечение в связи с побочными эффектами или недисциплинированностью, большим количеством осложнений, в том числе сужений просвета кишечника с непроходимостью, наличием устойчивости микобактерий к химиопрепаратам. Более благоприятный прогноз при поражении толстого отдела кишечника, поскольку возможно выполнение обширной резекции.
Специфическая профилактика туберкулеза, в том числе и абдоминальной локализации, заключается в вакцинировании BCG (эффективность достигает 80%). Под наблюдением фтизиатров должны находиться лица, имеющие иммунодефицит или получающие иммуносупрессивную терапию. Специфическая химиопрофилактика (пероральный прием изониазида в течение года) назначается людям, имеющим контакт с больным открытой формой туберкулеза, а также с положительным результатом туберкулиновых проб.
Саркоидоз. Туберкулез. Признаки туберкулеза легких.
При саркоидозе легкие, как правило, вовлекаются в патологический процесс в виде слабо выраженного альвеолита, гранулематоза и фиброза легочной ткани. При саркоидозе могут возникать мозаичные стенозы бронхов (в тех случаях, когда гранулемы расположены в стенках бронхов), очаговые ателектазы, зоны иррегулярной эмфиземы, очаги обызвествления в гранулемах, участки пневмосклероза и фибринозного плеврита. Иногда в центре гранулем можно определить фибриноидное набухание и коагуляционный, но не казеозный некроз.
Туберкулез. Признаки туберкулеза легких.
При диагностике туберкулеза важное значение имеет цитологическое исследование мокроты или бронхиального секрета, при котором цитобактериоскопически можно обнаружить кислотоустойчивые микобактерии.
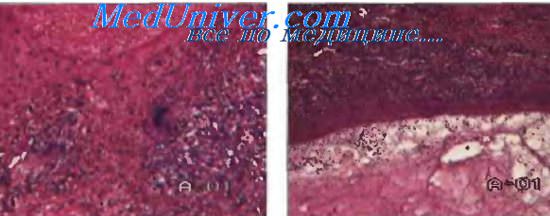
Морфологической основой туберкулеза является туберкулезная гранулема (узелок, бугорок), в центре которой очаг казеозного некроза, окруженный эпителиоидными клетками, гигантскими многоядерными клетками Пирогова-Лангханса, лимфоцитами, плазматическими клетками, макрофагами.
При затухании первичного туберкулеза на месте первичного очага возникает петрифицированный, а в дальнейшем оссифициронный очаг Гона.
Генерализация процесса может происходить гематогенным или лимфогенным путем, за счет роста первичного очага с возникновением лобарной казеозной пневмонии и/или первичной легочной каверны; принимая хроническое течение, развивается первичная легочная чахотка с наличием казеозного бронхаденита, что отличает ее от вторичного фиброзно-кавернозного туберкулеза.
У ослабленных больных может возникнуть смешанная форма прогрессирования - одновременный рост первичного очага, казеозныи бронхаденит и многочисленные туберкулезные отсевы в других органах. При длительной стероидной терапии возникает лекарственный туберкулез как проявление эндогенной инфекции. Хроническое течение первичного туберкулеза характеризуется чередованием вспышек и затиханий с поражением лимфоузлов (аденогенная форма). При гематогенном (послепервичном) туберкулезе выделяют три разновидности генерализованный гематогенный; гематогенный туберкулез с преимущественным поражением легких; гематогенный с преимущественно внелегочным поражением. При второй форме гематогенного туберкулеза развивается острый или хронический милиарный туберкулез (или гематогенно-диссеминированный туберкулез легких), который встречается только у взрослых.
Для такого туберкулеза характерны кортикоплевральные очаги в легких, продуктивная тканевая реакция, пневмосклероз, эмфизема, легочное сердце и внелегочный очаг туберкулеза.
Вторичный (рвинфекционный) туберкулез возникает у взрослых, перенесший первичный. Для такого туберкулеза характерны легочная локализация, контактное и каналикулярное (по бронхиальному дереву) распространение, смена клиникоморфологических форм, которые одновременно являются фазами туберкулеза. Выделяют восемь форм вторичного туберкулеза: очаговый, фиброзно-очаговый, инфильтративный, туберкулома, казеозная пневмония, острый кавернозный, фибозно-кавернозныи цирротический. При остром очаговом туберкулезе в 1-2-м сегментах, как правило, правого легкого обнаруживают один или два очага реинфекта Абрикосова. Начальные явления вторичного туберкулеза представлены специфическим зндо-, мезо- и панбронхитом внутридолькового бронха с лобулярной творожистой бронхопневмонией с образованием по периферии зпителиоидноклеточных гранулем.
При своевременном лечении эти очаги инкапсулируются и петрифицируются, оссификации их никогда не происходит. Такие очаги реинфекта называют очагами Ашоффа-Пуля. При новой вспышке инфекции вокруг этих очагов возникает казеозная пневмония, которая впоследствии инкапсулируется, не выходя за пределы 1-2-го сегментов. Эта фаза носит название фиброзно-очагового туберкулеза. Инфильтративный туберкулез развивается при прогрессировании острого очагового или обострении фиброзно-очагового. При этом экссудация может выходить за пределы дольки и даже сегмента. При захвате дольки следует говорить о лобите. Перифокальное воспаление преобладает над казеозными изменениями.
Туберкулома - своеобразная форма эволюции инфильтративного туберкулеза (очаг творожистого некроза в капсуле диаметром 2-5 см) в 1 -2-м сегментах, чаще правого легкого. Туберкулому следует прежде всего дифференцировать с периферическим раком легкого.
Казеозная пневмония возникает при прогрессировании инфильтративного или в терминальный период любой другой формы туберкулеза, при этом некроз преобладает над перифокальными изменениями. Распространенность - от ацинозного оча-I га до захвата всей доли.
Острый кавернозный туберкулез характеризуется быстрым образованием полости распада и каверны на месте инфильтрата или туберкуломы. Появление каверны чревато бронхогенным обсеменением легких. Каверны в 1 -2-м сегментах обычно овальной или округлой формы.
Фиброзно-кавернозный туберкулез (хроническая легочная чахотка) возникает в тех случаях, когда кавернозный туберкулез принимает хроническое течение. Процесс чаще выражен в одном правом легком и постепенно спускается в нижние отделы контактным путем или интраканаликулярно и может переходить на другое легкое. Более старые изменения локализуются в верхних отделах, а очаги казеозной пневмонии - в нижних.
Цирротический туберкулез - вариант фиброзно-кавернозного с разрастанием фиброзной ткани вокруг каверн. На местах заживших каверн остаются линейные рубцы, возникает деформация легочной ткани, развиваются плевральные спайки и очаг гиалиноза. Появляются многочисленные бронхоэктазы.
Осложнения туберкулеза многочисленны. При первичном часто развивается менингит, плеврит, перикардит, перитонит. При вторичном характерно развитие кровотечения из каверн, прорыв их содержимого в плевральную полость с развитием пневмоторакса и эмпиемы плевры.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

