Организация диагностики и профилактики вич
Обновлено: 25.04.2024
3.1. ЭПИДЕМИОЛОГИЯ. ПРОФИЛАКТИКА ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ
Профилактика заражения ВИЧ
1. Разработаны: ФБУН ЦНИИ эпидемиологии Роспотребнадзора, Федеральным научно-методическим центром по профилактике и борьбе со СПИД (В.В.Покровский, Н.Н.Ладная, В.В.Беляева, Н.В.Козырина, О.Г.Юрин); Управлением эпидемиологического надзора Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека (Л.А.Дементьева).
2. Утверждены врио руководителя Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Главного государственного санитарного врача Российской Федерации А.Ю.Поповой 18 марта 2014 г.
3. Введены впервые.
1. Область применения
Методические рекомендации предназначены для организаторов здравоохранения, эпидемиологов, специалистов в области профилактической медицины, представителей общественности и неправительственных организаций, деятельность которых связана с организацией и проведением мероприятий по профилактике ВИЧ-инфекции.
2. Введение
Целью данных рекомендаций является представление современных комплексных подходов к проведению профилактических и противоэпидемических мероприятий при ВИЧ-инфекции.
3. Общие положения
ВИЧ-инфекция представляет собой болезнь, вызываемую вирусом иммунодефицита человека (ВИЧ), хроническое заболевание, характеризующееся специфическим поражением иммунной системы, приводящим к медленному ее разрушению вплоть до формирования синдрома приобретенного иммунодефицита (СПИД), приводящего ВИЧ-инфицированного к быстрой гибели. Преимущественное распространение ВИЧ среди молодого населения приводит к повышению смертности, сокращению рождаемости, уменьшению продолжительности жизни населения, сокращению численности работающего населения, увеличению затрат на здравоохранение, вызывает многофакторное деструктивное воздействие на социальную и экономическую жизнь общества.
3.1. Этиология, клиническое течение, лечение и их влияние на течение эпидемического процесса и противоэпидемические мероприятия
ВИЧ относится к подсемейству лентивирусов семейства ретровирусов. Существует два типа вируса: ВИЧ-1 и ВИЧ-2. ВИЧ-1 является наиболее распространенным типом возбудителя, распространение которого носит пандемический характер, ВИЧ-2 встречается преимущественно в странах, где население говорит на португальском языке. ВИЧ-1 и ВИЧ-2 некогда приобретены человеком у двух разных видов обезьян, однако современные случаи заражения человека от обезьян не зафиксированы, поэтому единственным источником ВИЧ считаются ВИЧ-инфицированные люди. Считается, что однажды инфицированный ВИЧ человек остается источником ВИЧ пожизненно, случаи спонтанной санации от возбудителя не документированы. Передача вируса от человека возможна на любой стадии заболевания, в том числе в инкубационном периоде.
Лечение ВИЧ-инфицированных лиц в настоящее время этиотропное: используется постоянное комбинированное применение химиопрепаратов, угнетающих размножение ВИЧ, обозначаемое как "антиретровирусная терапия" (АРТ). На современном этапе АРТ не позволяет полностью элиминировать ВИЧ, но останавливает размножение вируса, что приводит к восстановлению иммунитета, предотвращению развития или регрессу вторичных заболеваний, сохранению или восстановлению трулоспособности пациента и предотвращению его гибели. Снижение количества ВИЧ в организме ВИЧ-инфицированного человека, получающего АРТ, уменьшает вероятность передачи от него ВИЧ. В настоящее время влияние АРТ на эпидемический процесс ВИЧ-инфекции наглядно демонстрирует снижение уровня передачи ВИЧ от инфицированной матери ребенку, ряд исследований показывает, что чем чаще применяется АРТ в популяции ВИЧ-инфицированных, тем ниже уровень передачи ВИЧ в этой группе.
В то же время АРТ увеличивает продолжительность существования потенциального источника ВИЧ. Перерывы в применении АРТ, ее прекращение приводят к развитию резистентности ВИЧ, то есть формированию устойчивых к препаратам штаммов ВИЧ, которые приобретают возможность к распространению, несмотря на применение АРТ.
3.2. Диагностика ВИЧ
Отрицательный результат тестирования на антитела к ВИЧ не всегда означает, что человек не инфицирован, поскольку существует период "серонегативного окна" (время между заражением ВИЧ и появлением антител, который обычно составляет около трех месяцев); в этот период инфицирование ВИЧ может подтвердить обнаружение антигенов ВИЧ или генного материала ВИЧ. В ряде случаев при недостаточных данных лабораторного подтверждения предполагать наличие ВИЧ можно по эпидемиологическим данным (например, переливание ВИЧ-инфицированной крови, рождение от ВИЧ-позитивной матери) и/или по клиническим проявлениям ВИЧ. В таких случаях целесообразно приступать к противоэпидемическим мероприятиям не дожидаясь лабораторного проявления, так как из-за высокой вирусной нагрузки при отсутствии антител в ранней стадии заболевания ВИЧ-инфицированные являются наиболее опасными источниками ВИЧ.
3.3. Распространенность заболевания
Глобальная эпидемия (пандемия) ВИЧ в мире развивается более 30 лет. Интенсивная международная миграция различных групп населения привела к заносу ВИЧ из зон первоначального распространения практически во все страны мира. К концу 2011 г. по оценкам Всемирной организации здравоохранения (ВОЗ) и программы ООН по СПИД (ЮНЭЙДС) всего в мире жили с ВИЧ 35,3 млн человек, при этом в 2011 г. заразилось 2,3 млн человек (ЮНЭЙДС, 2012). К этому времени уже умерли от СПИД до 30 млн человек, ранее зараженных ВИЧ. Тремя наиболее пораженными ВИЧ регионами в мире являются Африка к югу от Сахары, в этом регионе более 4,8% населения в возрасте 15-49 лет жили с ВИЧ/СПИД в конце 2011 г., страны Карибского бассейна - 1,0% и регион Восточной Европы и Центральной Азии - 1,0%.
В районах с высокой распространенностью ВИЧ большое значение имеет организация противоэпидемических мероприятий, то есть мер воздействия на выявленные источники заболевания. Регионы с низкой пораженностью ВИЧ являются потенциально опасными для ее быстрого распространения, в связи с чем эти районы особенно важны для проведения профилактических мероприятий.
Чаще всего ВИЧ в Российской Федерации обнаруживается у мужчин 30-35 лет, из которых инфицированы 2,4%, и среди женщин в возрасте 25-34 лет - 1,2%. Наблюдается также и увеличение процента случаев ВИЧ, выявляемых среди более старших возрастных групп: в 2012 г. новые случаи ВИЧ преимущественно регистрировались у россиян в возрасте 30-40 лет (44,2%). Наблюдается устойчивая тенденция к увеличению числа инфицированных женщин и их доли в структуре ВИЧ-инфицированных лиц (феминизации эпидемии), что ведет к увеличению числа детей, рожденных ВИЧ-инфицированными матерями. За годы эпидемии было рождено более 97 тыс. таких детей, из которых ВИЧ диагностирован у 5957 детей.
Наиболее пораженными ВИЧ группами населения в России в 2012 г. являлись потребители инъекционных наркотиков (ПИН) - в разных регионах страны от 6,4 до 58,5% инфицированных, лица, занимающиеся проституцией, - "коммерческие секс-работники" (КСР) - от 3,8 до 11,6%, мужчины, вступающие в сексуальные контакты с мужчинами (МСМ), - от 5,2 до 14,8%. Подобное распределение ВИЧ-инфицированных среди населения обусловлено действующими в настоящее время путями передачи ВИЧ.
3.4. Пути передачи ВИЧ
ВИЧ-инфекция в естественных условиях передается от человека к человеку при половых контактах и от матери ее ребенку во время беременности, родов и кормления грудью. ВИЧ может передаваться также с кровью при переливании крови или при парентеральных вмешательствах, выполняемых загрязненными инфицированной ВИЧ кровью инструментами как в медицинских, так и в немедицинских условиях (внутривенное введение наркотиков, пирсинг). Отмечены случаи заражения ВИЧ при пересадке органов и при искусственном оплодотворении с использованием контаминированных ВИЧ донорских материалов.
Передача ВИЧ при половых контактах. ВИЧ передается преимущественно при вагинальных и анальных половых контактах, передача при других видах половых сношений встречается редко. Факторами передачи ВИЧ являются: сперма (при этом ВИЧ находится не в сперматозоидах, а в семенной жидкости и клетках), выделения женских половых путей, а также кровь и другие патологические отделяемые половых путей (при наличии заболеваний). Травмирование органов при половых контактах также увеличивает уровень передачи ВИЧ, показано, что вероятность передачи ВИЧ при анальных сношениях, как более травматичных, выше, чем при вагинальных. Основными факторами передачи ВИЧ являются наличие на покровах половых путей, как источника инфекции, так и незараженного партнера воспалительных заболеваний (часто связанных с ИППП) или дисплозивных процессов, служащих воротами для проникновения инфекции. Вероятность передачи ВИЧ определяет высокий уровень вирусной нагрузки у источника инфекции, который наблюдается в ранней стадии заболевания (инкубационный период, период первичной кинической манифестации), снижается в период латентной инфекции и имеет тенденцию к повышению в поздних стадиях болезни.
Вертикальная передача ВИЧ. Ребенок ВИЧ-инфицированной матери может получить от нее ВИЧ как во время ее беременности, так и в родах, а в послеродовом периоде - при грудном вскармливании. Факторами передачи служат кровь, патологическое отделяемое и грудное молоко. Без проведения профилактических мероприятий суммарный риск инфицирования ребенка составляет от 25 до 50%, возрастает в острой стадии ВИЧ у матери (высокая вирусная нагрузка) и при наличии у нее сопутствующих заболеваний.
Описана передача ВИЧ от инфицированного ребенка кормящей грудью женщине; передача была связана с наличием у детей эрозий полости рта на фоне острой ВИЧ и трещинами околососковой области у матери.
Передача ВИЧ при переливании крови и пересадке органов обусловлена прямым попаданием инфицированного материала в неинфицированный организм. Фактором передачи ВИЧ могут быть практически все ткани и органы инфицированного ВИЧ донора.
Передача ВИЧ при искусственном оплодотворении аналогична половой передаче ВИЧ; при лечении бесплодия могут кроме спермы использоваться донорские клетки и другие донорские материалы, которые также могут быть факторами передачи ВИЧ.
Передача ВИЧ при медицинских инвазивных процедурах возможна при их осуществлении инструментами, контаминированными ВИЧ, не прошедшими промежуточной стерилизации. Описаны внутрибольничные вспышки среди пациентов стационаров, обусловленные повторным применением необработанного медицинского инструментария, использованием одного контаминированного ВИЧ раствора препарата для введения нескольким пациентам, а также случаи заражения медицинского персонала, случайно уколовшегося инструментами во время оказания медицинской помощи ВИЧ-инфицированным пациентам; возможна и передача ВИЧ от инфицированного медицинского работника пациенту в случае ранения медицинского работника в ходе парентерального вмешательства.
Передача ВИЧ при немедицинских парентеральных вмешательствах отмечается в широких масштабах среди потребителей психотропных веществ, вводящих их внутривенно, что связано с использованием несколькими потребителями наркотиков общих загрязненных кровью игл и шприцев, попаданием крови зараженного ВИЧ в растворы наркотика, в жидкости, которыми промывают шприцы, на другие предметы, используемые при приготовлении раствора наркотика. Аналогичный путь передачи может наблюдаться при парентеральном введении анаболиков, иглоукалывании, нанесении татуировок, пирсинге.
Другие пути передачи ВИЧ, кроме вышеописанных, в том числе передача при тесном бытовом контакте с источником ВИЧ не выявлены.
3.5. Контингенты населения, восприимчивые к заражению ВИЧ
Восприимчивость к ВИЧ населения высокая, лишь у незначительных по численности групп обнаруживается пониженная восприимчивость к заражению ВИЧ половым путем, которая связана с наличием определенных генетических особенностей. Наличие этой прослойки при проведении профилактических мероприятий значения не имеет.
Потенциально все население в той или иной мере уязвимо к заражению ВИЧ парентеральным путем, например, при переливании крови или при парентеральных медицинских вмешательствах, однако возможность передачи ВИЧ при вагинальных половых сношениях обуславливает повсеместное вовлечение в эпидемический процесс гетеросексуального населения, в связи с чем наибольшее число зараженных ВИЧ в мире принадлежит гетеросексуальному населению, не употребляющему наркотики.
Скорость распространения ВИЧ среди гетеросексуального населения определяют такие факторы, как частота смены половых партнеров, количество половых актов с инфицированным партнером, распространенность ИППП (воспалительных заболеваний половой сферы), в связи с чем общий уровень пораженности гетеросексуального населения в отдельных странах существенно отличается, достигая в отдельных регионах мира 25% и более.
Вопреки заблуждению, что риску заражения ВИЧ подвергаются лица, имеющие много половых партнеров, для высокого риска инфицирования достаточно иметь только одного, но при этом зараженного ВИЧ полового партнера. Поэтому половые партнеры ВИЧ-позитивных лиц, независимо от их принадлежности к иным группам, считаются наиболее уязвимой для заражения ВИЧ группой населения. Так как в настоящее время в Российской Федерации инфицированы 1,5% мужчин и женщин в сексуально активной возрастной группе 25-35 лет, то вероятность вступления в гетеросексуальные половые отношения даже с одним инфицированным партнером высока. В циркуляции ВИЧ могут иметь значение и моногамные отношения с последовательно. сменяющими друг друга партнерами (повторные браки, "серийная моногамия").
В гетеросексуальной части населения можно выделить группы, имеющие относительно больший риск заражения, в частности это те, кто постоянно вступает в половые связи с несколькими половыми партнерами: например лица, продающие сексуальные услуги, - коммерческие секс-работники (КСР), постоянные пользователи услуг ("клиенты КСР"), молодежь и мигранты, не имеющие постоянных половых связей, а также лица, склонные к частой смене половых партнеров (к промискуитету), из-за особенностей психики, воспитания, условий среды или социальной дезадаптации.
Считается также, что мужчины, вступающие в половую связь с мужчинами (МСМ), подвергаются большему риску заражения из-за того, что практикуют более опасные в плане заражения анальные половые сношения, относительно часто меняют половых партнеров и чаще меняют места проживания.
Потребители инъекционных наркотиков (ПИН) представляют собой группу людей, использующих внутривенное введение наркотических препаратов и психоактивных веществ с немедицинскими целями. Для наркопотребителей, кроме высокого риска заражения при парентеральном введении наркотиков, существует также угроза заражения из-за частой смены половых партнеров, в том числе из-за занятия коммерческим сексом для получения средств на наркотики.
В разные периоды эпидемии наибольшему риску заражения на разных территориях могут подвергаться разные группы населения, поэтому своевременное выявление этих групп имеет большое значение для организации профилактических мероприятий. Так, во Франции в 80-е годы заразились ВИЧ многие реципиенты донорской крови, в связи с чем реципиенты крови рассматривались как группа риска по ВИЧ, однако введение тестирования донорской крови и другие мероприятия по предупреждению этого пути передачи привели к полному исчезновению подобных случаев. Существенное уменьшение роли передачи ВИЧ среди наркопотребителей в Испании, Франции, Германии связывают с обучением наркопотребителей использованию чистых игл и шприцев, презервативов, а также государственным программам по распространению среди наркоманов агонистов опиоидных рецепторов, применяемых перорально или под медицинским контролем.
Для изучения динамики эпидемического процесса на отдельных территориях необходимо организовать и использовать постоянный эпидемиологический мониторинг и поведенческие исследования в различных группах населения. Чаще всего в начале развития эпидемии ВИЧ первыми поражаются уязвимые группы населения, а в дальнейшем происходит распространение инфекции в основной популяции, обычно через половых партнеров представителей уязвимых групп. Своевременное внедрение эффективных профилактических программ среди уязвимых групп населения предотвращает поражение представителей этих групп ВИЧ, что снижает и риск заражения ВИЧ представителей основной популяции.
В то же время представители "традиционных групп риска" (ПИН, КСР и МСМ) отличаются от общего населения особенностями быта и поведения, которые обусловливают необходимость проведения в этих группах специфических противоэпидемических и профилактических мероприятий.
4. Противоэпидемические мероприятия при ВИЧ
Противоэпидемические мероприятия организуются в выявленных очагах ВИЧ. Они могут быть направлены на источник ВИЧ, прерывание путей передачи и снижение риска заражения лиц, связанных с выявленным очагом ВИЧ.
4.1. Мероприятия, проводимые в отношении источников ВИЧ
Выявление источников инфекции, тестирование населения на маркеры ВИЧ. Выявление ВИЧ-инфицированных лиц в Российской Федерации осуществляется как путем диагностирования клинически выраженных случаев ВИЧ, так и путем активного обследования населения для выявления потенциальных источников заражения - ВИЧ-инфицированных лиц без клинических проявлений. Группы населения, которым рекомендуется пройти обследование по инициативе медицинских работников, определяются Министерством здравоохранения Российской Федерации. Медицинские работники должны рекомендовать лицам, у которых они обнаруживают риски заражения ВИЧ, проходить освидетельствование на ВИЧ для раннего выявления ВИЧ, предоставлять консультирование по вопросам предупреждения заражения ВИЧ, необходимости своевременной постановки на диспансерный учет для своевременного начала лечения.
Согласно данному Закону обследуются в обязательном порядке доноры крови и органов, иностранцы, пребывающие в Российской Федерации на срок более трех месяцев (для предотвращения передачи ВИЧ), а также медицинские работники, занятые оказанием помощи ВИЧ-позитивным (в целях обеспечения их социальной защиты).
Группы населения, подлежащие обязательному освидетельствованию на ВИЧ и рекомендуемые для добровольного тестирования на ВИЧ, приведены в прилож.1.
Обследование на ВИЧ во всех случаях должно сопровождаться консультированием.
Консультирование при проведении обследования на ВИЧ. В процессе до- и послетестового консультирования при обследовании на ВИЧ должны произойти: оценка риска инфицирования, выработка индивидуального плана снижения этого риска, мотивирование на изменение поведения, получение добровольного информированного согласия на обследование, закладывается приверженность системе получения помощи, диспансерному наблюдению и лечению заболевания. Консультирование должно проводиться обученным специалистом (желательно врачом-инфекционистом, врачом-эпидемиологом или психологом). Объем до- и послетестового консультирования определен санитарными правилами СП 3.1.5.2826-10 "Профилактика ВИЧ", утвержденными постановлением Главного государственного санитарного врача Российской Федерации от 11.01.2011 N 1. Более подробно подход изложен в методических рекомендациях Министерства здравоохранения и социального развития Российской Федерации от 06.08.2007 N 5952-PX "Проведение до- и послетестового консультирования лиц, обследуемых на ВИЧ-инфекцию". Согласно СП 3.1.5.2826-10 при проведении дотестового консультирования необходимо заполнить форму информированного согласия на проведение освидетельствования на ВИЧ-инфекцию (прилож.2) в двух экземплярах, одна форма выдается на руки обследуемому, другая сохраняется в лечебно-профилактической организации.
ОРГАНИЗАЦИЯ ПРОФИЛАКТИКИ ВИЧ-ИНФЕКЦИИ СРЕДИ РАЗЛИЧНЫХ ГРУПП НАСЕЛЕНИЯ
Заместитель Министра здравоохранения и социального развития Российской Федерации Р.А.Хальфин 20 декабря 2006 г. N 6834-РХ
Настоящие Методические рекомендации подготовлены Министерством здравоохранения и социального развития Российской Федерации в соответствии с условиями Соглашения между Российской Федерацией и Международным банком реконструкции и развития о займе для финансирования проекта "Профилактика, диагностика, лечение туберкулеза и СПИДа" N 4687-RU в рамках подготовки нормативно-правовых актов и методических документов по вопросам диагностики, лечения, эпидемиологического и поведенческого надзора ВИЧ/СПИД и сопутствующих заболеваний (Приказ Минздравсоцразвития России от 1 апреля 2006* г. N 251 "О создании Рабочей группы по подготовке нормативных правовых актов и методических документов по вопросам диагностики, лечения, эпидемиологического и поведенческого надзора ВИЧ/СПИД и сопутствующих заболеваний")** при участии Федерального научно-методического центра по профилактике и борьбе со СПИДом (академик РАМН, д.м.н., профессор В.В.Покровский, ведущий научный сотрудник В.В.Беляева, научный сотрудник Н.В.Козырина), Российского университета дружбы народов (профессор кафедры инфекционных болезней Г.М.Кожевникова).
** На территории Российской Федерации документ не действует, утратил силу на основании приказа Минздравсоцразвития России от 12 декабря 2007 года N 760. - Примечание изготовителя базы данных.
В Методических рекомендациях описывается максимально широкий спектр комплексных мероприятий, которые рекомендуется осуществлять на территориях Российской Федерации в целях предупреждения распространения вируса иммунного дефицита человека (ВИЧ) среди различных групп населения путем информирования и обучения безопасному в плане заражения поведению; описывается механизм передачи ВИЧ и оцениваются возможности прерывания передачи ВИЧ с помощью информационного воздействия на восприимчивый контингент. Формулируются общие принципы информационно-просветительской работы в области профилактики ВИЧ-инфекции и обсуждаются конкретные методики обучения угрожаемых по заражению ВИЧ контингентов населения; дается критическая характеристика используемых в настоящее время подходов к осуществлению профилактических мероприятий и приводятся рекомендации по их усовершенствованию.
Методические рекомендации предназначены для специалистов в области профилактической медицины, эпидемиологов, а также для специалистов, участвующих в организации оказания медицинской помощи при ВИЧ-инфекции - руководителям органов управления здравоохранением субъектов Российской Федерации, руководителям территориальных Центров по профилактике и борьбе со СПИДом и инфекционными заболеваниями, а также других специализированных медицинских учреждений.
ВВЕДЕНИЕ
Современная терапия может на несколько лет продлить жизнь людей, живущих с ВИЧ/СПИД, тем не менее, в случае сохранения высокого уровня передачи ВИЧ будет постоянно увеличиваться и число людей, нуждающихся в такой терапии. Дальнейшее прогрессирование эпидемии в России может иметь отрицательные демографические, экономические и даже геополитические последствия, поэтому предупреждение распространения ВИЧ среди населения РФ является задачей общегосударственного масштаба. Правильная организация комплекса мероприятий по профилактике распространения ВИЧ как в масштабах страны, так и в отдельных регионах является важнейшим звеном противодействия эпидемии ВИЧ/СПИД.
Раздел I
ОБЩИЕ СВЕДЕНИЯ О ВИЧ-ИНФЕКЦИИ И ПОДХОДАХ К ПРЕДУПРЕЖДЕНИЮ ЕЕ РАСПРОСТРАНЕНИЯ
1. Пандемия ВИЧ-инфекции
С 80-х годов XX века на Земле развивается глобальная эпидемия (пандемия) ВИЧ-инфекции (СПИДа).
Инфекционный агент, вызвавший пандемию - вирус иммунодефицита человека (ВИЧ). ВИЧ передается от человека к человеку при половых контактах, при переливании крови (или при случайном переносе зараженной ВИЧ крови от человека к человеку режущими или колющими инструментами). Вирус также может передаваться от инфицированной ВИЧ матери ее ребенку во время беременности, родов и кормления грудью. Другими путями ВИЧ от человека к человеку не передается.
Возбудитель заболевания - ВИЧ
Вирус из группы ретровирусов. Паразитирует в клетках человека, имеющих клеточный рецептор СД-4 (преимущественно клетки лимфоидного ряда). Вирус мало устойчив к воздействию активных факторов внешней среды, например, при температуре 56°С инактивируется в течение получаса, при температуре 100°С - в течение 1-2 минут. В то же время в замороженном состоянии ВИЧ может сохраняться в течение нескольких лет. В засохшей крови на иглах и шприцах, а также в растворах психотропных препаратов (наркотиков) может сохранять свою активность до 3 недель и более (при комнатной температуре), а в ряде случаев - вероятно и до месяца, что является одним из важнейших факторов, обусловивших его распространение в среде потребителей наркотических препаратов.
Пути передачи ВИЧ
Длительные эпидемиологические наблюдения показали, что ВИЧ распространяется при половых контактах, при переносе инфицированной крови от зараженного лица неинфицированному (переливание крови или ее компонентов, пересадка органов, парентеральные вмешательства, выполняемые загрязненными инфицированной кровью инструментами), от инфицированной матери плоду во время беременности, во время прохождения ребенка по родовым путям и при грудном вскармливании.
Для передачи ВИЧ необходимо не только наличие источника инфекции и восприимчивого субъекта, но и возникновение особых условий, обеспечивающих эту передачу. С одной стороны, выделение ВИЧ из зараженного организма в естественных ситуациях происходит ограниченными путями: со спермой, выделениями мужских и женских половых путей, с женским молоком, а в патологических условиях - с кровью и различными экссудатами. С другой стороны, как мы отмечали, для заражения ВИЧ с последующим развитием ВИЧ-инфекции необходимо попадание возбудителя во внутренние среды организма, то есть для этого необходимо нарушение целостности покровов.
Совпадение обоих условий происходит при половых контактах, сопровождаемых микро- или макроповреждениями, и механическим втиранием инфекционного материала (проникновение ВИЧ из семенной жидкости в кровь, из физиологических экскретов половых путей - в кровь или из крови - в кровь). Наличие ВИЧ в семенной жидкости, по объему и дозе возбудителя превышающей выделения из женских половых путей, обусловливает более высокую вероятность передачи ВИЧ от мужчины к женщине. Очаги воспалительных заболеваний или дисплозивных процессов (эрозия шейки матки) на покровах половых путей повышают уровень передачи ВИЧ в обоих направлениях, являясь выходными или входными воротами для ВИЧ. С одной стороны, в этих очагах могут концентрироваться клетки, поражаемые ВИЧ, с другой стороны, в воспалительных и деструктивных очагах легче происходит травматизация, открывающая путь ВИЧ. Такие физиологические моменты как менструация, с предшествующими ей изменениями структуры эпителия, естественно, увеличивают риск передачи ВИЧ в обоих направлениях, если вагинальное половое сношение происходит незадолго или во время месячных. В течение года полового общения с ВИЧ-инфицированным партнером вероятность заражения составляет 30-40%. Различные воспалительные процессы мочеполовых путей у мужчин и женщин, часто связанные с инфекциями, передаваемыми половым путем, играют роль мощного фактора, поддерживающего гетеросексуальную передачу ВИЧ в развивающихся странах. Несоизмеримо более высокий уровень профилактики и лечения заболеваний, передающихся половым путем, в экономически развитых странах является одним из факторов, обусловливающих сравнительно низкий уровень гетеросексуальной передачи ВИЧ в Северной Америке, Западной Европе и Австралии.
Восприимчивость к ВИЧ инфекции всеобщая. Эпидемиологические наблюдения говорят о существовании среди населения небольшого процента лиц, невосприимчивых или, скорее, менее восприимчивых к заражению ВИЧ половым путем. В то же время имеются данные, что такие лица могут заразиться при непосредственном попадании ВИЧ в кровь (при переливании крови или при парентеральном потреблении наркотиков). Наличие отдельных случаев невосприимчивости к ВИЧ или случаев замедленного развития СПИДа, иногда связанное с определенными генетическими маркерами, представляет интерес в основном для научных исследований и пока не имеет существенного значения для организации проведения массовых профилактических мероприятий.
Не высокий уровень заразности ВИЧ, а многолетнее скрытое течение ВИЧ-инфекции явилось основной причиной того, что ВИЧ в течение 20-25 лет постепенно и часто незаметно распространился по всем континентам и странам мира. Интенсивная международная миграция различных групп населения, обусловленная быстрым развитием мирового рынка, привела к заносу ВИЧ из зон первоначального распространения (США и страны Центральной Африки) практически во все государства мира.
Пандемия продолжает усиливаться. К концу 2006 г., по оценкам Всемирной организации здравоохранения (ВОЗ) и программы ООН по СПИДу (UNAIDS), всего в мире жили с ВИЧ 39,5 миллионов человек, причем в 2006 г. заразилось 4,3 миллиона. К этому времени уже умерли от СПИДа до 30 миллионов человек, ранее зараженных ВИЧ.
Вопреки сложившимся стереотипам подавляющее число зараженных ВИЧ и умерших от СПИДа в мире не относится к "группам риска" - гомосексуалистам и наркоманам, а принадлежит к населению с обычным (гетеросексуальным) половым поведением. Уровень пораженности взрослого гетеросексуального населения (более 1%) представляет непосредственную угрозу для будущего государства. Предупредить разрастание эпидемии в условиях отсутствия специфической профилактики (вакцин) возможно только путем изменения поведения населения в сторону менее рискованного.
2. Последствия эпидемического распространения ВИЧ/СПИД
Массовое распространение ВИЧ с последующей массовой гибелью зараженных ВИЧ от СПИДа вызывает многофакторное деструктивное воздействие на социальную и экономическую жизнь общества.
a. Уменьшение численности населения и продолжительности жизни. Половой путь передачи ВИЧ обуславливает преимущественное заражение молодой части населения. Гибель, наступающая через 10 лет после заражения, вызывает возрастание общей смертности среди лиц активного возраста. Это в свою очередь ведет к уменьшению рождаемости. Таким образом, ВИЧ/СПИД становится мощным фактором, вызывающим уменьшение численности населения и средней продолжительности жизни. В наиболее пораженных СПИДом регионах Африки отмечено снижение средней ожидаемой продолжительности жизни на 15-20 лет, то есть возвращение к показателям 50-х годов прошлого века. Для стран с отрицательным приростом населения, таких как Россия, масштабная эпидемия ВИЧ-инфекции может усугубить демографические проблемы.
b. Уменьшение работающей части населения и увеличение числа иждивенцев. Болезнь и смерть части населения в наиболее работоспособном возрасте приводит к уменьшению трудовых ресурсов. Больные СПИДом теряют трудоспособность и переходят в категорию иждивенцев. Их дети, оставшиеся без кормильца, также пополняют ряды нуждающихся в материальной поддержке.
c. Снижение качества рабочей силы. Зараженные ВИЧ люди, зная о скорой смерти, теряют интерес к совершенствованию профессиональных навыков, к образованию. Проявления болезни также снижают качество их трудовой деятельности.
d. Увеличение затрат в сфере здравоохранения. Медицинское обслуживание больных СПИДом, современное комбинированное лечение, меры по противодействию эпидемии требуют привлечения дополнительных средств и перераспределения имеющихся ресурсов здравоохранения. Отток средств и кадров на лечение ВИЧ-инфекции негативно влияет на другие области здравоохранения.
e. Экономический ущерб от эпидемии обусловливается в первую очередь уменьшением рабочей силы и ухудшением качества труда, увеличением неработающей части населения, возрастанием пенсионной нагрузки на работающих, увеличением затрат в области здравоохранения.
f. Рост социальной напряженности может быть обусловлен недовольством населения плохо организованным противодействием эпидемии.
g. Геополитическое ослабление государства, пораженного эпидемией ВИЧ/СПИД, обусловлено как экономическим ущербом, так и непосредственным снижением числа потенциальных военнослужащих.
3. Развитие ситуации по ВИЧ/СПИД в России
До середины 90-х годов XX века распространение ВИЧ-инфекции на территории России носило характер очаговой заболеваемости: выявлялись отдельные цепочки передачи ВИЧ, в которых преобладали случаи передачи при гомосексуальных контактах. В то же время были отмечены случаи гетеросексуальной передачи ВИЧ, а также случаи передачи ВИЧ при переливании крови, а в конце 80-х годов - внутрибольничные вспышки, произошедшие в результате нарушений противоэпидемического режима в стационарах.
Начиная с 2001 г. число ежегодно регистрируемых новых случаев ВИЧ-инфекции стало постепенно снижаться, достигнув 35000 в 2004 г. В 2005 г. было отмечено не снижение, а небольшое увеличение числа вновь выявленных случаев. В половине регионов России большая часть новых случаев была связана с гетеросексуальной передачей ВИЧ, а не с употреблением наркотиков. Те же тенденции сохранялись и в 2006 г.
Ранняя диагностика заболеваний – залог успешного лечения. Ставшее крылатым выражение, особенно актуально для ВИЧ-инфекции. Ведь заболевание неизлечимо полностью, и только своевременная диагностика позволяет взять течение болезни под контроль и выбрать тактику лечения, чтобы жить полноценной жизнью.

Ранний срок диагностики ВИЧ – со 2 недели от предположительного заражения.
Важность клинической диагностики ВИЧ
В понимании многих людей ВИЧ-инфицированный человек выглядит болезненно, изнеможенно. Он кашляет, чихает, чешется, стонет, у него все болит… На самом деле это не так! Проблема в том, что после инфицирования ВИЧ и в последующий инкубационный период симптомы полностью отсутствуют. Затем наступает острая фаза, на протяжении которой присутствуют симптомы, напоминающие ОРВИ или грипп. Но и они вскоре проходят, и наступает, так называемый, латентный период – продолжительный промежуток времени, когда ВИЧ-инфекция себя ничем не выдает. С момента инфицирования и до стадии пред-СПИДа может пройти порядка 10 лет, в течение которых, ни сам пациент, ни его окружение, даже и не подозревают о болезни. А когда она уже на полную мощность заявляет о себе, контролировать ее очень трудно. Сложно противостоять осложнениям ВИЧ, поддерживать практически разрушенную иммунную систему человека.
Очень важно понимать, что, хотя и есть группы риска – гомосексуалисты, наркозависимые и девушки легкого поведения – в основной массе, пациенты с ВИЧ-инфекцией – это обычные люди. Они учатся, ходят на работу, посещают общественные места, знакомятся в интернете – в общем, живут как все. К сожалению, но от ВИЧ никто не застрахован. Незащищенный половой контакт в порыве страсти, заветное тату без соблюдения стерильности, маникюр за полцены у начинающего мастера, уличная драка – все эти и множество других житейских ситуаций могут обернуться инфицированием ВИЧ.
Благоприятные сроки для диагностики ВИЧ
Факт возможного инфицирования и плохое самочувствие без видимых причин – два веских основания для обращения к специалистам. Но отрицательный результат тестирования на антитела не всегда означает, что человек не инфицирован, так как существует период “серонегативного окна” (время между заражением и появлением антител), который составляет около трех месяцев. Поэтому лучше повторить их спустя 3 месяца с момента возможного инфицирования. Если же ответ опять будет отрицательным, но ваша тревога не проходит, и вы уверены в заражении ВИЧ, тогда лабораторную диагностику необходимо повторить спустя 6 месяцев после факта заражения.
Что касается плохого самочувствия, то поводом провериться на ВИЧ может быть сочетание следующих симптомов:
- увеличение лимфатических узлов на шее, в паху, в области подмышек;
- лихорадка;
- мышечные или головные боли;
- молочница и грибковые поражения, в том числе кандидоз полости рта;
- воспаление слизистой носа, рта или глотки;
- ночная потливость;
- ломота в суставах;
- длительная диарея;
- тошнота, рвота;
- резкое снижение массы тела;
- высыпания на коже.
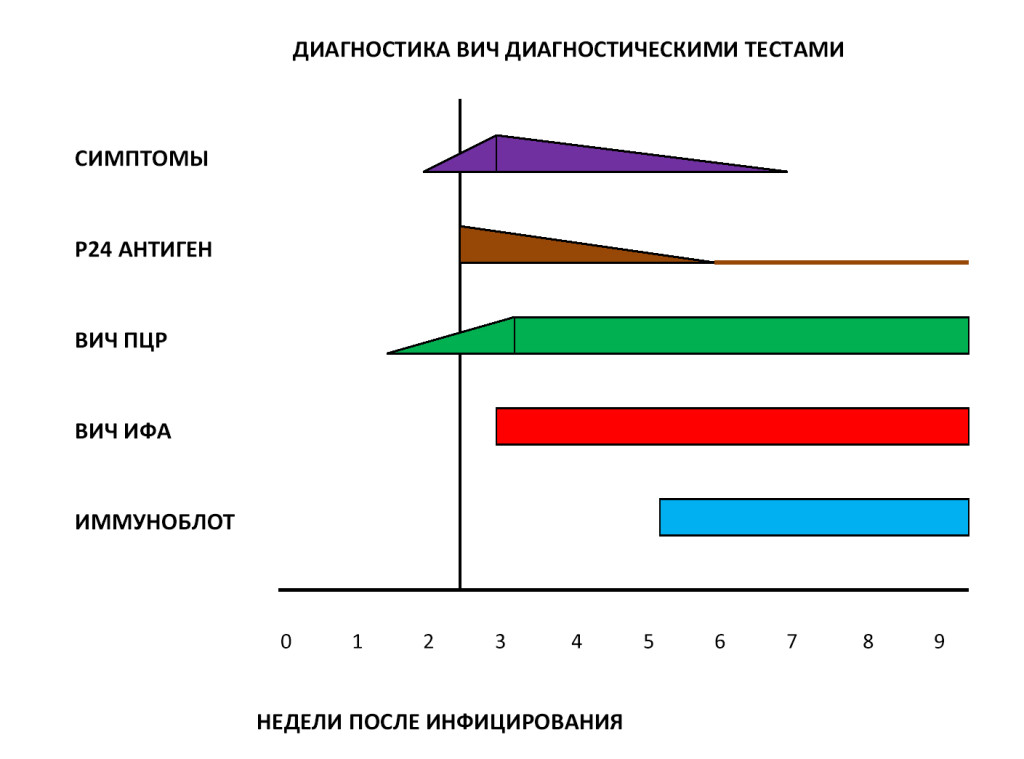
Современные методы диагностики ВИЧ
В настоящее время в диагностике ВИЧ используется двухуровневый подход – косвенные и прямые тесты. Косвенные тесты позволяют обнаружить в крови пациента специфические антитела к ВИЧ, а прямые тесты помогают выявить собственно сам ВИЧ и определить степень вирусной нагрузки на организм. В России стандартная диагностика ВИЧ включает следующие методы лабораторных исследований:
- ИФА (иммуноферментный анализ).
- Иммуноблот (иммунный блоттинг).
Также могут быть применены следующие методики:
- Экспресс-тест ИХА (иммунохроматография).
- ПЦР (полимеразная цепная реакция).
Диагностические принципы лабораторных исследований и степень их достоверности приведены в нижеследующей таблице.

К сожалению, от вируса иммунодефицита человека прививки еще не существует, но средства профилактики здесь тоже есть - использование презервативов, превентивная антиретровирусная терапия в случае беременности ВИЧ-положительной матери, чтобы не допустить заражения ребенка, и так далее. Тем не менее, этого мало, когда мы говорим о такой серьезнейшей эпидемии как ВИЧ/СПИД. Намного более надежной гарантией от заражения здесь является нерискованное, ответственное поведение, чего, в силу возрастных психологических особенностей, зачастую так не хватает подросткам. Ведь важно не наличие средств защиты, презервативов или лекарств. Важно желание защитить себя и не относиться к своему здоровью наплевательски, ведь защиты или лекарства от плохой компании, наркотиков и случайных половых связей еще не придумали, и здоровье каждого подростка находится в его руках и зависит от тех решений, которые подросток для себя принимает. Именно поэтому подростки находятся в основной группе риска эпидемии ВИЧ/СПИДа, и именно поэтому они должны стать и основной целевой группой для информационных и образовательных программ, направленных на повышение осведомленности и ответственности.
Вирус передается только через определенные жидкости человеческого организма, в наибольших количествах он содержится в крови, сперме, вагинальном секрете и грудном молоке инфицированного человека, при контакте с ними и происходит инфицирование.
Таким образом, основными путями передачи ВИЧ являются:
Людям, заботящимся о своем здоровье, следует помнить, что ВИЧ - очень живучий вирус. Он сохраняет свою активность в замороженных клетках крови и сперме многие годы. А в засохшей крови, например, в шприце, которым делал себе инъекцию зараженный наркоман, может жить несколько недель. Вирусы гепатита живут еще дольше. Поэтому нужно держаться подальше от крови, где бы она ни обнаруживалась, и, по возможности, сразу же обрабатывать залитые ею предметы дезактивирующими и дезинфицирующими растворами.
Время от времени у каждого из нас возникает необходимость сдать кровь на анализ. Не опасно ли это? В настоящее время разработаны и в ряде лабораторий уже используются новые системы для забора крови. Это стерильные одноразовые игла и пробирка - вакутайнер. Особенности конструкции не позволяют использовать его второй раз. Поэтому риск получить заражение от другого человека из-за плохо вымытой пробирки или иглы полностью исключен. Современные клиники имеют свои диагностические лаборатории и используют такие технологии, которые позволяют избежать риска при сдаче и переливании донорской крови.
ВИЧ - вирус очень опасный, но совсем не жизнеспособный вне жидкостей человеческого организма. Поэтому в обычных бытовых условиях заразиться ВИЧ-инфекцией просто невозможно.
ВИЧ не передается:
- при кашле и чихании;
- через укусы насекомых и животных;
- через вещи и предметы (игрушки, книги, канцелярские и офисные принадлежности, одежду и т.п.);
- при плавании в бассейнах и естественных водоемах;
- при пользовании общим туалетом;
- при пользовании посудой (и дома, и в местах общественного питания);
- при медицинских осмотрах;
- через рукопожатия;
- через объятия и поцелуи.
Поэтому, применяя меры предосторожности, не впадайте в крайности и не поддавайтесь спидофобии, боязни заражения ВИЧ. Не лишайте себя полноценного дружеского общения с приятными Вам людьми, даже если они являются носителями ВИЧ-инфекции.
Но и терять бдительность ни в коем случае не стоит. Потому что эпидемия ВИЧ/СПИДа продолжает распространяться по планете. Потому что пока нет вакцины и излечивающих лекарств от ВИЧ-инфекции. Потому что реальные факты доказывают: главное средство борьбы с этой болезнью - профилактика, и в тех странах, где осознали этот факт на государственном уровне, эпидемия пошла на спад. ВИЧ/СПИД - заболевание социально-опасное и социально-мотивированное, это болезнь поведения. В борьбе с ней недостаточно усилий одних только медиков. Наше здоровье и наше будущее зависят, прежде всего, от нас самих.
Читайте также:

