Отравление и падение сахара в крови
Обновлено: 06.05.2024
Пищевое отравление, или по-научному пищевая токсикоинфекция, - состояние, знакомое всем без исключения. Если в продукте поселились патогенные микробы или накопились продукты их жизнедеятельности - токсины, то употребление в пищу такой еды с большой вероятностью закончится пищевым отравлением.
- Мойте руки с мылом, когда приходите домой и каждый раз после посещения туалета.
- Тщательно мойте все овощи и фрукты; мандарины, бананы и апельсины - не исключение.
- Используйте отдельные разделочные доски для сырого мяса, рыбы и для всего остального.
- Обрабатывайте мясо термически до полной готовности.
- Храните приготовленную еду и молочные продукты в холодильнике.
- Следите за сроком годности вашей пищи.
Соблюдение этих особенно важно в летнее время, когда по понятным причинам традиционно выше риск токсикоинфекциии.
При сахарном диабете риск пищевого отравления может быть выше по ряду причин. Во-первых, из-за сниженной активности иммунной системы (особенно при высоких сахарах). Во-вторых, при диабетическом гастропарезе (довольно распространенное осложнение СД) пища в желудке и кишечнике находится дольше обычного, поэтому у микробов имеется больше времени для проникновения в организм. В-третьих, при наличии диабетической нефропатии токсины медленнее удаляются через почки.
Симптомы пищевого отравления известны всем: тошнота, рвота, частый жидкий стул, боль в животе, озноб, слабость.
ВАЖНО! Симптомы пищевого отравления очень похожи на проявления диабетической интоксикации на фоне гипергликемии с развитием кетоацидоза. Само пищевое отравление также может стать причиной кетоацидоза: в ответ на болезнь повышается уровень гормонов стресса, обладающих обратным инсулину действием. В результате уровень глюкозы крови растет, чувствительность к инсулину снижается и инсулина не хватает.
Вдобавок при пищевом отравлении съесть что-то бывает трудно, соотвественно, инъекции короткого инсулина должны пропускаться. Но клетки не могут использовать глюкозу без инсулина и переключаются на получение энергии из жировых запасов с образованием кетонов в качестве побочного продукта. Если вы ввели инсулин, но не смогли поесть или же имела место рвота, существует серьезный риск гипогликемии.
Поэтому при пищевом отравлении человек с диабетом должен:
- пить побольше жидкости - как минимум 3 литра несладких напитков или бульона;
- держать под рукой средства купирования гипогликемии - вот тут сладкий сок будет кстати;
- часто измерять уровень глюкозы крови - каждые 2-4 часа или чаще, если в этом есть необходимость;
- определить уровень кетонов в моче - это возможно сделать в домашних условиях с помощью специальных тест-полосок, которые продаются в аптеках;
Если уровень кетонов в моче или крови повышен, а глюкоза крови более 15-20 ммоль/л, то необходимо:
- ввести инсулин короткого действия из расчета 0,1 ЕД инсулина на 1 кг веса;
- измерять сахар крови через каждые 1-2 часа. Если он не снизился через 3 часа, ввести еще 0,1 ЕД/кг короткого инсулина (не следует вводить его чаще, чтобы избежать отсроченной гипогликемии);
- повторите анализ на кетоны через 1 час после повторной инъекции инсулина.
Если несмотря на принятые меры уровень глюкозы крови остается высоким, а кетоны в моче не снижаются или ваше самочувствие ухудшается, срочно обратитесь к врачу!
При пищевом отравлении придерживайтесь щадящей диеты:
- ешьте часто и маленькими порциями;
- ешьте пищу, которая легче переваривается: сухари из белого хлеба, каши и макароны без добавления масла, картофель, жидкие бульоны. Учтите, что большинство этих продуктов содержит много углеводов - не забывайте считать углеводы даже в непростые дни болезни;
- постепенно вводите в меню нежирную рыбу и постное мясо.
Прислушивайтесь к своим ощущениям: возможно, через несколько дней вы уже будете готовы есть привычную еду.
Диарея при диабете легко устраняется отваром шиповника. 2 ст. ложки ягод заливают стаканом кипятка, настаивают от 30 минут до 5-6 часов. Принимают по 50 мл дважды в день. Плоды шиповника обладают мощным желчегонным, вяжущим и противовоспалительным эффектом. Также они положительно сказываются на функционировании органов пищеварительного тракта и нервной системе, что немаловажно при сахарном диабете.
Пищевое отравление или, по-научному, пищевая токсикоинфекция - состояние, знакомое всем без исключения. Если в продукте поселились зловредные микробы или накопились продукты их жизнедеятельности - токсины, то употребление в пищу такой еды с большой вероятностью закончится пищевым отравлением.
- Мойте руки с мылом, когда приходите домой и каждый раз после посещения уборной;
- Тщательно мойте все овощи и фрукты - мандарины, бананы и апельсины не исключение. А вот мыть сырое мясо, напротив, не рекомендуют - с потоком воды бактерии могут глубже проникнуть в продукт;
- Используйте отдельные разделочные доски для сырого мяса и для всего остального;
- Обрабатывайте мясо термически;
- Храните приготовленную еду и молочные продукты в холодильнике;
- Следите за сроком годности вашей пищи.
При сахарном диабете риск пищевого отравления может быть выше и вот почему:
- Сниженная активность иммунной системы (особенно при высоких сахарах);
- Длительное нахождение еды в желудке и кишечнике в случае гастропареза, в результате, у микробов появляется больше времени для проникновения в организм;
- Медленное удаление токсинов почками в случае тяжелой нефропатии.
Симптомы пищевого отравления известны всем:
- Тошнота
- Рвота
- Частый жидкий стул
- Боль в животе
- Озноб
- Слабость

Обратите внимание: диабетический кетоацидоз
Поэтому в случае болезни человек с сахарным диабетом должен:
- Пить побольше жидкости - как минимум, 3 литра несладких напитков или бульона;
- Держать под рукой средства купирования гипогликемии - вот тут сладкий сок будет кстати;
- Чаще измерять уровень глюкозы крови - каждые 2-4 часа или чаще, если в этом есть необходимость;
- Определить уровень кетонов в моче - это возможно сделать в домашних условиях с помощью специальных тест-полосок, которые продаются в аптеках;
- Если уровень кетонов в моче или крови повышен, а глюкоза крови более 15-20 ммоль/л, то необходимо:
- Ввести инсулин короткого действия из расчета 0,1 ЕД инсулина на 1 кг веса
- Измерить сахар крови через 1-2 часа
- Если уровень сахара не снизился через 3 часа, ввести еще 0,1 ЕД/кг инсулина (не следует вводить инсулин короткого действия чаще, чтобы избежать отсроченной гипогликемии)
- Повторите анализ на кетоны через 1 час после повторной инъекции инсулина
![Пищевое отравление: что нужно знать человеку с диабетом? Диабет, сахарный диабет, СД1 типа, СД 2 типа, Правило 15.]()
Если несмотря на предпринятые меры уровень глюкозы крови остается высоким, а кетоны в моче не снижаются или ваше самочувствие ухудшается - срочно обратитесь к врачу!
- Ешьте часто и маленькими порциями;
- Ешьте пищу, которая легче переваривается: сухари из белого хлеба, каши и макароны без добавления масла, картофель, жидкие бульоны. Обратите внимание, большинство этих продуктов содержит много углеводов, не забывайте считать углеводы даже в непростые дни болезни;
- Постепенно вводите в меню нежирную рыбу и мясо
- Прислушивайтесь к своим ощущениям, возможно, вы уже готовы есть привычную еду?
Не волнуйтесь и не ругайте себя, даже если ваши сахара не идеальны: вы болеете, и это временно. Главное - быть внимательным к себе и своим ощущениям, почаще измерять сахара и постараться набраться сил!
Гипогликемия — понижение сахара в крови. Симптомы развиваются постепенно, в течение 20-60 минут. Встречается преимущественно у лиц, страдающих сахарным диабетом I типа (инсулинозависимый) при нарушении правил заместительной терапии. Иногда возникает у беременных женщин или новорожденных детей. Минимальным приемлемым показателем глюкозы крови считается 3,3 ммоль/л. При декомпенсированном СД симптомы падения сахара в крови у человека возникают уже при 4,5 ммоль/л. В самых тяжелых случаях явления гипогликемии могут отмечаться при 6-7 ммоль/л.
![snijenie sahara]()
Клинические признаки понижения уровня глюкозы
Падение сахара в крови, независимо от причин, имеет симптомы:
снижение интеллектуальных способностей;
туман, мушки перед глазами;
резкое, неудержимое чувство голода.
При осмотре пациента обнаруживается потливость, скачок артериального давления, тахикардия, бледность кожи. При возникновении гипогликемической комы — нарушение дыхания, сознания, сердечного ритма.
Причины снижения сахара в крови
![insulin]()
К числу других возможных причин резкого падения сахара в крови у пациентов с СД относится:
- Введение чрезмерной дозы инсулина. Происходит при неверном подборе дозировок врачом или ошибках при наборе препарата в шприц. Встречается преимущественно у людей, недавно начавших курс заместительной терапии. Тяжесть патологии напрямую зависит от того, на сколько была превышена необходимая доза лекарства.
- Повышенная физическая активность. Во время выполнения физической работы организм тратить энергию, которая восполняется за счет расщепления углеводов. Если была введена доза инсулина, после чего человек начал заниматься спортом или работать, может развиться гипогликемия легкой или средней степени.
- Прием алкоголя. Регулярное потребление спиртных напитков приводит к нарушению обмена углеводов в печени. Орган оказывается неспособен синтезировать глюкозу из протеинов и осуществлять поддержание ее необходимого уровня во внутренней среде. Это одна из частых причин низкого сахара в крови у мужчин.
Гипогликемия у новорожденных
![snijenie sahara u rebenka]()
Причины снижения сахара в крови у детей начального периода жизни:
синдром новорожденного от матери, страдающей классическим или гестационным диабетом;
ятрогенная неонатальная гипогликемия;
другие преходящие и неуточненные нарушения углеводного обмена.
Подобные нарушения обусловлены особенностями выработки и потребления сахаров организмом ребенка. Потребление глюкозы в раннем постнатальном периоде составляет около 7 г/кг веса в сутки. Недостаточное ее поступление провоцирует активизацию процессов гликогенолиза и глюкогеногенеза, что в дальнейшем может иметь непредсказуемые последствия.
Гипогликемия у здорового человека
Порой сахар в крови падает у беременных. Это обусловлено гормональной перестройкой организма, при которой возникает гиперпродукция инсулина поджелудочной железой. Кроме того, причиной низкого сахара в крови у женщины может быть недостаточность питания. Плод потребляет достаточно большое количество глюкозы. Если расход не компенсируется за счет пищи, концентрация сахаров во внутренней среде снижается.
У людей без сахарного диабета причиной гипогликемии становится инсулинома — гормонопродуцирующая опухоль поджелудочной железы. При этом концентрация инсулина в организме увеличивается, содержание сахаров снижается. Иногда падение уровня глюкозы возникает при экстремальном голодании, когда организм оказывается неспособен компенсировать недостаток углеводов за счет внутренних резервов.
![Алкогольная гипоклемия - клиника ЛОРДМЕД]()
Употребление большого количества спиртного на голодный желудок или сразу после физических нагрузок может вызвать тяжелые последствия. Гипогликемия при алкогольной интоксикации — резкое снижение уровня сахара ниже пороговых значений: до 2,8 ммоль/л при наличии клинических проявлений или до 2,2 ммоль/л, независимо от их наличия. Клетки органов забирают моносахарид из кровяного русла и используют для своих энергетических нужд, поэтому настолько сильное снижение грозит серьезными проблемами в работе всех органов, а при отсутствии быстрой помощи угрожает жизни.
Причины алкогольной гипогликемии
![Глюкоза- клиника ЛОРДМЕД]()
Глюкоза — это необходимый энергетический субстрат для всего тела, особенно — для головного мозга. Обычно поступление происходит экзогенным путем (через еду). В течение 2-3 часов после приема пищи ее уровень повышается: органы с помощью рецепторов узнают об этом и берут для работы. Когда уровень в кровотоке достигает минимально допустимого значения, начинается эндогенный путь выработки — распад гликогена на моносахариды и синтез из жирных и аминокислот (75% всего моносахарида, синтезируемого в организме). Из-за блокировки оставшихся 25% и возникает тяжелое состояние после неумеренного употребления алкоголя.
Этиловый спирт, содержащийся в горячительных напитках, усиливает растворимость жиров, повышая степень проникновения в клеточные мембраны. Из-за расширенных пор мембран моносахарид легко покидает кровь, понижая концентрацию. Возникающее чувство голода человек подавляет обильной едой, но, необеспеченные энергией, спиртовые калории изменяют реакцию гормона роста, нарушая скорость усвоения жиров. Поэтому чаще всего от алкогольной гипогликемии страдают алкоголики с недостаточностью питания, но иногда даже здоровые люди, принявшие алкоголь на голодный желудок, могут впасть в алкогольную кому.
Этанолсодержащие напитки вредны для всех органов, и наиболее губительны — для печени и сердечно-сосудистой системы, могут вызвать серьезные проблемы с уровнем сахара в крови. Это распространенная проблема среди населения из-за частого и бесконтрольного потребления спиртного, и тот самый вид патологии, который можно предупредить самостоятельно.
Классификация гипогликемической опасности основывается на возможности пациентом самому остановить патологические процессы. При легкой форме больной сам может помочь себе и восстановить утраченную работоспособность углеводной пищей, при тяжелой форме это сделать невозможно.
Почему алкоголь вызывает гипогликемию? Причина в нарушении работы ферментов печени. Преобразование этанола в ацетальдегид (а это один из этапов его расщепления), происходит с помощью специального фермента и нуклеотида НАД, который нужен и для образования моносахарида из различных неуглеводных соединений. Запасы гликогена истощаются, а возможности производить энергию у организма — нет. Ночью, пока человек спит и не принимает пищу, единственный источник глюкозы — ее синтез в печени. Образуется безвыходная ситуация и, если весь вечер человек весело проводил время с выпивкой, наутро встает разбитым. Кроме похмелья, сопровождающегося головной болью и тошнотой, он испытывает неврологические нарушения из-за понижения концентрации глюкозы. Обычно это возникает при потреблении или значительных доз спиртного, или принятия его на голодный желудок.
![Зависимость от инсулина- клиника ЛОРДМЕД]()
Для инсулинозависимых спиртосодержащие продукты — источник повышенной опасности, так как, усиливая действие инсулина и сахароснижающих препаратов, препятствует выработке глюкозы в печени.
Особенно опасно, когда крепкие напитки выпивают по ошибке дети, спутавшие бокал воды или сока со спиртным: они могут даже впасть в кому.Смертность от таких ошибок достигает 30%, поэтому очень важно при застолье следить за маленькими детьми. Для сравнения, у взрослых это может закончиться летальностью в 10% случаев, но это тоже очень высокий процент.
Симптомы
Состояние, вызванное приемом спиртных напитков, не считается заболеванием, это болезненный синдром, сигнал, который подает организм при расстройствах работы многих органов, в том числе — центральной нервной системы. Негативное действие этанола нарушает обмен веществ, заставляет работать печень в режиме аврала, разрушительно влияет на все органы. Пострадавшему, у которого случилось падение сахара вдали от медицинских учреждений, нужна быстрая помощь, поэтому важно знать признаки острого недостатка важного моносахарида. Для подтверждения диагноза проводится биохимия крови в лабораторных условиях.
Гипогликемия после алкоголя имеет две физиологические причины:
- активация симпатоадреналовой системы в попытке поднять уровень сахара;
- дефицит моносахаридов в мозговых клетках, следовательно, нехватка энергии, что практически равно кислородному голоданию.
Наблюдается обильное потоотделение, бледность кожных покровов, покалывание пальцев рук и ног, учащенное сердцебиение, мышечные тремор и слабость — все это подтверждает возбуждение симпатоадреналовой системы.
Отделы ЦНС поражаются в определенной последовательности, что объясняет выраженность различных симптомов. В первую очередь, страдает кора, как сама уязвимая структура, далее — подкорковые структуры, мозжечок и продолговатый мозг. В нем находятся дыхательный и сердечно-сосудистые центры, поэтому нарушение его функции заканчивается смертельным исходом.
Можно выделить определенную классификацию поражения центральной нервной системы по стадиям:
![Аритмия - клиника ЛОРДМЕД]()
Если в такой ситуации ничего не предпринимать, все может закончиться плачевно. Продолжительная гипогликемия может привести к перераспределению жидкости в организме и вызвать отек головного мозга. Это очень опасно, ведь не всегда повышенная задержка жидкости тканями обратима, высока вероятность летального исхода. Частые периоды глюкозного голодания приводят к изменению личности и интеллекта. Это еще один из факторов развития алкогольной энцефалопатии. Такие симптомы очень похожи на различные неврологические проблемы, и их легко перепутать, но есть отличие — положительное влияние сладкой пищи.
При содержании сахара ниже 2,2 ммоль/л возникает гипогликемическая кома, которая может сопровождаться потерей сознания и отсутствием рефлексов. При этом ослабляется мышечный тонус, управляющий активностью языка, поэтому больной ощущает трудности с глотанием, кашлем: ему сложно откашливать слюну и рвоту, которые могут попасть в трахею. В тяжелых случаях угнетается дыхание, снижается вентиляция легких.
Важно! Кома после принятия алкоголя может наступить не только у сильно пьющих людей: нередко смертельному риску подвергаются люди, которые попробовали спиртное впервые.
Что делать в домашних условиях?
Экстренные мероприятия в домашних условиях:
- съесть 4 кубика или 4 чайных ложки рафинада;
- 1-2 столовых ложек меда или варенья;
- выпить стакан сладкого сока, газированного напитка с сахаром.
Если простые способы не помогают, и плохое самочувствие остается, то единственно правильным решением будет вызов скорой медицинской помощи.
Стационарное лечение при коме
При поступлении в стационар врач введет пациенту внутривенно 40-100 мл 40% раствора глюкозы. Если это не помогает, то введение повторяют. Больной находится под пристальным наблюдением врачей, поэтому любые реакции организма будут вовремя замечены, и пациент легче выберется из опасной ситуации.
Мнение эксперта! Для развития комы достаточно 420 г водки. Однако, это усредненное значение, которое может сильно отличаться для каждого конкретного человека. Опасная доза зависит от возраста и пола, здоровья и индивидуальных особенностей, например, плохой восприимчивости и непереносимости алкоголя.
При превышении концентрации этанола в крови свыше 5 г/л наиболее вероятен риск летального исхода.
Что такое сахарный диабет 2 типа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьяна Александра Георгиевича, диабетолога со стажем в 31 год.
Над статьей доктора Хитарьяна Александра Георгиевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
![Хитарьян Александр Георгиевич, флеболог, проктолог, бариатрический хирург, онколог, хирург, малоинвазивный хирург, лазерный хирург, абдоминальный хирург, диабетолог, диетолог, онколог-проктолог, сосудистый хирург, хирург-эндокринолог - Ростов-на-Дону]()
Определение болезни. Причины заболевания
Эпидемия сахарного диабета (СД) длится уже достаточно долго. [9] По данным Всемирной организации здравоохранения (ВОЗ) в 1980 году на планете было около 150 миллионов человек, страдающих от СД, а в 2014 году — около 421 миллионов. К сожалению, тенденция к регрессу заболеваемости за последние десятилетия не наблюдается, и уже сегодня можно смело заявить, что СД является одним из распространённых и тяжёлых болезней.
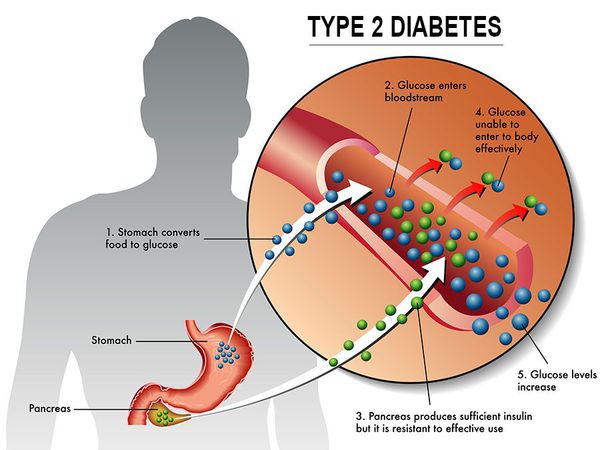
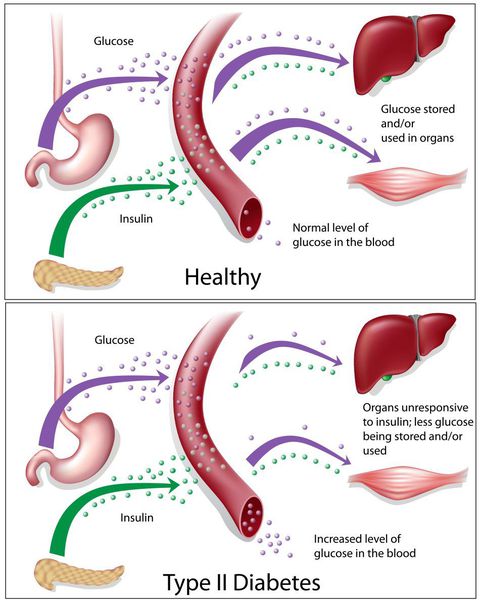
Сахарный диабет II типа (Type 2 diabetes) — хроническое неинфекционное, эндокринное заболевание, которое проявляется глубокими нарушениями липидного, белкового и углеводного обменов, связанного с абсолютным или же относительным дефицитом гормона, производимого поджелудочной железой.
У пациентов с СД II типа поджелудочная железа продуцирует достаточное количество инсулина — гормона, регулирующего углеводный обмен в организме. Однако из-за нарушения метаболических реакций в ответ на действие инсулина возникает дефицит этого гормона.
![Нарушение липидного, белкового и углеводного обменов при диабете 2 типа]()
Инсулиннозависимый СД II типа имеет полигенную природу, а также является наследственным заболеванием.
Причиной возникновения данной патологии является совокупность определённых генов, а её развитие и симптоматика определяется сопутствующими факторами риска, такими как ожирение, несбалансированное питание, низкая физическая активность, постоянные стрессовые ситуации, возраст от 40 лет, бессонница. [1] [10]
Нарастающая пандемия ожирения и СД II типа тесно связаны и представляют основные глобальные угрозы здоровью в обществе. [3] Именно эти патологии являются причинами появления хронических заболеваний: ишемической болезни сердца, гипертонии, атеросклероза и гиперлипидемии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сахарного диабета 2 типа
Чаще всего симптоматика при СД II типа выражена слабо, поэтому данное заболевание можно обнаружить благодаря результатам лабораторных исследований. Поэтому людям, относящимся к группе риска (наличие ожирения, высокого давления, различных метаболических синдромов, возраст от 40 лет), следует проходить плановое обследование для исключения или своевременного выявления болезни.
К основным симптомам СД II типа следует отнести:
- перманентную и немотивированную слабость, сонливость;
- постоянную жажду и сухость во рту;
- полиурию — учащённое мочеиспускание;
- усиленный аппетит (в период декомпенсации (прогрессирования и ухудшения) болезни аппетит резко снижается);
- кожный зуд (у женщин часто возникает в области промежности);
- медленно заживающие раны;
- затуманенное зрение;
- онемение конечностей.
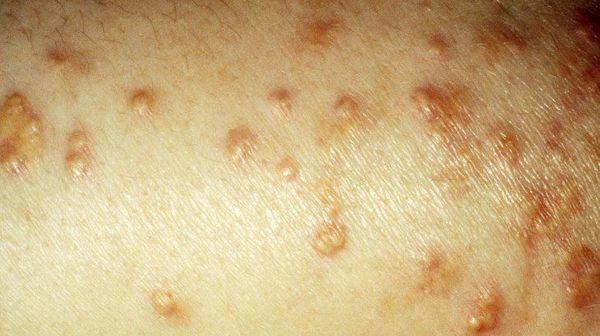
Период декомпенсации заболевания проявляется сухостью кожи, снижением упругости и эластичности, грибковыми поражениями. В связи с аномально повышенным уровнем липидов возникает ксантоматоз кожи (доброкачественные новообразования).
![Ксантоматоз кожи]()
У больных СД II типа ногти подвержены ломкости, потере цвета или же появлению желтизны, а 0,1 – 0,3% пациентов страдают липоидным некробиозом кожи (отложения жиров в разрушенных участках коллагенового слоя).
Помимо симптомов самого СД II типа дают о себе знать также симптомы поздних осложнений заболевания: язвы на ногах, снижение зрения, инфаркты, инсульты, поражения сосудов ног и другие патологии.
Патогенез сахарного диабета 2 типа
Основная причина возникновения СД II типа — это инсулинорезистентность (утрата реакции клеток на инсулин), обусловленная рядом факторов внешней среды и генетическими факторами, протекающая на фоне дисфункции β-клеток. Согласно исследовательским данным, при инсулинорезистентности снижается плотность инсулиновых рецепторов в тканях и происходит транслокация (хромосомная мутация) ГЛЮТ-4 (GLUT4).
Повышенный уровень инсулина в крови (гиперинсулинемия) приводит к уменьшению количества рецепторов на клетках-мишенях. Со временем β -клетки перестают реагировать на повышающийся уровень глюкозы. В итоге образуется относительный дефицит инсулина, при котором нарушается толерантность к углеводам.
Дефицит инсулина приводит к снижению утилизации глюкозы (сахара) в тканях, усилению процессов расщипления гликогена до глюкозы и образования сахара из неуглеводных компонентов в печени, тем самым повышая продукцию глюкозы и усугубляя гимергликемию — симптом, характеризующийся повышенным содержанием сахара в крови.
![Нормальный и увеличенный уровень глюкозы в крови]()
Окончания периферических двигательных нервов выделяют кальцитонин-подобный пептид. Он способствует подавлению секреции инсулина путём активизации АТФ-зависимых калиевых каналов (K+) в мембранах β-клеток, а также подавлению поглощения глюкозы скелетными мышцами.
Избыточный уровень лептина — главного регулятора энергетического обмена — способствует подавлению секреции инсулина, приводя к возникновению инсулинорезистентности скелетных мышц к жировой ткани.
Таким образом инсулинорезистентность включается в себя различные метаболические изменения: нарушение толерантности к углеводам, ожирение, артериальная гипертензия, дислипопротеидемия и атеросклероз. Главную роль в патогенезе этих нарушений играет гиперинсулинемия, как компенсаторное следствие инсулинорезистентности. [6]
Классификация и стадии развития сахарного диабета 2 типа
В настоящее время российские диабетологи классифицируют СД по степени тяжести, а также по состоянию углеводного обмена. Однако Международная Федерация диабета (МФД) довольно часто вносит изменения в цели лечения диабета и классификации его осложнений. По этой причине российские диабетологи вынуждены, постоянно изменять принятые в России классификации СД II типа по тяжести и степени декомпенсации заболевания.
Существуют три степени тяжести заболевания:
- I степень — наблюдаются симптомы осложнений, дисфункция некоторых внутренних органов и систем. Улучшение состояния достигается путём соблюдения диеты, назначается применение препаратов и инъекций.
- II степень — достаточно быстро появляются осложнения органа зрения, происходит активное выделение глюкозы с мочой, появляются проблемы с конечностями. Медикаментозная терапия и диеты не дают эффективных результатов.
- III степень - происходит выведение глюкозы и белка с мочой, развивается почечная недостаточность. В этой степени патология не поддаётся лечению.
По состоянию углеводного обмена выделяют следующие стадии СД II типа:
- компенсированная — нормальный уровень сахара в крови, достигнутый с помощью лечения, и отсутствие сахара в моче;
- субкомпенсированая — уровень глюкозы в крови (до 13,9 ммоль/л) и в моче (до 50 г/л) умеренный, при этом ацетон в урине отсутствует;
- декомпенсированная — все показатели, характерные для субкомпенсации, значительно повышены, в моче обнаруживается ацетон.
Осложнения сахарного диабета 2 типа
К острым осложнениям СД II типа относятся:
- Кетоацидотическая кома — опасное состояние, при котором происходит тотальная интоксикация организма кетоновыми телами, а также развивается метаболический ацидоз (увеличение кислотности), острая печёночная, почечная и сердечно-сосудистая недостаточность.
- Гипогликемическая кома — состояние угнетения сознания, развивающееся при резком уменьшении содержания глюкозы в крови ниже критической отметки.
- Гиперосмолярная кома — данное осложнение развивается в течение нескольких дней, в результате которого нарушается метаболизм, клетки обезвоживаются, резко увеличивается уровень глюкозы в крови.
Поздними осложнениями СД II типа являются:
- диабетическая нефропатия (патология почек);
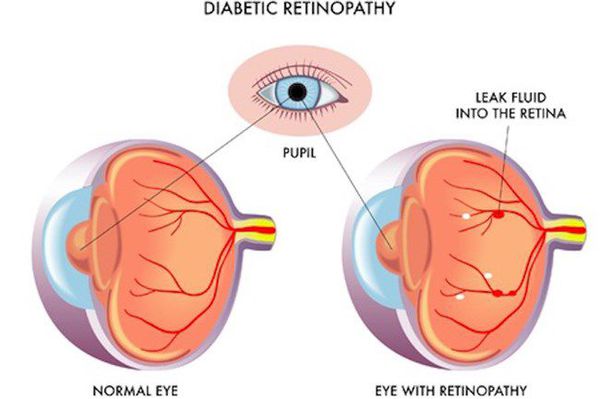
- ретинопатия (поражение сетчатки глаза, способное привести к слепоте);
![Диабетическая ретинопатия]()
- полинейропатия (поражение периферических нервов, при котором конечности теряют чувствительность);
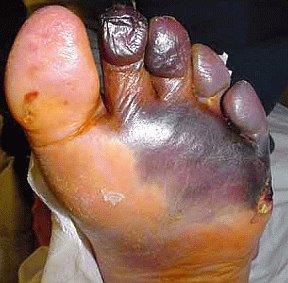
- синдром диабетической стопы (образование на нижних конечностях открытых язв, гнойных нарывов, некротических (отмирающих) тканей).
![Синдром диабетической стопы]()
Диагностика сахарного диабета 2 типа
Для того чтобы диагностировать СД II типа необходимо оценить симптомы болезни и провести следующие исследования:
Лечение сахарного диабета 2 типа
Лечение СД II типа предполагает решение основных задач:
- компенсировать недостаток инсулина;
- скорректировать гормонально-метаболические нарушения;
- осуществление терапии и профилактики осложнений.
Для их решения применяется следующие методы лечения:
- диетотерапия;
- физические нагрузки;
- применение сахароснижающих препаратов;
- инсулинотерапия;
- хирургическое вмешательство.
Диетотерапия
Диета при СД II типа, как и обычная диета, предполагает оптимальное соотношение основных веществ, содержащихся в продуктах: белки должны составлять 16% суточного рациона, жиры — 24%, а углеводы — 60%. Отличие диеты при диабете II типа заключается в характере потребляемых углеводов: рафинированные сахара заменяются медленно усваиваемыми углеводами. Так как данное заболевание возникает у полных людей, потеря веса является важнейшим условием, нормализующим содержание глюкозы в крови. В связи с этим рекомендована калорийность диеты, при которой пациент еженедельно будет терять 500 г массы тела до момента достижения идеального веса. Однако при этом еженедельное уменьшение веса не должно превышать 2 кг, в противном случае это приведёт к избыточной потере мышечной, а не жировой ткани. Количество калорий, необходимое для суточного рациона пациентов с СД II типа, рассчитывается следующим образом: женщинам нужно умножить идеальный вес на 20 ккал, а мужчинам — на 25 ккал.
При соблюдении диеты необходимо принимать витамины, так как во время диетотерапии происходит избыточное выведение их с мочой. Нехватку витаминов в организме можно компенсировать при помощи рационального употребления полезных продуктов, таких как свежая зелень, овощи, фрукты и ягоды. В зимние и весенние периоды возможен приём витаминов в дрожжевой форме.
Физическая нагрузка
Верно подобранная система физических упражнений, с учётом течения заболевания, возраста и присутствующих осложнений, способствует значительному улучшению состояния больного СД. Эта методика лечения хороша тем, что необходимость применения инсулита практически отпадает, так как во время физических нагрузок глюкоза и липиды сгорают без его участия.
Лечение сахароснижающими препаратами
На сегодняшний день используют производные сахароснижающих препаратов:
- сульфонилмочевины (толбутамид, глибенкламид);
- бигуаниды, снижающие глюконеогенез в печени и повышающие чувствительность мышц и печени к инсулину (метформин);
- тиазолидиндионы (глитазоны), схожие по свойствам с бигуанидами (пиоглитазон, росиглитазон);
- ингибиторы альфа-глюкозидаз, снижающие темпы всасывания глюкозы в желудочно-кишечном тракте (акарбоза);
- агонисты рецепторов глюкагоноподобного пептида-1, стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, аппетит и массу тела, замедляющие эвакуацию пищевого комка из желудка (эксенатид, лираглутид);
- ингибиторы депептидил-пептидазы-4, также стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, не влияющие на скорость эвакуации пищи из желудка и оказывающие нейтральное действие на массу тела (ситаглиптин, вилдаглиптин);
- ингибиторы натрий-глюкозного котранспортера 2 типа (глифлозины), снижающие реабсорбцию (поглощение) глюкозы в почках, а также массу тела (дапаглифлозин,эмпаглифлозин).
Инсулинотерапия
В зависимости от тяжести болезни и возникающих осложнений врач назначает приём инсулина. Данный метод лечения показан примерно в 15-20% случаев. Показаниями к применению инсулинотерапии являются:
- быстрая потеря веса без видимой на то причины;
- возникновение осложнений;
- недостаточная эффективность других сахароснижающих препаратов.
Хирургическое лечение
Несмотря на множество гипогликемических препаратов, остаётся не решённым вопрос об их правильной дозировке, а также о приверженности пациентов к выбранному методу терапии. Это, в свою очередь, создаёт трудности при достижении длительной ремиссии СД II типа. Поэтому всё большую популярность в мире получает оперативная терапия данного заболевания — бариатрическая или метаболическая хирургия. МФД считает данный метод лечения пациентов с СД II типа эффективным. В настоящее время в мире проводится более 500 000 бариатрических операций в год. Существует несколько видов метаболической хирургии, самыми распространёнными являются шунтирование желудка и мини гастрошунтирование. [4]
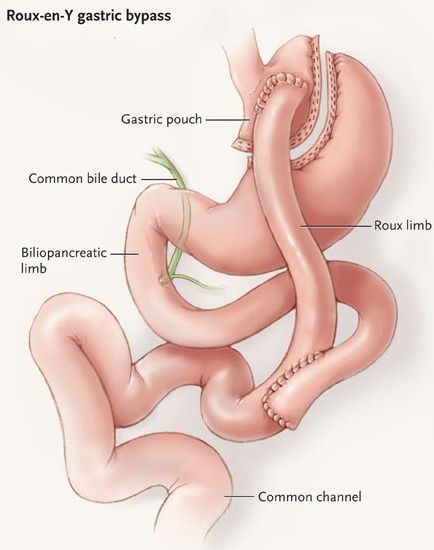
Шунтирование желудка по Ру
![Шунтирование желудка по Ру]()
Во время шунтирования, желудок пересекается ниже пищевода таким образом, чтоб его объём сократился до 30 мл. Оставшаяся большая часть желудка не удаляется, а заглушается, предотвращая попадание в неё пищи. [5] В результате пересечения образуется маленький желудок, к которому затем пришивается тонкая кишка, отступив 1 м от её окончания. Таким образом пища будет прямиком попадать в толстую кишку, при этом обработка её пищеварительными соками снизится. Это, свою очередь, провоцирует раздражение L-клеток подвздошной кишки, способствующее снижению аппетита и увеличению роста клеток, синтезирующих инсулин.
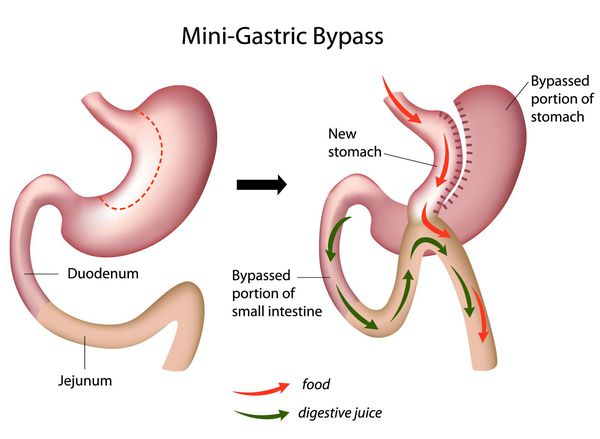
Мини шунтирование желудка
![Мини шунтирование желудка]()
Главное отличие минигастрошунтирования от классического шунтирования желудка — сокращение количества анастомозов (соединений отрезков кишки). [2] При выполнении традиционной операции накладывается два анастомоза: соединение желудка и тонкой кишки и соединение разных отделов тонкой кишки. При минигастрошунтировании анастомоз один — между желудком и тонкой кишкой. Благодаря малому объёму вновь сформированного желудка и быстрому поступлению еды в тонкую кишку у пациента возникает чувство насыщения даже после приёма незначительных порций пищи.
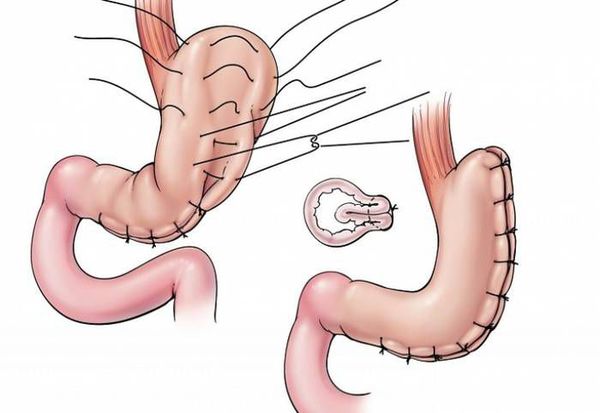
К другим видам бариатрической хирургии относятся:
- гастропликация — ушивание желудка, предотвращающее его растягивание; [8]
![Гастропликация]()
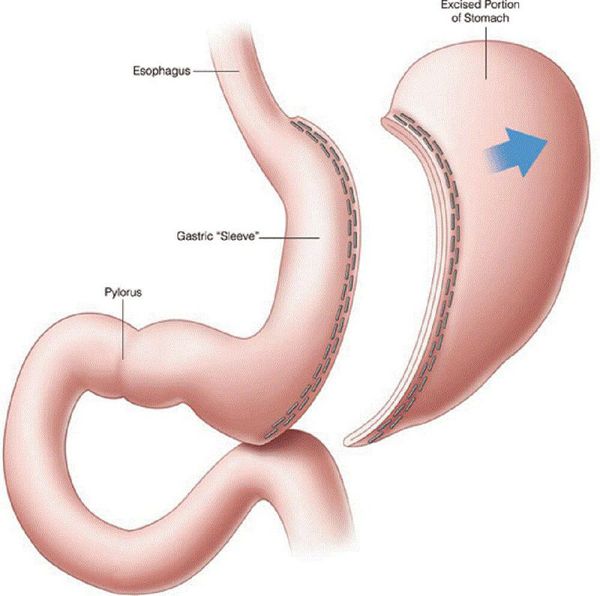
- рукавная гастропластика (иначе её называют лапароскопической продольной резекцией желудка) — отсечение большей части желудка и формирование желудочной трубки объёмом 30 мл, которое способствует быстрому насыщению, а также позволяет избежать соблюдения строгой диеты;
![Рукавная гастропластика]()
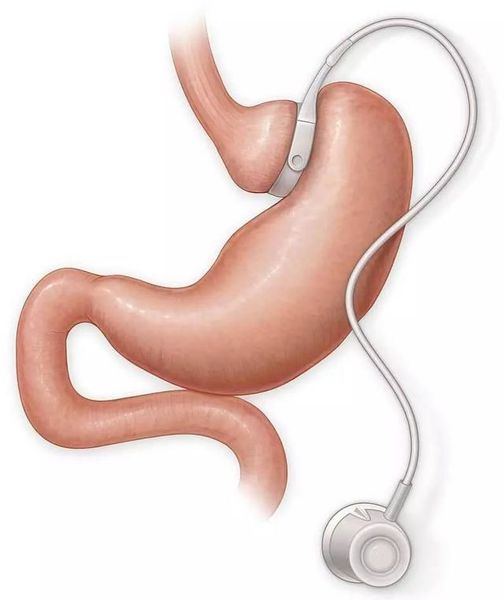
- бандажирование желудка — уменьшение объёма желудка с помощью специального кольца (бандажа), накладывающегося на верхнюю часть желудка (данное вмешательство обратимо).
![Бандажирование желудка]()
Противопоказания к проведению хирургического лечения — наличие у пациента эзофагита (воспаления слизистой оболочки пищевода), варикозного расширения вен пищевода, портальной гипертенззи, цирозща печени, язвенной болезни желудка или двенадцатиперстной кишки, хронического панкреатита, беременности, алкоголизма, тяжёлых заболеваний сердечно-сосудистой системы или психических расстройств, а также длительное применение гормональных препаратов.
Прогноз. Профилактика
К сожалению, полностью излечиться от СД II типа невозможно. Однако существуют способы улучшения качества жизни пациентов с данным заболеванием.
На сегодняшний день существует большое количество “баз”, где специалисты-эндокринологи объясняют пациентам, каким должен быть их уклад жизни, как правильно питаться, какие продукты не следует употреблять, какими должны быть ежедневные физические нагрузки.
Также создано огромное количество сахароснижающих препаратов, которые ежегодно совершенствуются. Для того, чтобы они оказывали положительное влияние на организма, медикаменты необходимо принимать регулярно.
Практика показывает, что соблюдение всех рекомендаций эндокринологов улучшает процесс лечения СД II типа.
Оперативным методом, повышающим качество жизни при СД II типа по мнению МФД, является бариатрическая хирургия.
Значительно улучшить состояние пациентов с данным заболеванием позволяет проведение гастроинтестинальных операций (терапия морбидного ожирения), вследствие которой нормализуется уровень гликогемоглобина и глюкозы в крови, теряется необходимость применения антидиабетических препаратов и инсулина.
Бариатрическая хирургия может привести к значительной и устойчивой ремиссии, а также к улучшению течения СД II типа и других метаболических факторов риска у тучных пациентов. Хирургическое вмешательство в течение 5 лет после установления диагноза чаще всего приводит к долговременной ремиссии.
Для предупреждения возникновения СД II типа необходимо соблюдать следующие меры профилактики:
Читайте также: