Бельмо на глазу после герпеса
Обновлено: 05.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бельмо на глазу: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Бельмо на глазу, или лейкома внешне проявляется помутнением роговицы глаза, возникшим после травмы или воспалительного процесса. Роговица представляет собой переднюю, самую выпуклую часть капсулы глаза, состоящую из тонкой бессосудистой мембраны, через которую преломляющийся свет попадает в задние отделы глаза. Различают три стадии помутнения роговицы в зависимости от размеров и глубины поражения: облачко, пятно и бельмо, однако все они сказываются на остроте зрения, а в некоторых случаях человек может полностью ослепнуть на пораженный глаз.
Разновидности бельм на глазу
Различают врожденное и приобретенное бельмо:
- врожденное бельмо формируется еще в период внутриутробного развития эмбриона и часто сочетается с другими врожденными болезнями глаз;
- приобретенная форма – наиболее распространенная, одинаково часто встречается как у мужчин, так и женщин.
- бельмо роговицы без поражения других отделов глаза; в роговой оболочке имеются рубцы разной формы и длины;
- бельмо, спаянное с радужкой; на роговице появляется помутнение, прорастающее мелкими сосудами, переходящее на область радужной оболочки;
- бельмо в сочетании с истинным помутнением хрусталика, то есть катарактой;
- бельмо с вторичной катарактой;
- интенсивное помутнение роговицы глаза, для которого характерны спайки роговицы с радужкой и/или хрусталиком, помутнение хрусталика;
- бельмо, осложненное отслойкой сетчатки глаза и развитием атрофии глаза.
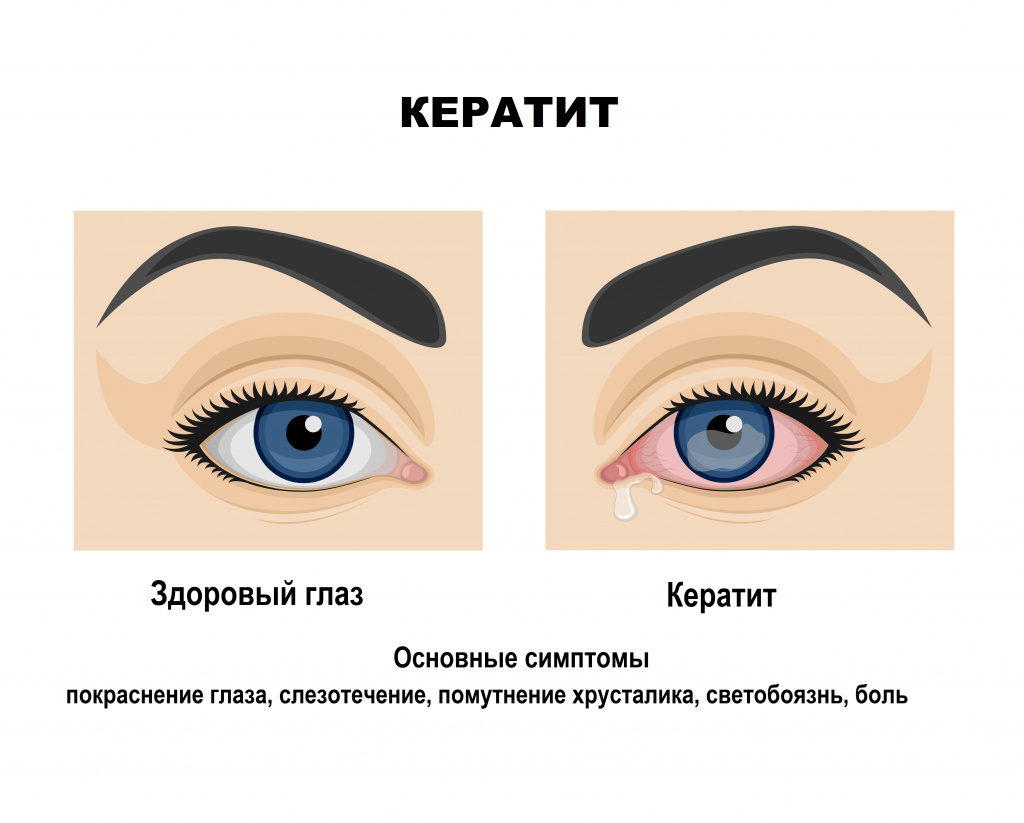
Одной из возможных причин врачи считают кератит – воспаление роговой оболочки глаза. Чаще всего причиной кератита становится вирусная инфекция (вирусы герпеса, ветряной оспы). Нередко к воспалительному процессу в роговице приводят бактериальные инфекции, а также несоблюдение правил ношения контактных линз.
Для кератита характерны покраснение глаза, боль, слезотечение, светобоязнь, помутнение роговицы уже на начальных этапах заболевания, снижение остроты зрения.
Если лечение не начато вовремя, воспаление распространяется глубже и начнет формироваться бельмо на глазу.
Травмы роговицы – еще одна распространенная причина возникновения бельма на глазу. Травмы могут быть как механическими, так и термическими или химическими (ожоги щелочью или кислотой). Щелочные ожоги наиболее опасны.
Первые симптомы при травме - боль, слезотечение, ощущение инородного тела, опускание века.
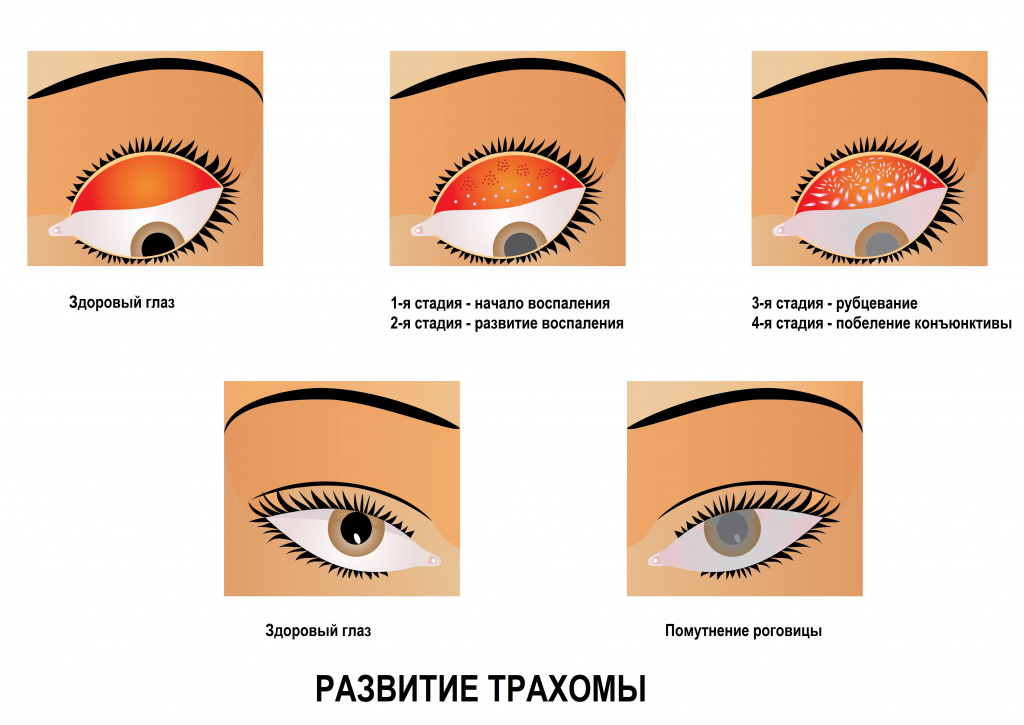
Инфекционные заболевания конъюнктивы могут приводить к поражению роговицы и возникновению бельма. Конъюнктива – это соединительная оболочка глаза, которая покрывает внутреннюю поверхность век, а снаружи доходит до роговицы. Одно из наиболее опасных заболеваний конъюнктивы – трахома. Оно возникает при попадании в глаз хламидийной инфекции, носит хроническое течение и является причиной слепоты почти у двух миллионов людей в мире. Дети наиболее подвержены этому заболеванию глаз.
Туберкулез – инфекционное заболевание, которое, несмотря на успехи отечественной медицины, по-прежнему нередко диагностируется у пациентов всех возрастов. Туберкулезное поражение может затрагивать любые органы и системы организма, в том числе инфекция может распространяться и на глаза, приводить к глубоким повреждениям роговицы и вызывать формирование бельма.
Описаны случаи формирования бельма после хирургических вмешательств на глазах. Это объясняется нарушением целостности роговицы, что повышает риск проникновения инфекции.
Заболевания, приводящие к формированию бельма на глазу
- Врожденные патологии, например, лимбальный дермоид, склерокорнеа.
- Кератит.
- Травмы (химические, термические ожоги, проникающие ранения).
- Трахома.
- Язвы роговицы.
- Туберкулез, сифилис.
Лечением бельма на глазу занимается врач-офтальмолог. Он назначает анализы и проведет дополнительные обследования. При подозрении на инфекционную этиологию бельма может потребоваться консультация врача-инфекциониста, фтизиатра.
Диагностика и обследования при появлении бельма на глазу
Для уточнения диагноза врач может назначить следующие обследования:
-
клинический анализ крови с развернутой лейкоцитарной формулой поможет выявить воспалительные изменения при различных инфекционно-воспалительных заболеваниях;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Среди всех патологий роговицы на офтальмогерпес приходится три четверти случаев. Инфекция склонна к рецидивированию и нередко регистрируется три-пять эпизодов в течение года. Если имеются признаки развития герпеса, то следует незамедлительно обратиться к врачу, так как при откладывании лечения, вирус распространиться на глубжележащие ткани глаза. Это неблагоприятным образом скажется на зрении пациента и даже может привести к слепоте.

Причины заболевания
Возбудителями офтальмогерпеса являются вирусы из этого семейства (простой герпест, герпес зостер, изредка герпес 2 и 6 типов, а также цитомегаловирус). Все вирусы герпеса имеют сферическую форму и двуцепочечную молекулу ДНК, имеющую различную длину.
Вирус размножается внутри ядра клетки. Затем новые вирусные частыцы разрушают яброи мембрану клетки-хозяина и попадают в кровоток.
Пути заражения офтальмогерпесом
Глаз человека защищен от микроорганизмов, так как слезная жидкость содержит иммунные комплексы, интерфероны, Т-киллеры.
При нарушениях в организме глаз становится восприимчивым к инфекции, в том числе и к герпетической. К этим изменениям относят снижение иммунитета, хронический стресс, травма глаза перегрев или переохлаждение. Кроме того, при приеме некоторых лекарств (простагландиты, цитостатики, иммунодепрессанты) риск развития офтальмогерпеса повышается. Также склонны к инфицированию беременные женщины.
Первичное попадание вируса происходит при контакте с больным человеком. Далее вирус размножается и распространяется в организме. Излюбленным местом нахождения вируса герпеса является нервная ткань. Там вирус дремлет в течение всей жизни пациента, а при неблагоприятных условиях активизируется.
При экзогенном заражении офтальмогерпесом, вирус проникает извне. Обычно таким путем заражаются новорожденные (при контакте с герпетическими высыпаниями на половых органах у матери), дошкольники (из-за особенностей их пребывания в детских садах).
Патогенез
Вирус герпеса размножается в поверхностном слое роговицы. После выхода вирусных частиц, клетки эпителия погибают. Также происходит поражение иммунной системы, что сопровождается аутоиммунными реакциями.

Симптомы офтальмогерпеса
Среди проявлений офтальмогерпеса есть ряд неспецифических симптомов. К ним относят слезотечение, фотофобию, покраснение век, болевые ощущения, раздражение глаз.
В результате кератита при офтальмогерпесе могут возникать:
- Сужение границ зрительного поля;
- Блефароспазм;
- Деформация и раздвоение объектов;
- Гемералопия;
- Тошнота;
- Боль в глазах во время движения;
- Появление вспышек и огней перед глазами.
Клиническое течение
Обычно офтальмогерпес является результатом пробуждения вируса, а не первичного инфицирования. При этом поражение глаз может быть выражено в различной степени.
Офтальмологи выделяют несколько клинических форм заболевания:
- Повреждение переднего отдела глаза (конъюнктивит, кератит, рецидивирующая эрозия роговицы, блефароконъюнктивит, эписклерит);
- Повреждение заднего отдела глазного яблока (увеит, периваскулит, центральная серозная ретинопатия, синдром острого некроза сетчатки, передняя ишемическая ретинопатия, ретинохориоретинит новорожденных).
Диагностика офтальмогерпеса
Для определения герпетического поражения глаз, нужно проанализировать симптомы, изучить анамнез пациента.
При офтальмогерпесе происходит воспалительное повреждение сосудов, возникают изъязвления, застой, которые видны во время осмотра с щелевой лампой. Также для диагностики применяют методику флуоресцирующих антител, иммунофлуоресцентный анализ. В спорных ситуациях проводят иммуноферментный анализ.
Осложнения при офтальмогерпесе
Если вовремя начать лечение герпетического поражения глаз, то эффективность терапии обычно высокая, так как инфекция расположена на поверхности роговицы. Если же изменению подверглись глубокие структуры глаза, то возникает помутнение вещества роговицы и стекловидного тела, что приводит к снижению остроты зрения. Иногда даже наступает роговичная слепота.
При хроническом течении инфекции, могут проявиться симптомы катаракты и глаукомы. При некротическом изменении сетчатки возникают кровоизлияния и ее отслойка (полная или частичная).

Лечение офтальмогерпеса
В зависимости от клинического течения офтальмогерпеса, терапия может различаться. При этом можно выделить два подхода: симтпоматический (устранение боли, отека, покраснения) и этиотропный (непосредственное влияние на вирус).
Наибольшей эффективности достигает разнонаправленное лечение, воздействующее на различные цепи патогенеза. В результате можно не только устранить симптомы офтальмогерпеса, но и снизить риск рецидива заболевания.
Хирургические методики используют при поражении глубоких структур глаза. Может быть использована лазерная коагуляция, микродиатрмокоагуляция, нейротомия, кератопластика. Все это способствует уменьшению размера очага поражения.
Симптоматическое лечение включает противовоспалительные, рассасывающие, анальгезирующие препараты, витаминные комплексы и биостимуляторы. Их можно вводить капельно или при помощи электрофореза и фонофореза.
Лечение офтальмогерпеса проводится следующими препаратами, которые имеют наибольшую эффективность:

Задайте свой вопрос офтальмологу нашей клиники
Бельмо на глазу (помутнение роговицы)
Несколько десятилетий назад человека с заметным бельмом на глазу можно было встретить значительно чаще, чем сегодня. Уже один этот факт должен внушать серьезный и обоснованный оптимизм, наглядно свидетельствуя о значительных успехах офтальмологии в устранении этого оптического и косметического дефекта.

Общие сведения
Бельмом называют любую непрозрачность роговичной оболочки; ранее в это понятие включали также катаракту, – помутнение хрусталика, – однако, учитывая принципиальную этиопатогенетическую и анатомическую разницу, в настоящее время два этих заболевания разделены и рассматриваются как самостоятельные.
Как известно, здоровая роговичная оболочка прозрачна. Будучи самым внешним, открытым участком оптического тракта глаза, роговица выполняет и защитную, и фокусирующую функции. Фактически, это естественная вогнуто-выпуклая линза диаметром 1 см, толщиной 0,5-1 мм (в центральной части тоньше, к местам диффузного перехода в склеру – толще) и оптической силой в 40 диоптрий.
Любые повреждения, любые изменения формы и рефракционных параметров, перерождения многослойной структуры роговичной ткани – неизбежно и автоматически приводят к выраженному и, как правило, некорригируемому снижению зрения. При всем разнообразии причин помутнения или полной непрозрачности роговичной оболочки, лечится это состояние только хирургически, и необходимо принимать все необходимые, доступные, возможные меры по защите роговицы и профилактике образования бельма.
Причины помутнений роговицы
Симптоматика
В зависимости от характера поражения и его стереометрических характеристик, – например, от степени выпуклости рубцовой поверхности, – может также развиться вторичное раздражение конъюнктивы век, что создает благоприятные условия для рецидивного проникновения инфекции. Нередко, – особенно при истончении роговицы и обнажении слоя нервных окончаний, – пациенты жалуются на светобоязнь, усиленное слезотечение, болевой синдром.

Лечение бельма роговицы
При оголениях нервных окончаний, выраженной гиперемии, слезотечении, болезненной чувствительности к яркому свету иногда назначают специальные контактные линзы-протекторы. Следует, однако, понимать, что лечением это не является и служит лишь паллиативным методом смягчения симптоматики.
В качестве медикаментозной поддержки, дополнительного или симптоматического лечения офтальмолог может назначить противовоспалительную схему, рассасывающие препараты; сообщается о применении физиотерапевтических процедур (например, электрофореза с гормонсодержащими средствами) и назначение кератопротекторов (Баларпан, Корнерегель и т.д.).
Однако консервативная терапия в данном случае является именно паллиативом и радикально проблему не решает. Единственным эффективным методом устранения бельма была и остается хирургическое лечение.
Наш офтальмологический центр с успехом проводит хирургическое лечение всех видов помутнения роговицы. С помощью различных видов кератопластики наши офтальмохирурги возвращают зрение и убирают косметический дефект. Узнать цены на лечение и записаться на прием Вы можете по телефону, указанному на сайте.

Операции при помутнениях роговицы
По данным статистики, наиболее успешными, – в плане ближайшего и отдаленного прогноза, – являются операции по кератопластике бельма, обусловленного инфекционными изъязвлениями/рубцеваниями. Необходимым условием выступает санация и профилактика рецидива инфекции.
Что касается профилактики самого бельма, первым и главным правилом должно стать обращение к квалифицированному врачу-офтальмологу при любых признаках конъюнктивита или иного воспалительного процесса (до вовлечения в него роговичной оболочки), при любых травмах и ожогах глаза. В весьма значительной части случаев бельмо возможно было предотвратить, не затягивая и не доводя ситуацию до офтальмохирургической операции.
Кератиты – это группа воспалительных заболеваний роговичной оболочки глаза, обусловленных различными причинами и имеющих отличительные особенности в развитии, течении и прогнозе. Независимо от этих различий, отсутствие своевременного адекватного лечения при воспалении роговицы может привести к самым серьезным проблемам для зрительной системы в целом.
Общие сведения
Роговичная оболочка представляет собой относительно плотный прозрачный слой, защищающий переднюю, открытую поверхность глазного яблока. Ключевое значение имеют как форма роговицы (она должна быть максимально ровной, гладкой, сферичной), так и ее прозрачность, поскольку любые оптические помехи, – мутность, неоднородные включения, рубцы и т.д., – искажающие нормальное преломление света и/или снижающие его интенсивность на пути к сетчатке, неизбежно сказываются на качестве конечного зрительного образа. В отличие от некоторых других воспалительных процессов глаза (блефариты, конъюнктивиты), которые могут и не повлиять существенно на остроту зрения, при кератитах практически всегда отмечается снижение зрительных функций. Именно поэтому крайне важно начать лечение по возможности скорее, до образования необратимых рубцовых изменений на главной оптической оси глаза.

Типы и виды кератитов
В публикациях часто можно встретить разделение кератитов на экзогенные (вызванные внешним воздействием) и эндогенные (обусловленные внутренними, присутствующими в организме факторами). Однако, такая классификация представляется слишком общей и не вполне удачной; неясно, например, к какому классу отнести аллергический кератит, связанный с ношением контактных линз: с одной стороны, аллергическая реакция обусловлена внутренними иммунными нарушениями, с другой – внешним, искусственным объектом.
По динамике развития и типу течения различают острые и хронические кератиты; как вариант второго типа, иногда отдельно рассматривается рецидивирующий кератит.
Существенное значение имеет глубина распространения воспалительного процесса: поверхностный кератит гораздо менее опасен глубокого, при котором рубцуются внутренние роговичные слои.
По степени тяжести принято делить кератиты на легкие, умеренные и тяжелые; по локализации воспаления – на центральные и периферические.
Однако наиболее удобной и интуитивно понятной является этиологическая классификация, где кератиты группируются по непосредственным причинам воспалительного процесса.
Причины заболевания
К основным факторам воспаления роговицы относятся:
- травмы глаза, вкл. химические, физические, механические повреждения (инородное тело, ультрафиолетовый ожог слепящим светом электросварочной дуги, интенсивным солнечным излучением и др.);
- инфекции (вирусные, бактериальные, грибковые);
- аллергические реакции, вкл. тяжелые сезонные, лекарственные, онхоцеркозные аллергии.
Собственно, онхоцеркозный кератит, хотя его чаще относят к аллергическим, по сути является паразитарным, поскольку аллергенный токсин вырабатывается гельминтами из семейства филярия. Аналогично, весьма распространенный инфекционно-аллергический кератит при ношении контактных линз чаще всего обусловлен не линзами как таковыми, а несоблюдением правил гигиены и ухода за ними, вследствие чего инфицируется роговица.
Более редкими формами являются нейрогенные кератиты, кератиты на фоне гипо- или авитаминоза, а также идиопатические кератиты (например, т.н. нитчатый), причины которых пока достоверно не установлены.
Симптомы и признаки
Практически всем видам и типам кератита присущ т.н. роговичный синдром, включающий усиленное слезотечение, обостренную чувствительность к свету и неконтролируемое смыкание век (блефароспазм). Как правило, выражено покраснение, становится заметна сосудистая сетка, в тяжелых случаях имеет место неоваскуляризация (сосудистые новообразования). Достаточно интенсивными могут быть болевые ощущения. Роговичный слой отекает, поверхность утрачивает гладкость и зачастую изъязвляется (иногда с тенденцией к отшелушиванию), появляются инфильтраты. Помутнение роговицы становится одним из главных симптомов и жалоб при кератите, поскольку непрозрачность или полупрозрачность роговичной оболочки крайне негативно отражается на остроте и ясности зрения.
Нередко кератиты сопровождаются сопутствующей симптоматикой, выраженность которой варьирует от легкого и умеренного дискомфорта (сухость слизистых носа и полости рта, головная боль, затрудненный акт глотания) до тяжелых осложнений со стороны пародонта, ЖКТ и пр.
Различные варианты кератита характеризуются собственными специфическими особенностями.

Вирусные кератиты
Кератиту, вызванному вирусами, часто сопутствуют пузырьковая сыпь. Патогенным возбудителем может оказаться практически любой агрессивный вирус (корь, ветрянка, аденовирусы), однако чаще всего это вирус герпеса. Как известно, герпетической инфекцией заражено свыше 95% населения, причем в большинстве случаев герпес протекает латентно, в бессимптомной форме, и активизируется лишь при ослаблении иммунных ресурсов, общем истощении организма и других неблагоприятных условиях. В этом случае воспалению роговицы, как правило, предшествует типичная герпетическая симптоматика – высыпания на губах или других слизистых оболочках. При герпетическом кератите, как правило, преобладает отечность и появление нечетких, расплывчатых инфильтратов.
Бактериальные кератиты
Кератиты могут вызываться множеством патогенных микроорганизмов, прежде всего кокками (золотистый стафилококк, стрептококк, гонококк) и синегнойной палочкой. Редкой и очень опасной, – вплоть до слепоты в исходе, – является акантамебная инфекция (по названию возбудителя Acanthamoeba), способная существовать, в частности, в зазоре между контактной линзой и поверхностью роговицы. При развитии т.н. ползучей роговичной язвы, вызванной гонококковой, туберкулезной, сифилитической и другими бактериальными инфекциями, риск быстрой и необратимой утраты зрения также весьма высок.
Грибковые кератиты
Данной группе кератитов присуще относительно медленное развитие и более вялая симптоматика. Вместе с тем, микозные кератиты резистентны к лечению (отсутствие реакции на антибиотики служит одним из дифференциальных признаков); при затяжном течении могут результировать сухими язвами и перфорацией роговицы.
Аллергические кератиты
Эта группа обычно характеризуется выраженным роговичным синдромом, зудом, жжением, болью. Типичным является начало в соседних структурах с последующим вовлечением роговицы (кератоконъюнктивит) или, наоборот, распространение воспалительного процесса на соседние ткани при отсутствии лечения.

Лечение заболевания
Так, вирусные инфекции требуют стимуляции иммунного отклика препаратами интерферона (или медикаментами, способствующими его выработке в организме) или противовирусными средствами. К ним относятся: Офтальмоферон, Полудан, Ацикловир и т.д.
При бактериальных инфекциях необходимо лечение антибиотиками, причем их выбор, дозировка, длительность лечения должны максимально точно соответствовать виду и чувствительности возбудителя. Обычно офтальмологи назначают лекарственные средства в виде глазных капель Витабакт, Левомицетин, Ципромед или мазей (Тетрациклиновая, Флоксал, Тобрекс, Эритромициновая глазная мазь).
Грибковые поражения роговицы обычно требуют гораздо более продолжительного лечения, по сравнению с другими формами, и включают специфические антимикозные препараты на основе флуконазола, натамицина, амфотерицина и пр.
Основным методом купирования аллергических реакций являются препараты, подавляющие секрецию гистамина и снижающие реактивность H1-рецепторов. Наиболее известным и широко применяемым противоаллергическим средством с середины 90-х годов остается лоратадин (и многочисленные медикаменты-дженерики на его основе). Основные противоаллергические капли: Опатанол, Лекролин, Аллергодил.
В качестве дополнительной терапии, направленной на купирование общевоспалительной симптоматики, могут назначаться сосудосуживающие, увлажняющие, гормональные и нестероидные противовоспалительные средства.
Активно применяются физиотерапевтические методы (лазерное облучение роговицы, электрофорез лекарственных средств).
Однако главными факторами терапевтического успеха при лечении кератитов, позволяющими сохранить зрение и не допустить хронификации процесса, развития тяжелых осложнений, вовлечения глубоких слоев роговицы – являются:
- своевременное обращение за помощью, отказ от попыток самолечения;
- достоверная дифференциальная диагностика с целью установления причин воспаления, вида возбудителя, выраженности и локализации процесса;
- адекватная этиопатогенетическая терапия, направленная на устранение патогенного фактора.
Обращаясь в наш офтальмологический центр Вы гарантированно получаете качественную диагностику и эффективное лечение заболеваний признанными специалистами на высокотехнологичном оборудовании! Помните: кератит – серьезное заболевание, которое может привести к самым тяжелым последствиям, вплоть до безвозвратной потери зрения.
Осложнения кератитов
Основным осложнением воспаления роговицы является её помутнение (бельмо), которое может существенно снижать зрение и в ряде случаев требовать серьезного хирургического вмешательства – сквозной кератопластики (пересадки роговицы).
В ряде случаев кератит переходит в язву роговицы, которая грозит расплавлением роговой оболочки с образованием десцеметоцеле и её перфорацией.
Симптомы глазного герпеса отличаются многообразием. В большинстве случаев происходит поражение только поверхностных отделов глаза – роговицы (кератит), а также век и конъюнктивы глаза (блефароконъюнктивит). Однако при неправильном лечении или отсутствии своевременного лечения – всего за 1-2 дня вирус герпеса может распространиться на радужку, сетчатку, сосудистую оболочку глаза, а также зрительный нерв. И это грозит уже не только ухудшением зрения, но и слепотой.
Современные исследования показывают, что ведущую роль в развитии герпеса глаз – играет состояние вашей иммунной системы. Ведь у большинства людей при попадании вируса герпеса на веки или роговицу глаза – развития воспаления просто не происходит. Но при патологии клеточного звена иммунитета, низком уровне антител к вирусу простого герпеса, низком уровне интерферонов (ИФН-α и ИФН-γ), низком содержании лизоцима в слезной жидкости – создаются условия для инфицирования и последующих рецидивов.
Герпес на веке глаза (блефарит) –
Существует много классификаций офтальмогерпеса (Кацнельсона, Каспарова, Майчука и т.д.). Кроме того, его разделяют на офтальмогерпес переднего и заднего отделов глаза. В этом обзоре мы разберем виды герпетических поражений передних отделов глаза – как наиболее часто встречающихся.
К офтальмогерпесу переднего отдела глаза относятся:
Герпес глаз: причины возникновения
Выше мы уже рассказали, что существует целое семейство герпевирусов, однако только 3 типа вируса вызывают герпес глаз. Чаще всего – это вирус простого герпеса 1-го типа (ВПГ-1), намного реже – вирус простого герпеса 2-го типа (ВПГ-2), либо вирус опоясывающего лишая (Varicella zoster). Если герпетическое поражение глаз у пациента связано с вирусы ВПГ-2 или Varicella zoster – рецидивы обычно возникают намного чаще, а лечение будет намного более сложным. Это связано с тем, что эти типы вирусов намного более патогенны, чем ВПГ-1.
Герпес может попасть в ткани глаза тремя путями, и первый из них – это экзогенный контактный путь. Например, вы прикасались к предметам, которые брал человек с активными проявлениями герпеса, а потом решили потереть глаз. Либо вы трогали свой собственный герпес пальцем, а потом также решили потереть глаз, не помыв перед этим руки. Либо вы воспользовались чужим полотенцем для лица, либо кто-то вытер лицо/ руки вашим полотенцем. Важный момент – вы можете заразиться даже от человека, у которого полностью отсутствуют симптомы герпеса, т.к. у 10% людей вирус герпеса постоянно находится в слюне – даже при полном отсутствии у них клинических проявлений герпеса.
Герпес может попасть в ткани глаза – нейрогенным путем. Дело в том, что после первичного заражения и последующего выздоровления (что происходит обычно еще в детстве) – вирус герпеса сохраняется на всю жизнь в сенсорных и вегетативных нервных ганглиях. Прежде всего в тройничном узле, из которого потом выходят 3 ветви тройничного нерва – глазной нерв, верхнечелюстной и нижнечелюстной нервы. Так вот, при снижении иммунитета спящий вирус активируется, и по нервным волокнам проникает из тройничного узла непосредственно к глазам.
Исследования показывают, что 95% рецидивов глазного герпеса (как правило, это герпетический кератит, протекающий с поражением роговицы глаза) – связаны именно с активацией вируса герпеса, находящегося в спящем состоянии в узле тройничного нерва. Кроме того, исследования показывают, что у 90% пациентов, которые хотя бы единожды перенесли герпес на глазу – вирус сохраняется в спящем состоянии не только в тройничном узле, но и в тканях самой роговицы глаза. Что значительно повышает риск развития рецидивов. Ну и последний путь проникновения вируса герпеса в ткани глаза – гематогенный (в случае когда имеет место быть вирусемия, т.е. вирус присутствует в крови).
У детей –
особенно часто герпетическое поражение глаз развивается у детей. Дети младшего возраста постоянно тянут руки в рот, облизывая их. И если у ребенка есть герпес на губе, коже вокруг рта или на слизистой оболочке полости рта – этот вирус обязательно окажется везде, включая глаза. Кроме того, большую роль в развитии глазного герпеса у детей (особенно у детей 6-12 лет) – играет дисбактериоз кишечника, т.к. это оказывает огромное негативное влияние на состояние иммунной системы ребенка.
Причины рецидивов офтальмогерпеса (повторных случаев) –
По статистике у пациентов перенесших однократное герпетическое поражение глаз – в 25% случаев обязательно будет хотя бы 1 рецидив в течение года. У пациентов сразу с несколькими рецидивами в анамнезе – риск развития последующих рецидивов повышается до 50-75%. Т.е. это серьезная проблема, справится с которой вам поможет только хороший врач-офтальмолог (и в большинстве случаев еще и врач-иммунолог), но никак не самолечение противовирусными препаратами.
Активация спящего вируса герпеса (в тройничном узле или тканях роговицы глаза) – происходит только при нарушении равновесия между вирусом герпеса и иммунной защитой организма. Наша иммунная система очень сложный механизм, который состоит из клеточного и гуморального звена. Тут и клетки, которые уничтожают патогенные вирусы, и бактерии, и неспецифические интерфероны, и специфические по отношению к каждому вирусу или бактерии антитела, и система комплемента, и лизоцим в слезной жидкости.
Вирус герпеса активируется, когда перечисленные выше показатели иммунной защиты снижаются до определенного критического уровня. Активация герпеса также может произойти и под воздействием различных неблагоприятных факторов – лазерная коррекция зрения, стресс, глазные капли от глаукомы, переохлаждение/ перегревание, падение иммунитета на фоне ОРВИ или приема определенных лекарственных препаратов, а также при беременности, употреблении высоких доз алкоголя и т.д. Ношение контактных линз также может вызывать обострения глазного герпеса.
Причины тяжелого рецидивирующего течения офтальмогерпеса –
- иммунодефицитные состояния (ослабленный иммунитет),
- длительное необоснованное интенсивное предшествующее лечение или самолечение – кортикостероидами, антибиотиками, противовирусными средствами,
- при наличии вторичной инфекции – бактериальной или грибковой,
- при вирусемии (наличии вируса простого герпеса в крови).
Герпетический конъюнктивит –
Эта форма офтальмогерпеса чаще всего встречается у детей и характеризуется длительным течением и высокой частотой рецидивов. Конъюнктива – это тонкая прозрачная ткань толщиной от 0,05 до 1,0 мм, состоящая из многослойного цилиндрического эпителия, которая расположена на поверхности глаза, а также со стороны внутренней поверхности век. Конъюнктива содержит большое количество кровеносных сосудов и поэтому при ее инфицировании – веточки сосудов становятся хорошо заметны, и глаз выглядит красным.
Герпетический конъюнктивит обычно начинается с одного глаза, но чуть позже происходит инфицирование и второго. Вы столкнетесь со следующими симптомами – сначала вы можете почувствовать резь в уголке глаза (возможно сухость и жжение), чуть позже происходит покраснение конъюнктивы – она выглядит отечной, воспаленной, имеет ярко-красный цвет. Также пациенты могут предъявлять жалобы – на светобоязнь, слезотечение, а также на отечность век и скопления слизистых выделений в уголках глаз.
Лечение герпетического конъюнктивита –
Выбор противовирусных средств –
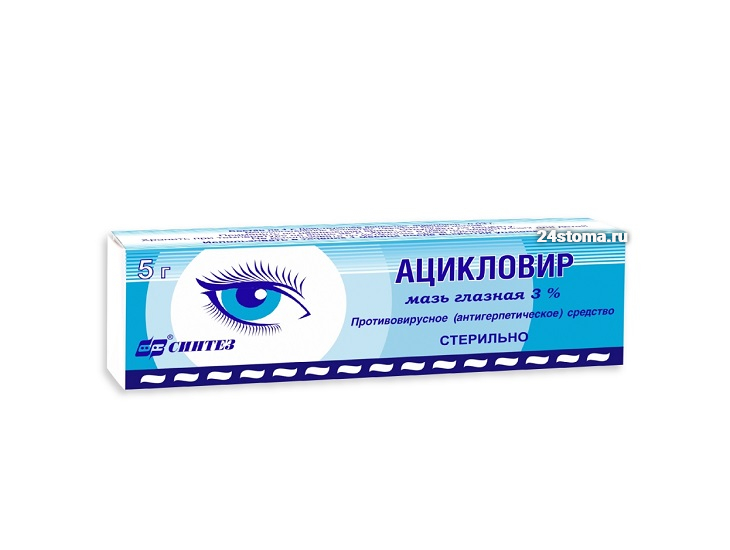
В некоторых случаях назначают комбинацию глазного геля или мази – с каплями Офтальмоферон, но в этом случае капли применяются уже только 3-4 раза в день (интервал между применением мази и капель должен быть не меньше 20-30 минут). При наличии незначительного количества высыпаний на веках – дополнительно используется крем с 5% Ацикловиром для наружного нанесения на кожу век, но если высыпания значительные – необходим прием таблетированных противовирусных препаратов. Оптимально принимать Валацикловир (лучше всего препараты Валтрекс или Валвир) – в таблетках по 500 мг 2 раза в день, 5 дней. Но учтите, что все таблетированные противовирусные препараты отпускаются уже только по рецепту и не должны приниматься без назначения врача .
Лечение герпетического блефарита –
Самостоятельный герпетический блефарит возникает достаточно редко (обычно он сочетается с конъюнктивитом), но если у пациента есть только высыпания на коже век – можно использовать следующую схему. При небольшом количестве герпетических высыпаний на веках – использовать для наружного нанесения на веки 5% крем с Ацикловиром + закапывать капли Офтальмоферон 4-6 раз в день. При большом количестве герпетических высыпаний на коже век – таблетки Валацикловир (по 500 мг 2 раза в день, 5 дней) + капли Офтальмоферон 4-6 раз в день.
Герпетический кератит (эпителиальный и стромальный):
Статья носит только ознакомительный характер, и мы просим вас не заниматься самолечением . Помните, что герпетический кератит (герпетическое поражение роговицы) – это действительно опасно, и поэтому любое самолечение может закончиться стойким ухудшением зрения. Вплоть до возможных случаев слепоты.
а) Эпителиальный герпетический кератит –
Герпес на глазу: фото эпителиального кератита
Лечение древовидной формы эпителиального герпетического кератита – достаточно простое. Как и в случае с герпетическим конъюнктивитом препаратами выбора будут – капли Офтальмоферон, глазная мазь Ацикловир, глазной гель Зирган (в среднем курс лечения составляет 14 дней, но при необходимости может быть продлен до 21 дня). Что касается географического кератита (его еще иногда называют термином – картообразный) – он всегда является рецидивом после неправильного лечения древовидной формы эпителиального кератита, и лечится он значительно дольше и сложнее.
Важный момент – если пациенту выписывались капли для глаз с глюкокортикоидами (от другого заболевания глаз), то их применение должно быть прекращено как минимум до момента полного восстановления эпителия роговицы. Географическая форма эпителиального кератита лечится значительно сложнее и дольше.
Важно : лечение рецидивов эпителиального кератита
Что делать с такими пациентами? При наличии в анамнезе герпетического кератита, если у пациента есть текущее поражение кожи герпесом, либо если вирус герпеса подтвержден ПЦР-тестом – на 1-м этапе сразу назначается противовирусная терапия. Причем этот этап лечения при рецидивирующих эрозиях герпетической природы – вы должны будете повторять каждые 3 месяца в течение года.
Итак, на 1-м этапе назначаются капли Офтальмоферон 4-5 раз в день 7 дней, глазной гель Зирган – сначала 5 раз в день 14 дней (потом еще 3 раза в день в течение 7 дней), а также Валтрекс 2 таблетки по 500 мг в день – до 1 месяца. Т.к. гель Зирган в России не доступен, то его придется заменить глазной мазью Ацикловир (4 раза в день), но после 14 дней применения нужно будет оценить степень его токсического влияния на роговицу. В дополнение к противовирусной терапии во время 1-го этапа используют антибиотик на 7 дней, а также назначается средство для регенерации эпителия роговицы (например, Корнерегель 4 раза в день, курсом от 10 до 30 дней).
Важно : через 3 месяца (даже если у вас нет никаких симптомов рецидива) – схему лечения 1-го этапа обязательно повторяют, и в этом и заключается залог успешности лечения рецидивирующих герпетических эрозий роговицы! Т.е. вы должны повторять курс противовирусных препаратов от герпеса – каждые 3 месяца в течение 1 года.
Важно : в общем, лечение первой вспышки эпителиального кератита – это обычно достаточно простое занятие. И если оно проводится правильно и под контролем врача-офтальмолога, то риск последующих рецидивов небольшой. Совсем другая ситуация – при рецидивирующем и осложненном течении кератита, и в этих случаях тактика лечения должна учитывать, что помимо вируса герпеса на течение заболевания могут также оказывать влияние – еще и аутоиммунный, и аллергический факторы. И тогда помимо противовирусных средств должны назначаться дополнительно – противовоспалительные, десенсибилизирующие средства, препараты иммунотропного действия. Могут применяться физиотерапевтические процедуры, а также и более радикальные методы – диатермокоагуляция, хирургическое удаление пораженного эпителия роговицы, а также лазерная коагуляция изъязвленных участков эпителия.
б) Стромальный герпетический кератит –
Несколько примеров стромального герпетического кератита –
Жалобы пациентов при стромальном кератите –
Кроме предъявляемых жалоб у пациента может отмечаться блефароспазм (спастическое сокращение круговой мышцы глаза, которое может приводить к стойкому смыканию век), также может появиться ощущение смещения глазного диска. Примерно у 50% пациентов повышается внутриглазное давление.
Глазной герпес: лечение и профилактика
Вы должны помнить, что самый обычный герпетический кератит – по статистике в мире является основной причиной необратимого снижения зрения, а также развития слепоты. Поэтому не стоит прибегать к самолечению, и для предупреждения необратимых изменений зрения – необходимо как можно раннее обращение к офтальмологу. Статистика показывает, что позднее обращение к офтальмологу или попытки самолечения даже относительно самых простых форм глазного герпеса (например, эпителиального кератита) – более чем в 25% случаев приводит к развитию стромального кератита с рубцеванием роговицы и необратимым ухудшением зрения.
Лечение стромального кератита –
Сначала хочется сказать несколько слов о применении средств для местного применения. В Европе и США для лечения герпетических кератитов и кератоконъюнктивита одобрены 2 препарата местного действия. Во-первых – это 0,15% гель Ганцикловир (по схеме – 5 раз в день, т.е. каждые 3 часа). Во-вторых – это 1% раствор Трифлуридин в виде капель (по схеме – 9 раз в день, т.е. каждые 2 ч пока вы бодрствуете).
1) Лечение стромального кератита БЕЗ изъязвления эпителия роговицы –
Прежде всего назначаются противовирусные средства + противовоспалительные средства (кортикостероиды). Из противовирусных средств оптимально использовать капли Офтальмоферон 8 раз в день, причем по мере улучшения состояния нужно уменьшать кратность применения сначала до 6 раз в день, а потом и до 4 раз в день. Кратность и сроки применения препаратов – могут быть установлены только офтальмологом, самолечением тут заниматься нельзя. Если используется все-таки Ацикловир глазная мазь (3-4 раза в день), то следует учитывать, что местное применение Ацикловира больше 14 дней – может приводить к интоксикации глазной поверхности. Препараты с ганцикловиром в этом отношении намного более безопасны (даже до 21 дня), но их нет в российских аптеках.
Исследования показали, что при герпетическом стромальном кератите без изъязвления – развитие патологического процесса в строме роговицы связано с аллергической реакцией IV типа (опосредованная Т-лимфоцитами гиперчувствительность замедленного типа). Поэтому противовоспалительная терапия проводится при помощи кортикостероидов. В первые 2 -3 дня проводят орошение роговицы 0,1% раствором дексаметазона 1 раз в сутки, и если целостность эпителия роговицы на фоне гормональной терапии не нарушается – количество инстилляций увеличивают от 2 до 5 раз в сутки.
2) Лечение стромального кератита с изъязвлением –
Противовирусная терапия проводится: оптимально либо капли Офтальмоферон 8 раз в день (но постепенно снижая кратность применения по мере улучшения состояния), либо таблетированный препарат Валацикловир по 500 мг 2 раза в день. При наличии вторичной бактериальной инфекции обязательно назначаются на 7 дней антибиотики местно, но при необходимости и системно (также нужно исключить и наличие вторичной грибковой инфекции). Параллельно назначаются противоаллергические и гипотензивные препараты, а также решается вопрос о назначение кортикостероидов в подострой стадии заболевании, а также после достижения полной эпителизации роговицы. Обязательно назначаются эпителизирующие средства, например, Корнерегель и другие, о которых мы рассказали выше.
Проведение иммунокоррекции у пациентов с офтальмогерпесом –
У пациентов с офтальмогерпесом можно выделить следующие показатели иммунной недостаточности:
- затяжное течение заболевания,
- частые рецидивы,
- снижение эффективности противовирусной терапии (при лечении рецидивов),
- наличие хронических сопутствующих заболеваний.
- При тяжелом течении – по 1 таб. (10 мг) 2 раза в сутки, в течение 3 дней. После этого 3 дня перерыв, а потом снова 3 дня лечения с указанными дозировками. Имейте в виду, что в случае крайне тяжелого течения через 10-14 дней после окончания этого курса – можно будет провести повторный курс лечения, но уже используя небольшие дозировки (см. схему ниже).
- При более легком течении – по 2 таб. (1 мг) 2-3 раза в день, в течение 10 дней.
Источники:
Читайте также:

