Характеристика вакцин инфекционные болезни
Обновлено: 13.05.2024
Вакцины. Виды антигенов вакцин. Классификация вакцин. Виды вакцин. Живые вакцины. Ослабленные ( аттенуированные ) вакцины. Дивергентные вакцины.
Вакцины — иммунобиологические препараты, предназначенные для активной иммунопрофилактики, то есть для создания активной специфической невосприимчивости организма к конкретному возбудителю. Вакцинация признана ВОЗ идеальным методом профилактики инфекционных заболеваний человека. Высокая эффективность, простота, возможность широкого охвата вакцинируемых лиц с целью массового предупреждения заболевания вывели активную иммунопрофилактику в большинстве стран мира в разряд государственных приоритетов. Комплекс мероприятий по вакцинации включает отбор лиц, подлежащих вакцинации, выбор вакцинного препарата и определение схемы его использования, а также (при необходимости) контроль эффективности, купирование возможных патологических реакций и осложнений. В качестве Аг в вакцинных препаратах выступают:
• цельные микробные тела (живые или убитые);
• отдельные Аг микроорганизмов (наиболее часто протективные Аг);
• токсины микроорганизмов;
• искусственно созданные Аг микроорганизмов;
• Аг, полученные методами генной инженерии.
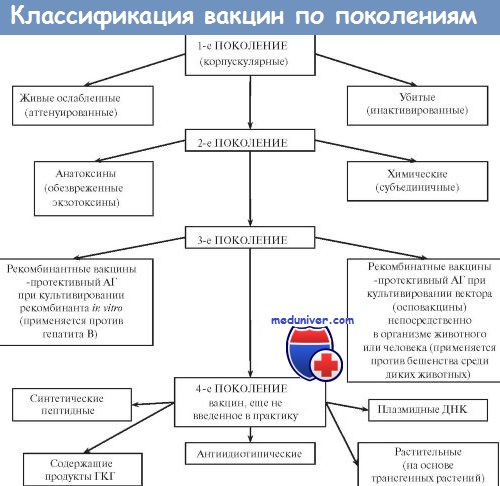
Большинство вакцин разделяют на живые, инактивированные (убитые, неживые), молекулярные (анатоксины) генно инженерные и химические; по наличию полного или неполного набора Аг — на корпускулярные и компонентные, а по способности вырабатывать невосприимчивость к одному или нескольким возбудителям — на моно- и ассоциированные.
Живые вакцины
Живые вакцины — препараты из аттенуированных (ослабленных) либо генетически изменённых патогенных микроорганизмов, а также близкородственных микробов, способных индуцировать невосприимчивость к патогенному виду (в последнем случае речь идёт о так называемых дивергентных вакцинах). Поскольку все живые вакцины содержат микробные тела, то их относят к группе корпускулярных вакцинных препаратов.
Иммунизация живой вакциной приводит к развитию вакцинального процесса, протекающего у большинства привитых без видимых клинических проявлений. Основное достоинство живых вакцин— полностью сохранённый набор Аг возбудителя, что обеспечивает развитие длительной невосприимчивости даже после однократной иммунизации. Живые вакцины обладают и рядом недостатков. Наиболее характерный — риск развития манифестной инфекции в результате снижения аттенуации вакцинного штамма. Подобные явления более типичны для противовирусных вакцин (например, живая полиомиелитная вакцина в редких случаях может вызвать полиомиелит вплоть до развития поражения спинного мозга и паралича).
Ослабленные ( аттенуированные ) вакцины
Ослабленные (аттенуированные) вакцины изготавливают из микроорганизмов с пониженной патогенностью, но выраженной иммуногенностью. Введение вакцинного штамма в организм имитирует инфекционный процесс: микроорганизм размножается, вызывая развитие иммунных реакций. Наиболее известны вакцины для профилактики сибирской язвы, бруцеллёза, Ку-лихорадки, брюшного тифа. Однако большая часть живых вакцин — противовирусные. Наиболее известны вакцина против возбудителя жёлтой лихорадки, противополи-омиелитная вакцина Сэйбина, вакцины против гриппа, кори, краснухи, паротита и аденовирусных инфекций.
Дивергентные вакцины
В качестве вакцинных штаммов используют микроорганизмы, находящиеся в близком родстве с возбудителями инфекционных болезней. Аг таких микроорганизмов индуцируют иммунный ответ, перекрёстно направленный на Аг возбудителя. Наиболее известны и длительно применяются вакцина против натуральной оспы (из вируса коровьей оспы) и БЦЖ для профилактики туберкулёза (из микобактерий бычьего туберкулёза).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Вакцины. Виды антигенов вакцин. Классификация вакцин. Виды вакцин. Живые вакцины. Ослабленные ( аттенуированные ) вакцины. Дивергентные вакцины.
Вакцины — иммунобиологические препараты, предназначенные для активной иммунопрофилактики, то есть для создания активной специфической невосприимчивости организма к конкретному возбудителю. Вакцинация признана ВОЗ идеальным методом профилактики инфекционных заболеваний человека. Высокая эффективность, простота, возможность широкого охвата вакцинируемых лиц с целью массового предупреждения заболевания вывели активную иммунопрофилактику в большинстве стран мира в разряд государственных приоритетов. Комплекс мероприятий по вакцинации включает отбор лиц, подлежащих вакцинации, выбор вакцинного препарата и определение схемы его использования, а также (при необходимости) контроль эффективности, купирование возможных патологических реакций и осложнений. В качестве Аг в вакцинных препаратах выступают:
• цельные микробные тела (живые или убитые);
• отдельные Аг микроорганизмов (наиболее часто протективные Аг);
• токсины микроорганизмов;
• искусственно созданные Аг микроорганизмов;
• Аг, полученные методами генной инженерии.
Большинство вакцин разделяют на живые, инактивированные (убитые, неживые), молекулярные (анатоксины) генно инженерные и химические; по наличию полного или неполного набора Аг — на корпускулярные и компонентные, а по способности вырабатывать невосприимчивость к одному или нескольким возбудителям — на моно- и ассоциированные.

Живые вакцины
Живые вакцины — препараты из аттенуированных (ослабленных) либо генетически изменённых патогенных микроорганизмов, а также близкородственных микробов, способных индуцировать невосприимчивость к патогенному виду (в последнем случае речь идёт о так называемых дивергентных вакцинах). Поскольку все живые вакцины содержат микробные тела, то их относят к группе корпускулярных вакцинных препаратов.
Иммунизация живой вакциной приводит к развитию вакцинального процесса, протекающего у большинства привитых без видимых клинических проявлений. Основное достоинство живых вакцин— полностью сохранённый набор Аг возбудителя, что обеспечивает развитие длительной невосприимчивости даже после однократной иммунизации. Живые вакцины обладают и рядом недостатков. Наиболее характерный — риск развития манифестной инфекции в результате снижения аттенуации вакцинного штамма. Подобные явления более типичны для противовирусных вакцин (например, живая полиомиелитная вакцина в редких случаях может вызвать полиомиелит вплоть до развития поражения спинного мозга и паралича).
Ослабленные ( аттенуированные ) вакцины
Ослабленные (аттенуированные) вакцины изготавливают из микроорганизмов с пониженной патогенностью, но выраженной иммуногенностью. Введение вакцинного штамма в организм имитирует инфекционный процесс: микроорганизм размножается, вызывая развитие иммунных реакций. Наиболее известны вакцины для профилактики сибирской язвы, бруцеллёза, Ку-лихорадки, брюшного тифа. Однако большая часть живых вакцин — противовирусные. Наиболее известны вакцина против возбудителя жёлтой лихорадки, противополи-омиелитная вакцина Сэйбина, вакцины против гриппа, кори, краснухи, паротита и аденовирусных инфекций.
Дивергентные вакцины
В качестве вакцинных штаммов используют микроорганизмы, находящиеся в близком родстве с возбудителями инфекционных болезней. Аг таких микроорганизмов индуцируют иммунный ответ, перекрёстно направленный на Аг возбудителя. Наиболее известны и длительно применяются вакцина против натуральной оспы (из вируса коровьей оспы) и БЦЖ для профилактики туберкулёза (из микобактерий бычьего туберкулёза).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Вакцины как основная мера профилактика инфекций. Роль вакцинации населения
Для многих инфекционных болезней вакцинация является основной и ведущей мерой профилактики. К их числу вполне обоснованно относилась натуральная оспа. Иммунизация является также первейшей мерой для профилактики дифтерии, полиомиелита, столбняка. Близко к ним примыкает корь, коклюш (при наличии эффективной малореактогенной вакцины). Практика поголовного введения противостолбнячной сыворотки без учета предшествующей иммунизации пациента против столбняке и налиция у него столбнячного антитоксина в крови является анахронизмом.
Перспективным направлением в связи сэтим является разработка экспресс-методов определения содержания (титра) антитоксина в сыворотке крови пациента перед введением ему противостолбнячной антитоксической сыворотки с целью профилактики столбняка. При наличии антител к возбудителю столбняка введение противостолбнячной сыворотки нецелесообразно. Если учесть высокую частоту далеко небезразличной сывороточной болезни (до 10-40%), анафилактоидных реакций вплоть до развития в части случаев анафилактического шока и относительно низкую степень риска заболевания столбняком в определенных регионах, то, несомненно, перспективным направлением является пунктуальное продолжение вакцинации взрослых против столбняка после вакцинации АКДС в детском возрасте, а также обязательная вакцинация лиц, относящихся к группе риска по заболеваемости столбняком (воинский контингент, спасатели, сотрудники службы МЧС, водители автотранспорта и т.п.).
В связи с получением эффективных вакцин против краснухи и эпидемического паротита целесообразна дифференциация прививаемых по половому признаку. Девочек, достоверно не болевших краснухой и при отсутствии у них антител к вирусу краснухи, следует обязательно вакцинировать против краснухи (почти 100% риск врожденных уродств при заболевании ею в первом триместре беременности); мальчиков следует вакцинировать против эпидемического паротита в связи с возможностью развития орхоэпидидимитов с последующим мужским бесплодием. Все другие формы этих инфекций крайне редки, а антигенная нагрузка на иммунную систему увеличивается, что далеко небезразлично для состояния общей реактивности организма.
В отношении большой группы других инфекционных болезней, при которых имеются эффективные вакцины, только иммунизация не может играть первенствующей роли в существенном снижении заболеваемости. Примером может служить туберкулез, при котором накоплен мировой опыт вакцинации БЦЖ с 1920 года. Но в целом иммунизация БЦЖ не решила всей проблемы снижения заболеваемости туберкулезом, в основе распространения которого лежат глубокие социальные корни (скученность, безработица, алкоголизм и др.).
Очевидно, что не иммунизация, а санитарное благоустройство населенных мест, обеспечение населения чистой питьевой водой являются главными мерами в профилактике брюшного тифа, так как проблема профилактики и лечения хронического постинфекционного бактерионосительства при тифо-паратифозных заболеваниях до сих пор не решена, а оно составляет около 5% от числа всех переболевших брюшным тифом.
При определении места и роли иммунизации в профилактике многих других инфекционных болезней, особенно природно-очаговых инфекций, всякий раз необходимо выделять группы риска по заболеваемости ими и целевым назначением использовать вакцинацию с учетом конкретной эпидемической ситуации. Наиболее эффективными признаны живые вакцины.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Вакцинопрофилактика. Вирусные вакцины.
Вакцинопрофилактика по праву считается одним из крупнейших достижений биологии. Характерная черта развития биологии на современном этапе — стремительное преодоление расстояния, отделяющего фундаментальные открытия от их практического применения. Этот процесс наиболее отчетливо проявляется в области разработки средств специфической профилактики вирусных заболеваний. В настоящее время трудно назвать область биологической науки, где бы столь быстро и эффективно использовались новейшие достижения.
Благодаря этому в последние годы достигнуты большие успехи в области вакцинопрофилактики многих опасных вирусных заболеваний. С помощью глобальной вакцино профилактики во всем мире искоренена натуральная оспа человека (1979 г.) существует эффективный контроль ряда опасных вирусных заболеваний людей (полиомиелит, корь, грипп, бешенство, гепатиты и др.) и животных (ящур, чума свиней, чума жвачных и плотоядных, болезнь Марека, ньюкаслская болезнь и др.).
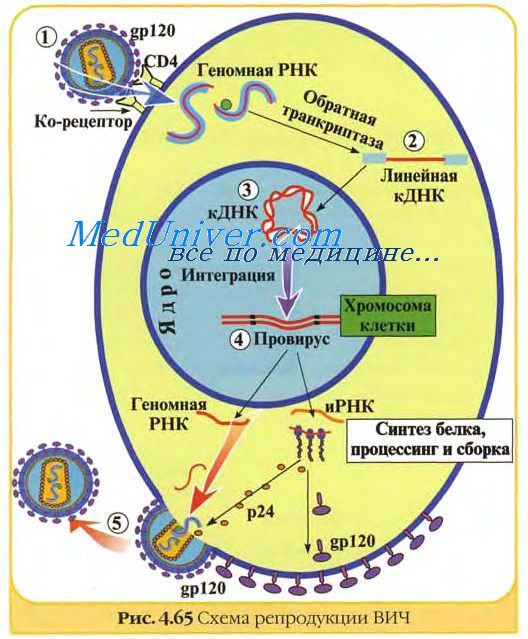
Достаточно сказать, что на сегодняшний день практически нет эпидемий и эпизоотии вирусной этиологии. Создание высокоэффективных вакцин и широкомасштабных методов их производства позволили разработать национальные и международные программы контроля и искоренения ряда вирусных заболеваний человека и животных.
Профилактика многих вирусных болезней животных достигла исключительно широких масштабов и стала неотъемлемой частью технологии ведения животноводства, особенно на индустриальной основе. Например, инактивированную вакцину против ящура и живую вакцину против ньюкаслской болезни изготовляют в количестве, исчисляемом многими миллиардами доз. Предотвращенный экономический ущерб, благодаря применению вакцин, достигает огромных размеров. Только отмена прививок против оспы людей в связи с ликвидацией болезни позволило сэкономить многие миллиарды долларов США.
В настоящее время в медицинской и ветеринарной практике широко применяют живые и инактивированные вакцины, производство которых основывается на современных достижениях биологической науки и технологических разработках. Производство и методы контроля таких препаратов стали достаточно сложными и трудоемкими, значительно возросло их качество и безопасность применения. У живых вакцин основные трудности связаны с получением стабильного иммуногенного вакцинного штамма вируса и разработкой методов его контроля. При изготовлении инактивированных вакцин основной проблемой является получение большого количества безопасного вирусного антигена, по возможности в неденатурированном и концентрированном виде. Существует большое разнообразие в способах изготовления живых и инактивированных вакцин. Важное значение придается стандартности вирусных вакцин, в связи с чем постоянно совершенствуются методы контроля и ужесточаются требования к готовому препарату. В живой вакцине вирус сохраняет потенциальную способность изменяться в сторону снижения антигенности или повышения реактогенности или даже вирулентности.
В культуре клеток и куринных эмбрионах, используемых в качестве субстратов для размножения вакцинных вирусных штаммов, могут присутствовать другие, трудно обнаруживаемые вирусы, загрязняющие вакцину. В инакти-вированной вакцине вирус может быть обезврежен не полностью, а ее производство таит в себе опасность попадания возбудителя во внешнюю среду. Кроме вирусных частиц и продуктов вирусспецифического синтеза с инактивированной вакциной в организм поступает масса иммунологически активных балластных клеточных белков и чужеродных нуклеиновых кислот, что крайне нежелательно.
Успехи в области изучения функциональной роли вирусных структур открывают принципиально новые возможности для создания и усовершенствования вакцин. Установлено, что иммунный ответ при вирусных инфекциях направлен не на вирус как таковой, и даже не на вирусный белок, а лишь на небольшое количество антигенных детерминант, представляющих не всю белковую молекулу, а только отдельные участки. С учетом этого разрабатываются вакцины из вирусных компонентов, получаемых путем расщепления вирусных частиц или выделением из инфицированных вирусом клеток, либо генно-инженерными методами.
Достигнутый уровень разработки эффективных препаратов не снимет проблемы их совершенствования и создания вирусных вакцин нового поколения на основе достижений биотехнологии.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Иммунопрофилактика инфекционных болезней – система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путём проведения профилактических прививок.
Профилактическая прививка – введение в организм человека медицинских иммунобиологических препаратов для создания специфической невосприимчивости к инфекционным болезням.
Медицинские иммунобиологические препараты - вакцины, анатоксины, иммуноглобулины и прочие лекарственные средства, предназначенные для создания специфической невосприимчивости к инфекционным болезням.
Готовимся к прививке
Для того чтобы ребёнок хорошо перенёс прививку:
За 5 дней до прививки оградите ребёнка от многочисленных контактов: не стоит везти его в места большого скопления людей (рынки, супермаркеты и т.д.), ехать с ним в переполненном транспорте. В вакцинальный период избегайте контактов с инфекционными больными.
Накануне и в течение 2-3 суток после прививки не вводите новый прикорм или новые виды пищи. Если ребёнок находится на грудном вскармливании, не вводите в свой рацион новые продукты. Не употребляйте в пищу продукты, часто вызывающие аллергические реакции – шоколад, клубника, цитрусовые и др.
После прививки не торопитесь покинуть поликлинику. В течение 30 минут находитесь неподалёку от прививочного кабинета. В – первых, это поможет ребёнку успокоиться после укола, во – вторых - позволит быстро оказать помощь в случае возникновения немедленных аллергических реакций на прививку.
Чаще всего в первые трое суток после прививки возможно повышение температуры тела. Температурная реакция на прививку – это закономерная реакция, которая свидетельствует о начале формирования иммунитета. Однако её отсутствие не говорит о том, что иммунитет не формируется. Всё зависит от индивидуальных особенностей организма. Если ребёнку проводили прививку с использованием живой вакцины (например, против кори, эпидемического паротита и краснухи), то повышение температуры возможно в более поздние сроки (на 10-12 день), следите за температурой тела ребёнка. В случае повышения температуры дайте ребёнку жаропонижающее средство.
После вакцинации с ребёнком можно и нужно гулять, можно и нужно купать его. Исключения составляют случаи, когда у ребёнка повышена температура вследствие или независимо от прививки.

Календарь профилактических прививок
В каждой стране формируется свой национальный календарь профилактических прививок: он включает перечень инфекционных заболеваний, против которых целесообразно сформировать защиту; возраст, в котором целесообразно сделать ту или иную прививку.
Научные данные и длительный практический опыт показал, что при одновременном введении вакцин против коклюша, дифтерии, столбняка, полиомиелита, вирусного гепатита В, гемофильной и пневмококковой инфекции формируется надёжная защита и это не влечёт увеличения количества поствакцинальных реакций по сравнению с раздельным введением этих вакцин.
Нужны ли прививки?
Если мама сама была защищена от всех инфекций, то через плаценту она передаст своему малышу специфические антитела. Они обеспечат защиту ребёнка от опасных инфекций в первые месяцы жизни. Но с трёх-пяти месяцев начинают разрушаться антитела, защищающие от дифтерии, столбняка и т. д. К 12 месяцам разрушаются антитела, защищающие против кори. Поэтому именно с этого возраста необходимо начать создавать защиту с помощью введения вакцин. Чтобы к этому времени, когда полученные от мамы антитела разрушатся, у малыша была уже собственная защита.
Как можно защитить малыша от этих возбудителей?
Иммунопрофилактика - метод индивидуальной или массовой защиты населения от инфекционных заболеваний путем создания или усиления искусственного иммунитета.
- специфическая (направленная против конкретного возбудителя) и неспецифическая (активизация иммунной системы организма вцелом)
- активная (выработка защитных антител самим организмом в ответ на введение вакцины) и пассивная (введение в организм готовых антител)
Вакцинация - это самое эффективное и экономически выгодное средство защиты против инфекционных болезней, известное современной медицине.
Вакцинация - это введение в организм человека ослабленный или убитый болезнетворный агент (или искусственно синтезированный белок, который идентичен белку агента) для того, чтобы стимулировать выработку антител для борьбы с возбудителем заболевания.
Среди микроорганизмов, против которых успешно борются при помощи прививок, могут быть вирусы (например возбудители кори, краснухи, свинки, полиомиелита, гепатита А и В и др.) или бактерии (возбудители туберкулеза, дифтерии, коклюша, столбняка и др.).
Чем больше людей имеют иммунитет к той или иной болезни, тем меньше вероятность у остальных (неиммунных) заболеть, тем меньше вероятность возникновения эпидемии.
Выработка специфического иммунитета до протективного (защитного) уровня может быть достигнута при однократной вакцинации (корь, паротит, туберкулез) или при многократной (полиомиелит, АКДС).
Ревакцинация (повторное введение вакцины) направленна на поддержание иммунитета, выработанного предыдущими вакцинациями.
Следует иметь ввиду, что вакцинация не всегда бывает эффективной. Нередко вакцины теряют свои качества при неправильном их хранении. Кроме того, иногда введение вакцины не приводит к выработке достаточного уровня иммунитета, который бы защитил пациента от болезнетворного агента.
На развитие поствакцинального иммунитета влияют следующие факторы:
факторы связанные с самой вакциной:
- чистота препарата;
- время жизни антигена;
- доза;
- наличие протективных антигенов;
- кратность введения.
- зависящие от организма
- состояние индивидуальной иммунной реактивности;
- возраст;
- наличие иммунодефицита;
- состояние организма в целом;
- генетическая предрасположенность.
факторы связанные с внешней средой:
- качество питания человека;
- условия труда и быта;
- климат;
- физико- химические факторы среды.
- Живые вакцины содержат ослабленный живой микроорганизм. Примером могут служить вакцины против полиомиелита, кори, свинки, краснухи или туберкулеза. Они способны размножаться в организме и вызывать выработку защитных факторов, которые обеспечивают невосприимчивость человека к патогену. Утрата вирулентности у таких штаммов закреплена генетически, однако у лиц с иммунодефицитами могут возникнуть серьезные проблемы.
- Инактивированные (убитые) вакцины (например цельноклеточная вакцина против коклюша, инактивированная вакцина против бешенства), представляют собой патогенные микроорганизмы, инактивированные (убитые) высокой температурой, радиацией, ультрафиолетовым излучением, спиртом, формальдегидом и т.д. Такие вакцины реактогенны и в настоящее время применяются редко (коклюшная, против гепатита А).
- Химические вакцины содержат компоненты клеточной стенки или других частей возбудителя.
- Анатоксины - это вакцины, состоящие из инактивированного токсина продуцируемого бактериями. В результате специальной обработки токсические свойства его утрачиваются, но остаются иммуногенные. Примером анатоксинов могут служить вакцины против дифтерии и столбняка.
- Рекомбинантные вакцины получают методами генной инженерии. Суть метода: гены болезнетворного микроорганизма, отвечающие за синтез определенных белков, встраивают в геном какого - либо безвредного микроорганизма (например кишечная палочка). При их культивировании продуцируется и накапливается белок, который затем выделяется, очищается и используется в каяестве вакцина. Примером таких вакцим могут служить рекомбинантная вакцина против вирусного гепатита B, вакцина против ротавирусной инфекции.
- Синтетические вакцины представляют собой искусственно созданные антигенные детерминанты (белки) микроорганизмов.
- Ассоциированные вакцины. Вакцины различных типов, содержащие несколько компонентов (напимер АКДС).
О вакцинации против кори
Самым надежным способом защиты от кори является вакцинация.
Согласно Национального календаря прививок прививка против кори выполняется детям в 12-месячном возрасте и возрасте 6 лет.
Однако при выезде в страны, неблагополучные по кори, прививка может быть выполнена ребенку с 9-ти месячного возраста.
Не надо делать прививку против кори, если у ребенка старше 6 лет есть сведения о двух прививках против кори.
В поликлинике получить прививку против кори на бесплатной основе можно в процедурном кабинете (2 этаж, кабинет № 203).
Прививки выполняются в понедельник, среду, четверг, пятницу с 10.00 до 19.30 и по вторникам с 9.00 до 19.30.
Перед прививкой необходимо посетить участкового педиатра для осмотра ребенка и получения разрешения на прививку.
ПОМНИТЕ! Корь – тяжелое инфекционное заболевание. Защитите своего ребенка, сделайте ему прививку.
Прививочный кабинет проводит вакцинацию на платной основе:
Против инфекционных болезней
Вакцина
Стоимость вакцины в белорусских рублях (byn)
для граждан Республики Беларусь
для иностранных граждан
против коклюш, дифтерия, столбняк, ХИБ-инфекция, Гепатит Б

+375(17)263-03-03
Республиканская детская телефонная линия:

8 801 100-16-11
для детского населения телефон регистратуры учреждения здравоохранения "Минский городской клинический центр детской психиатрии и психотерапии":
+375(17)352-44-44
+375(17)304-43-70
+375(29)136-35-38

круглосуточная линия для взрослых, пострадавших от домашнего насилия:
+375(17)317-32-32
для взрослого населения телефон регистратуры учреждения здравоохранения "Минский городской клинический центр психиатрии и психотерапии":

+375(17)399-24-07
для взрослого населения телефон регистратуры городского Центра пограничных состояний:

+375(17)351-61-74
eдиный телефонный номер наркологической службы г.Минска:

+375(17)357-09-09
О поликлинике
На здоровье населения влияют различные факторы, как личностные, так и действующие на уровне каждой семьи и всего населения в целом.
© УЗ "17-я городская детская клиническая поликлиника"
Популярное
220131 Минск, ул. Кольцова, 53/1
Читайте также:

